宫腔镜治疗子宫内膜息肉中的临床疗效及术后复发率探讨
刘晓勤
(南漳县中医院妇产科 湖北 南漳 441500)
子宫内膜息肉是临床妇科常见病,其亦是导致患者不孕的主要原因。目前临床对该病的治疗手段相对来说比较成熟,有关报道较多。传统治疗方法以刮宫术为主,但术后具有极高的复发率。宫腔镜作为治疗宫颈疾病的微创术式,其是临床治疗子宫内膜息肉的首要选择,但术后如何有效预防和控制复发依然是临床研究的焦点[1]。本文选取我院收治的82例子宫内膜息肉患者作为观察对象,现进行以下报道。
1.资料与方法
1.1 一般资料
选取2015年8月—2018年6月我院收治的82例子宫内膜息肉患者作为观察对象,按照单双号法分为对照组(n=41)和研究组(n=41)。对照组患者年龄在28~60岁之间,中位年龄38.5岁;病程2个月~5年,平均16.7个月;其中单发息肉27例,多发息肉14例;研究组患者年龄在29~61岁之间,中位年龄37.4岁;病程3个月~6年,平均17.2个月;其中单发息肉28例,多发息肉13例。对比两组一般资料,组间未出现统计学差异(P>0.05),可进行比较。
1.2 方法
对照组实施常规刮宫术治疗:于直视状态下刮出息肉,全面探查病灶位置、大小和数目,通过适当的刮匙搔刮处理息肉。实施宫腔镜手术治疗:术前予以血常规、凝血常规及心电图、白带常规检查,术前1d于患者阴道后穹隆处放置200μg米索前列醇,以达到软化宫颈的目的。待月经干净后3~7d开展手术治疗,常规开通静脉通道后予以腰麻,采用5%甘露醇作为膨宫介质,以膨宫压力为100mmHg的宫腔镜进行治疗,先进行常规扩宫,然后在宫腔中置入宫腔镜镜头,对子宫内膜息肉数目、大小、位置进行确定,在输卵管开口位置、子宫内膜情况无任何异常的情况下,自宫底开始至宫颈,按照顺时针方向进行全面刮宫处理,从根蒂处完整取出子宫内膜息肉,多发者将息肉切除后使用双机电极将息肉根部与功能层切除,做好子宫内膜基底层的保护措施。将息肉和子宫内膜组织切除后送病理检查,术后予以1~2d抗生素治疗。
1.3 观察指标
对两组术中出血量、术后6个月月经量及感染等并发症发生情况进行观察,同时与术后6个月、12个月时进行随访,观察两组复发情况。
1.4 统计学分析
运用统计学软件SPSS22.0统计处理全部数据,术中出血量、月经量以(±s)加以表示,比较给予t检验,并发症发生率、复发率以百分率(%)加以表示,比较给予χ2检验,P<0.05表示组间具有显著性差异。
2.结果
2.1 对比两组术中出血量、术后6个月月经量、并发症情况
对照组术中出血量明显少于研究组,其术后6个月月经量多于研究组(P<0.05);两组术后并发症发生率展开比较,组间差异不显著(P<0.05),详见表。
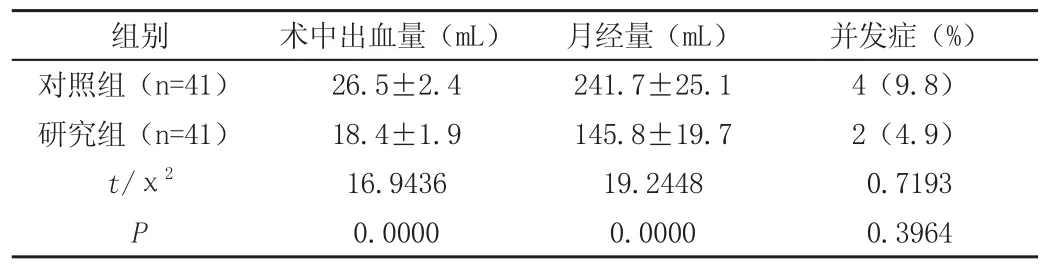
表 对比两组术中出血量、术后6个月月经量、并发症情况
2.2 对比两组复发情况
术后6个月对照组复发率为14.6%(6/41),研究组复发率为0.0%(0/41);术后6个月对照组复发率为19.5%(8/41),研究组复发率为2.4%(1/41),经统计比较,研究组术后6个月、12个月的复发率均显著低于对照组(χ2=6.4737、6.1157,P=0.0109、0.0134)。
3.讨论
子宫内膜息肉作为育龄期女性常见妇科疾病之一,目前尚未完全明确其发病机制,大量研究证实其与患者体内高孕激素受体、雌激素受体关系密切[2],原因就在于雌激素结合孕激素后会导致子宫内膜异常增生,进而引起息肉。另有研究发现[3],MMP-2的异常表达也会直接参与到本病的发生、发展过程中。
手术是临床治疗子宫内膜息肉的首选,但传统刮宫术会对患者造成较大的创伤,特别是会对子宫内膜基底层造成损伤,术后复发率非常高[4]。随着宫腔镜手术的发展与完善,其已成为临床治疗子宫内膜息肉的第一选择。在宫腔镜引导下,可对息肉情况进行直视观察,从而从根部将息肉准确切除,即使患者属于无蒂息肉的情况,也可通过环形电极的方式自底部将息肉切除[5]。
本次实验结果显示,研究组术中出血量、术后6个月月经量少于对照组,其在术后6个月、12个月复发率比较上,研究组均低于对照组(P<0.05)。由此充分证明,宫腔镜治疗子宫内膜息肉效果确切,可有效预防和减少复发,值得在临床中广泛应用。
[1]徐敏,王春桃,许丹,等.宫腔镜电切术治疗子宫内膜息肉的临床疗效分析[J].东南大学学报(医学版),2017,10(5):742-745.
[2]龚卫玲,彭锦燕,吴锡炼.宫腔镜子宫内膜息肉切除术治疗子宫内膜息肉的疗效观察[J].现代诊断与治疗,2017,25(19):3691-3692.
[3]尹秋华.宫腔镜治疗子宫内膜息肉患者的临床疗效[J].医疗装备,2017,36(19):155-156.
[4]遇红.宫腔镜手术治疗子宫内膜息肉的临床分析[J].中国实用医药,2018,48(1):20-21.
[5]杨书琴,李娜.宫腔镜下电切术治疗子宫内膜息肉的疗效分析[J].中国计划生育和妇产科,2017,25(10):63-67.

