基于SEER数据库的甲状腺髓样癌预后因素分析
王俊男,闫枫尚,徐拯,熊睿,胡薇,盛湲,李恒宇
(海军军医大学 1.基础医学院 2.科研学术处,上海 200433;海军军医大学长海医院 3.外科规培基地 4.甲乳外科,上海 200433)
作为一种起源于甲状腺滤泡旁细胞的恶性肿瘤[1],甲状腺髓样癌(medullary thyroid carcinoma,MTC)的恶性程度较高,患者往往预后不良[2-3]。其整体发病率不到甲状腺癌总数的3.0%~10.0%,但却占总体甲状腺癌病死率的13.4%[4-5]。相对于甲状腺乳头状癌,MTC易出现淋巴结转移和远处转移,预后情况难以评价[6]。SEER(surveillance epidemiology and end results)数据库全称为美国国立癌症研究所监测、流行病学和结果数据库,该数据库详细记录了美国部分州县1973年以来上百万例患者的发病、治疗、病理及预后等信息[7]。本研究提取SEER数据库2010—2014年病理诊断为MTC的成年病例,探讨不同临床病理因素的预后预测价值,以指导临床预后判断和治疗决策。
1 资料与方法
1.1 资料来源
通过SEER Stat软件(version 8.3.4)搜集SEER数据库中2010—2014年病理明确诊断为MTC的患者。
1.2 筛选标准
纳入标准:⑴ 诊断年龄≥18岁;⑵ 确诊年份为2010—2014年;⑶ 病理诊断为MTC。排除标准:⑴ 多源性肿瘤;⑵ 肿瘤类型、分化程度及分期不完整;⑶ 随访信息不完整;⑶ 30 d内死亡的病例。筛选收集得到具有符合标准的MTC患者共602例,采用第7版UICC/AJCC TNM分期系统对病例进行分期。
1.3 统计学处理
通过 SEER Stat 8.3.4软件获取数据库资料,应用Excel 2016软件对资料进行整理并通过SPSS 21.0软件及X-tile软件进行统计分析。采用Kaplan-Meier法计算生存率,生存率比较采用Log-rank法,其中对于连续性变量的分析,需通过X-tile软件获得最佳截断值(Kaplan-Meier曲线法)后进行。将单因素分析有意义的变量引入Cox比例风险模型进行多因素分析,得出影响MTC预后的独立因素,P<0.05为差异有统计学意义。
2 结 果
2.1 预后影响因素的单变量分析
研究所纳入602例患者的中位随访时间为25个月,平均生存时间为(54.914±1.209)个月,1年生存率为96.9%,3年生存率为90.8%。对各临床病理因素做单因素生存分析(Logrank检验)显示:诊断年龄(χ2=33.232,P<0.001)、性别(χ2=4.030,P<0.045)、原发灶大小(χ2=37.060,P<0.001)、病灶数目(χ2=6.786,P=0.009)、临床分期(χ2=116.467,P<0.001)、原发肿瘤(χ2=72.482,P<0.001)、区域淋巴结(χ2=14.803,P<0.001)、远处转移(χ2=94.976,P<0.001)、手术情况(χ2=80.536,P<0.001)及检出淋巴结阳性数(χ2=18.700,P<0.001)与患者生存时间有关(表1)(图1)。而人种、原发灶部位及淋巴结清扫情况与预后无关(均P>0.05)(表1)。经检验,分析诊断年龄与生存时间关系的最佳截断值为54岁和73岁(作为三分类变量分组);原发灶大小的最佳截断值为43 mm(作为二分类变量分组);检出阳性淋巴结数的最佳截断值为1个(作为二分类变量分组)。
对于各临床分期患者进行组内比较,发现I、II、III期患者间的生存情况比较并无统计学差异(Ivs.II:P=0.107;IIvs.III:P=0.995;Ivs.III:P=0.171)。I、II期与IVA、IVB、IVC期分别比较,前者生存情况差异优于后者(均P<0.05)。而III期患者生存情况与IVA期近似(P=0.099),并明显优于IVB期(P=0.003),IVC期(P<0.001)。IVA期患者生存情况与IVB期近似(P=0.076),而明显优于IVC期(P<0.001)。根据行全切及非全切的手术方式,将进行手术治疗的590例患者 分为两组进行比较,结果显示全切术后与非全切术后的生存情况并无差异(χ2=0.010,P=0.920)。
2.2 预后影响因素的多变量分析
将上述单变量分析有意义的变量引入Cox比例风险模型进行多变量分析(临床分期未引入,因与TNM因素效应重叠)。结果显示:诊断年龄(HR=2.777,95%CI=1.800~4.285,P<0.001)、原发肿瘤分期(HR=1.675,95%CI=1.289~2.176,P<0.001)、及远处转移(HR=5.401,95%CI=2.720~10.725,P<0.001)是影响MTC预后的独立危险因素(表2)。
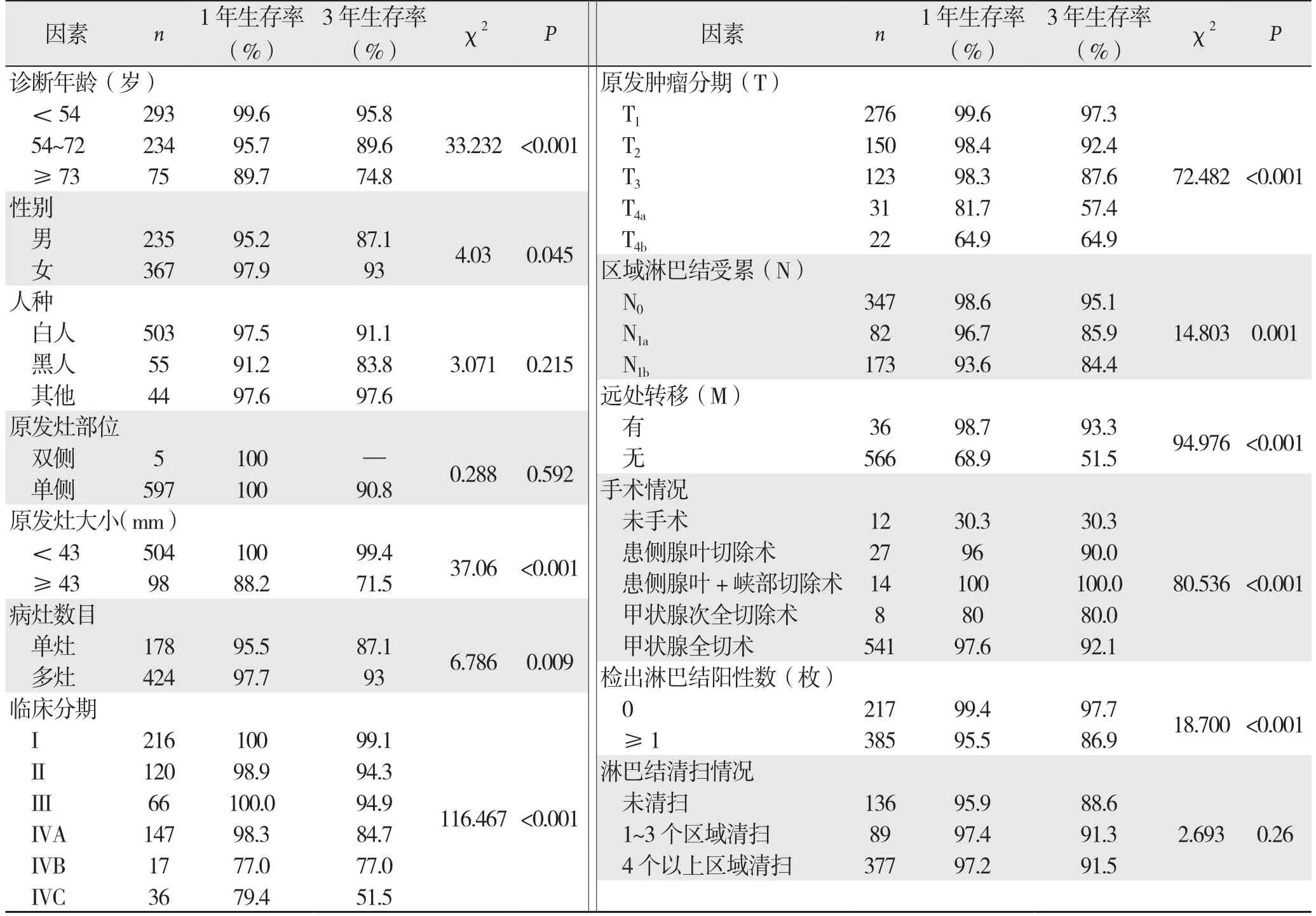
表1 影响MTC患者生存率因素的单变量分析Table 1 Univariate analysis of factors for survival rate of the MTC patients
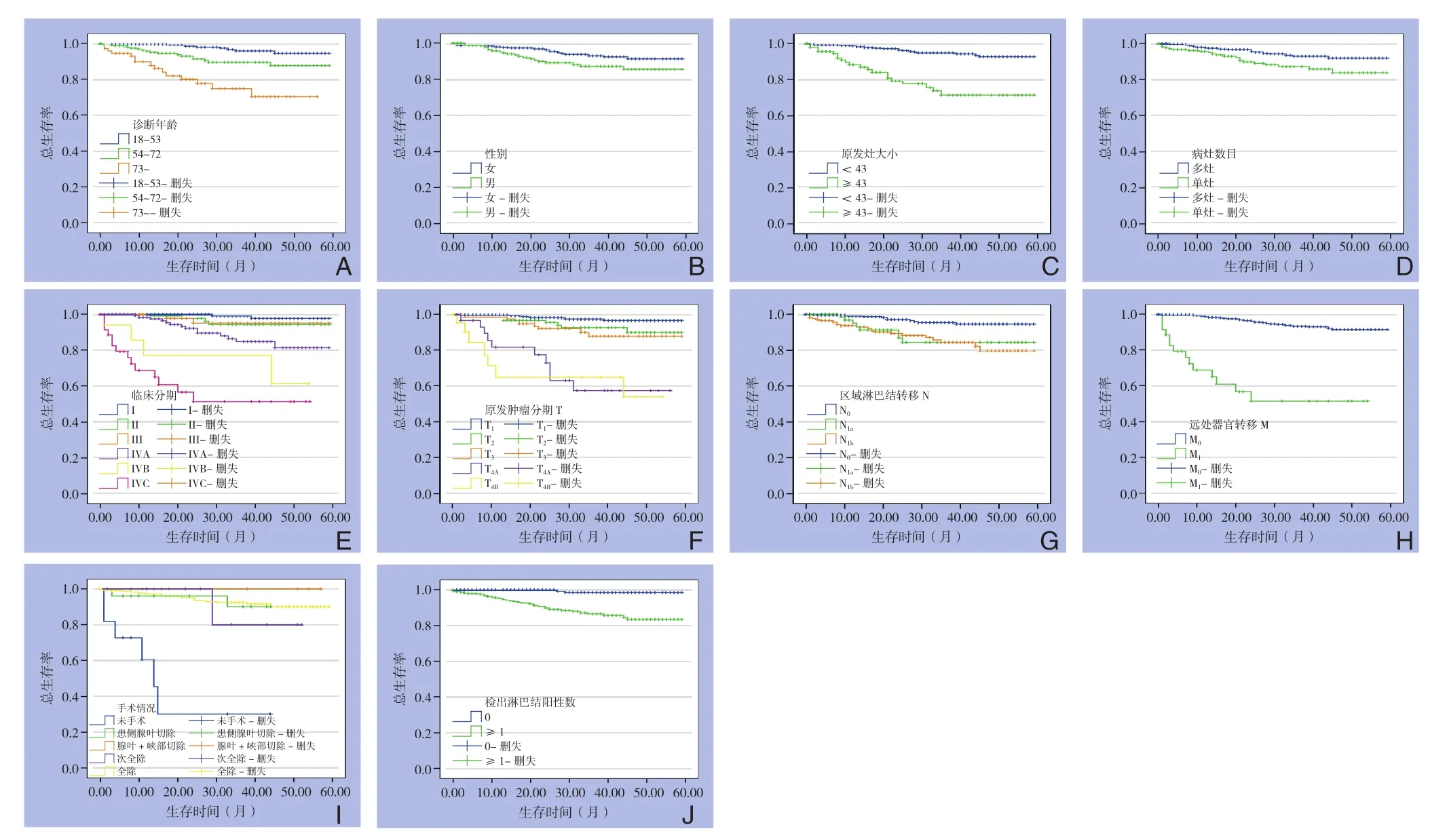
图1 不同临床病理因素MTC患者的生存曲线图 A:诊断年龄;B:性别;C:原发灶大小;D:病灶数目(单发 or 多发);E:临床分期;F:原发肿瘤分期;G:区域淋巴结受累;H:远处转移;I:手术情况;J:检出淋巴结阳性数Figure 1 Survival curves of MTC patients with diff erent clinicopathologic factors A: Age at diagnosis; B: Gender; C: Size of primary tumor; D: Number of lesions; E: Clinical stages; F: Primary tumor stage; G: Regional lymph node involvement; H: Distant metastasis;I: Surgical procedures; J: Number of positive lymph nodes
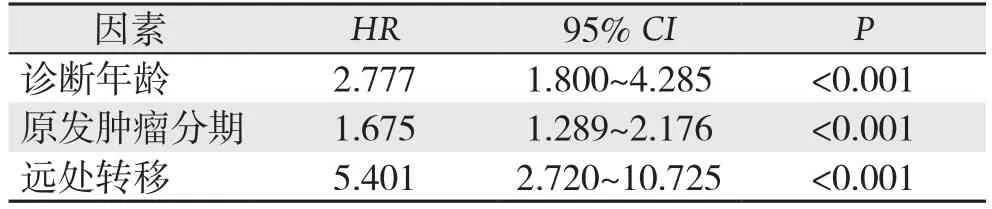
表2 影响MTC患者生存率因素的Cox回归分析Table 2 Multivariate Cox analysis of factors for survival rate of MTC patients
3 讨 论
作为相对少见的甲状腺癌[8],MTC早期可以发生淋巴结侵犯及器官转移(包括肝、肺、骨、脑等),其预后较差[9-10]。近些年来国内外报道的MTC远期生存率差异较大,高云飞等[11]报道1、3、5年的总生存率分别是97%、95%、94%。Modigliani等[12]报道的899例5年生存率为85.7%,而部分小样本量的研究与上述结果差异较大[6,13-14]。
上述文献已报道MTC的预后及影响因素,但大都局限于单中心、小样本研究。美国SEER数据库中的病例数据具有大样本、多中心,信息详尽,随访完善等特点,利用其中病例数据,可以对某些临床问题进行较为深入的分析。 本研究所得的MTC患者平均生存时间为(54.914±1.209)个月,1年生存率为96.9%,3年生存率为90.8%。结果与上述国外各报道结果相近,而生存情况略优于国内相关报道,提示我国MTC的诊治可能与美国等发达国家尚有部分差距。
对于影响MTC预后的因素,目前国内外的研究结果不尽相同。Dequanter等[15]认为TNM分期、淋巴结转移及术后血清降钙素值持续升高对MTC的预后产生重要影响。法国的一项研究[12]表明临床分期,淋巴结转移程度及年龄是MTC预后的独立危险因素。国内研究[16]显示原发灶较大、有远处转移、有顽固性腹泻及有家族史的患者的生存时间明显缩短,存活率显著下降。
本研究结果显示:诊断年龄、原发肿瘤分期、远处转移及检出淋巴结阳性数是影响MTC预后的独立危险因素。年龄一直都被认为是影响肿瘤预后的重要因素[17-18]。但与本研究结果不同的是,高云飞等[11,19]研究认为从病死率基线看,年龄并不影响MTC的预后。上述研究得出阴性结果的可能原因为:⑴ 对年龄进行常规分组降低了统计学效能,导致出现偏倚。根据Kaplan-Meier法探讨年龄对肿瘤预后的影响,需要对年龄进行分组,然后进行高龄组和低龄组的预后比较。传统方法可通过参考文献或指南共识选取截断值,进行常规分组,但这种方法较为主观,且可能降低了检验出“差别”的机会。⑵ 样本量较小,检验效能不足。上述两项研究的样本量分别为120例和118例。样本量较少制约分析结果的可信程度。为解决上述问题,尽量避免偏倚,本研究纳入较大的样本量(602例),并通过X-tile软件进行年龄的“细分”检验,生成曲线判断年龄因素影响预后的最佳截断值为54岁和73岁(作为三分类变量分组)。据此得出年龄(低危组18~53岁,中危组54~72岁,高危组≥73岁)是影响MTC预后的重要危险因素,指导临床诊疗并提示进一步研究中对年龄截断值的选择。临床分期和TNM具体分期与MTC的预后密切相关[20-21]。本研究发现,随着临床分期的增加,MTC患者的总体生存率呈逐渐降低的趋势,但邻近分期之间几无差别。提示目前的分期方式基本满足临床的预后判断需求,但仍需继续改进。本研究中原发肿瘤分期和远处转移为影响MTC预后的独立危险因素,而区域淋巴结受累在单因素分析中影响预后,在多因素分析中不影响预后。显示出这两个因素对于患者预后有着更为重要的影响。
对于MTC合理手术治疗是目前首选且惟一可治愈的方法[1,22-25]。本研究对手术情况对预后的影响进行了探讨,发现手术与否的生存率差异极大,进一步证实此观点。对于不同手术方式进行比较,发现MTC全切术后与非全切术后的生存情况并无差异。这一结论一方面提示非全切术式在减少损伤的同时可能并未降低生存率,另一方面限于本研究所随访时间较短,生存差异可能并未完全体现。另外,本研究中性别、原发灶大小及病灶数目均在单因素分析中影响预后,而在多因素分析无影响。这可能与因素之间的交叉影响(原发灶大小、病灶数目与原发肿瘤有交叉)及潜在的检验偏倚(性别间的差异并不绝对,P值与0.05极为接近)所致。
本研究较为详细全面地分析了不同临床病理因素对MTC患者预后情况的影响。研究局限性在于:⑴ SEER数据库对部分重要生化检验指标的情况未予以说明。降钙素水平作为评价MTC临床效果和预后情况的重要指标应在进一步研究中充分收集纳入;⑵ 对于2010至2014年诊断的MTC病例,目前随访更新至2014年12月,更远期的预后尚不能评价。对此本课题组将持续追踪分析并更新研究。
[1]范峻,朱彤,陈涛,等.甲状腺癌的外科治疗[J].中国普通外科杂志,2006,15(4):271–273.Fan J,Zhu T,Chen T,et al.Surgical treatment of thyriod carcinoma[J].Chinese Journal of General Surgery,2006,15(4):271–273.
[2]孙辉,刘晓莉.甲状腺癌规范化诊治理念更新及其意义[J].中国实用外科杂志,2015,35(1):72–75.Sun H,Liu XL.The update concept and its significance for standardized diagnosis and management of thyroid cancer[J].Chinese Journal of Practical Surgery,2015,35(1):72–75.
[3]董芬,张彪,单广良.中国甲状腺癌的流行现状和影响因素[J].中国癌症杂志,2016,26(1):47–52.doi:10.3969/j.issn.1007–3969.2016.01.008.Dong F,Zhang B,Shan GL.Distribution and risk factors of thyroid cancer in China[J].China Oncology,2016,26(1):47–52.doi:10.3969/j.issn.1007–3969.2016.01.008.
[4]Ferreira CV,Siqueira DR,Ceolin L.et al.Advanced medullary thyroid cancer: pathophysiology and management[J].Cancer Manag Res,2013,5:57–66.doi: 10.2147/CMAR.S33105.
[5]Siegel RL,Miller KD,Jemal A.Cancer Statistics,2017[J].CA Cancer J Clin,2017,67(1):7–30.doi: 10.3322/caac.21387.
[6]胡朝理,靳红义,邱新光,等.甲状腺髓样癌预后因素分析[J].中国普通外科杂志,2008,17(11):1061–1064.Hu CL,Jin HY,Qiu XG,et al.Analysis on prognostic factors of medullary thyroid carcinoma[J].Chinese Journal of General Surgery,2008,17(11):1061–1064.
[7]冯婷婷,凌孙彬,刘碧霞,等.非功能型胰腺神经内分泌肿瘤手术预后分析——一项基于SEER数据库的回顾性研究[J].中国肿瘤,2017,26(11):910–914.doi:10.11735/j.issn.1004–0242.2017.11.A013.Feng TT,Ling SB,Liu BX,et al.Prognostic Factors of Long-term Outcome of Non-functional Pancreatic Neuroendocrine Neoplasms Following Surgical Treatment : A Retrospective Study Based on SEER Database[J].China Cancer,2017,26(11):910–914.doi:10.11735/j.issn.1004–0242.2017.11.A013.
[8]Nelkin B.Recent advances in the biology and therapy of medullary thyroid carcinoma[J].F1000Res,2017,6:2184.doi: 10.12688/f1000research.12645.1.
[9]American Thyroid Association Guidelines Task Force,Kloos RT,Eng C,et al.Medullary thyroid cancer: management guidelines of the American Thyroid Association[J].Thyroid,2009,19(6):565–612.doi: 10.1089/thy.2008.0403.
[10]Wells SA Jr,Asa SL,Dralle H,et al.Revised American Thyroid Association guidelines for the management of medullary thyroid carcinoma[J].Thyroid,2015,25(6):567–610.doi: 10.1089/thy.2014.0335.
[11]高云飞,邓维叶,陈艳峰等.甲状腺髓样癌预后相关因素分析(附118例报告) [J].中国实用外科杂志,2015,35(9): 996–1000.Gao YF,Deng WY,Chen YF,et al.Prognostic factors of medullary thyroid carcinoma: An analysis of 118 patients[J].Chinese Journal of Practical Surgery,2015,35(9): 996–1000.
[12]Modigliani E,Cohen R,Campos JM,et al.Prognostic factors for survival and for biochemical cure in medullary thyroid carcinoma:results in 899 patients.The GETC Study Group.Groupe d'étude des tumeurs à calcitonine[J].Clin Endocrinol (Oxf),1998,48(3):265–273.
[13]Brandão LG,Cavalheiro BG,Junqueira CR.Prognostic Influence of clinical and pathological factors in medullary thyroid carcinoma: a study of 53 cases[J].Clinics (Sao Paulo),2009,64(9):849–856.doi:10.1590/S1807–59322009000900005.
[14]Torresan F,Cavedon E,Mian C,et al.Long-Term Outcome After Surgery for Medullary Thyroid Carcinoma: A Single-Center Experience[J].World J Surg,2018,42(2):367–375.doi: 10.1007/s00268–017–4321-z.
[15]Dequanter D,Lothaire P.Medullary thyroid cancer: surgical results and prognostic factors[J].Rev Med Liege,2010,65(7/8):450–452.
[16]谷琦琦,邱新光.甲状腺髓样癌的诊治进展[J].肿瘤基础与临床,2013,26(3):273–275.doi:10.3969/j.issn.1673–5412.2013.03.034.Gu QQ,Qiu XG.Progress of diagnosis and treatment of medullary thyroid carcinoma[J].Journal of Basic and Clinical Oncology,2013,26(3):273–275.doi:10.3969/j.issn.1673–5412.2013.03.034.
[17]孙威,贺亮,张浩.美国癌症联合委员会甲状腺癌分期系统(第8版)更新解读[J].中国实用外科杂志,2017,37(3):255–258.Sun W,He L,Zhang H.Interpretations on the updates of American Joint Committee on cancer staging system (8th edition) for thyroid cancer[J].Chinese Journal of Practical Surgery,2017,37(3):255–258.
[18]陈斌,戴正宽,王春华,等.原发性十二指肠恶性肿瘤的诊治及预后因素分析[J].中国普通外科杂志,2017,26(10):1310–1315.doi:10.3978/j.issn.1005–6947.2017.10.014.Chen B,Dai ZK,Wang CH,et al.Analysis of diagnosis,treatment and prognosis of primary malignant duodenal tumors[J].Chinese Journal of General Surgery,2017,26(10):1310–1315.doi:10.3978/j.issn.1005–6947.2017.10.014.
[19]de Groot JW,Plukker JT,Wolffenbuttel BH,et al.Determinants of life expectancy in medullary thyroid cancer: age does not matter[J].Clin Endocrinol (Oxf),2006,65(6):729–736.
[20]Traugott A,Moley JF.Medullary thyroid cancer: medical management and follow-up[J].Curr Treat Options Oncol,2005,6(4):339–346.
[21]赏金标,王可敬,刘爱华.甲状腺髓样癌预后因素探讨[J].耳鼻咽喉-头颈外科,2003,10(5):291–293.doi:10.3969/j.issn.1672–7002.2003.05.011.Shang JB,Wang KJ,Liu AH.The prognostic factors of medullary thyroid carcinoma[J].Chinese Archives of Otolaryngology-Head and Neck Surgery,2003,10(5):291–293.doi:10.3969/j.issn.1672–7002.2003.05.011.
[22]龚艳萍,刘枫,邹秀和等.甲状腺髓样癌的诊治进展[J].中国普外基础与临床杂志,2016,23(5):620–625.Gong YP,Liu F,Zou XH,et al.Progression of Diagnosis and Treatment of Medullary Thyroid Carcinoma[J].Chinese Journal of Bases and Clinics In General Surgery,2016,23(5):620–625.
[23]李新营,王志明,黄云等.甲状腺癌的外科治疗:附487例报告[J].中国普通外科杂志,2010,19(5):459–462.Li XY,Wang ZM,Huang Y,et al.Surgical treatement of thyroid carcinoma: a report of 487 cases[J].Chinese Journal of General Surgery,2010,19(5):459–462.
[24]李晓曦,王深明,黄灿之,等.甲状腺髓样癌[J].中国普通外科杂志,2000,9(6):488–491.Li XX,Wang SM,Huang CZ,et al.Medullary thyroid carcinoma[J].Chinese Journal of General Surgery,2000,9(6):488–491.
[25]宋宁宁,王义增,李欣,等.降钙素对甲状腺髓样癌诊断和术式选择的意义[J].天津医科大学学报,2017,23(3):239–241.Song NN,Wang YZ,Li X,et al.Study on calcitonin in diagnosis and surgery selection in patients with medullary thyroid cancer[J].Journal of Tianjin Medical University,2017,23(3):239–241.

