嗜酸性筋膜炎2例报道并文献分析
曾非 曾艳萍 阳朝晖 段申汉 曾庆杏
嗜酸性筋膜炎(eosinophilic fasciitis,EF) 是一种少见的外周血嗜酸粒细胞(eosinophils,EOS) 增多,并在肌筋膜中浸润为主要表现的结缔组织病,患者多因行动障碍首诊于骨科,或皮肤改变就诊于皮肤科。该病于1975 年由Shulman首先提出,故又称为Shulman病[1]。目前EF的诊断仍主要依靠临床表现、实验室检查和病理活检,并需除外其他可能引起筋膜炎和EOS增多的原因。本研究现报道2例初诊为肌病的EF病例如下:
1 临床资料
患者1,男,25岁,因“四肢无力伴下蹲不能2年余”于骨科首诊入院。患者2年前无明显诱因渐起下四肢无力并伴肌肉渐进性萎缩,双上肢远端无力为甚,表现为握力差,双手不能完全伸直,双下肢蹲下及起立动作困难,无站立及行走困难、饮水反呛,无发热、肌肉压痛,无肢体麻木及感觉异常。门诊EMG提示左侧拇短屈肌、三角肌、胫骨前肌多相波增多,肌源性损害可能。多次到外院就诊给予对症、支持治疗,症状无明显好转,经会诊后转至神经内科。
既往史无特殊,家族史无特殊。
入院查体:BP120/60 mmHg,R14次/min,P64次/min,T36.5 ℃,患者神清语利,认知功能可。皮肤及巩膜无黄染,皮肤紧绷,发亮。心、肺、腹未及明显异常。颅神经(-)。四肢近端肌力5级,肱二头肌反射减弱,桡骨骨膜反射减弱,双手骨间肌及大小鱼际肌萎缩,右侧冈上肌较左侧萎缩,双上肢远端肌力3+级,握力差,伸直不能(图1),双下肢近端及远端肌肉僵硬,可见凹槽征(图1)。共济运动及感觉查体(-)。颈软,克氏征阴性。
辅助检查:EOS% 10.71%↑,EOS# 0.55×109/L↑,hs-CRP 10.26 mg/L↑,补体C30.76 g/L↓,D-Dimer1.87 mg/L↑,PA185.41 mg/L↓,TP63.5 g/L↓,ALB37.3 g/L↓,ENA(-),CKMB(-),MYO(-),甲状腺功能(-);血清蛋白电泳(-),其中γ球蛋白20.8%。皮肤、肌肉、筋膜病理检查光镜下表现见图2;电镜下表现见图3;MRI表现见图4。
患者2,女,14岁,因“双小腿胀痛1月,加重1周”于骨科首诊入院。患者1月前无明显诱因出现双小腿疼痛肿胀,伴双下肢活动受限,表现为双下肢下蹲不能。门诊EMG提示肌肉神经源性损害,经会诊后转至神经内科。
既往史无特殊,家族史无特殊。
入院查体:BP119/74 mmHg,R20次/min,P78次/min,T37.7 ℃,患者神清,合作。双小腿皮肤皮温稍高,双小腿后侧肌肉较紧,有压痛。双膝关节屈曲最大约100°,双踝关节背屈最大约10°。心、肺、腹未及明显异常。颅神经(-)。四肢近端肌力5级,双手肌肉萎缩不明显,双手握力差,伸直不能,双下肢肌力正常,肌张力稍高。共济运动及感觉查体(-)。颈软,克氏征阴性。
辅助检查:EOS% 18.20%↑,EOS# 1.63×109/L↑,CRP 51 mg/L↑,D-Dimer 1.87 mg/L↑,PA89.9 mg/L↓,TP(-),ALB34.5 g/L↓,ESR120.00 mm/h↑,ANA(-),ENA(-),甲状腺功能(-);血清IgG19.7 g/L↑,-LC16.3 g/L↑,/1.67↑。
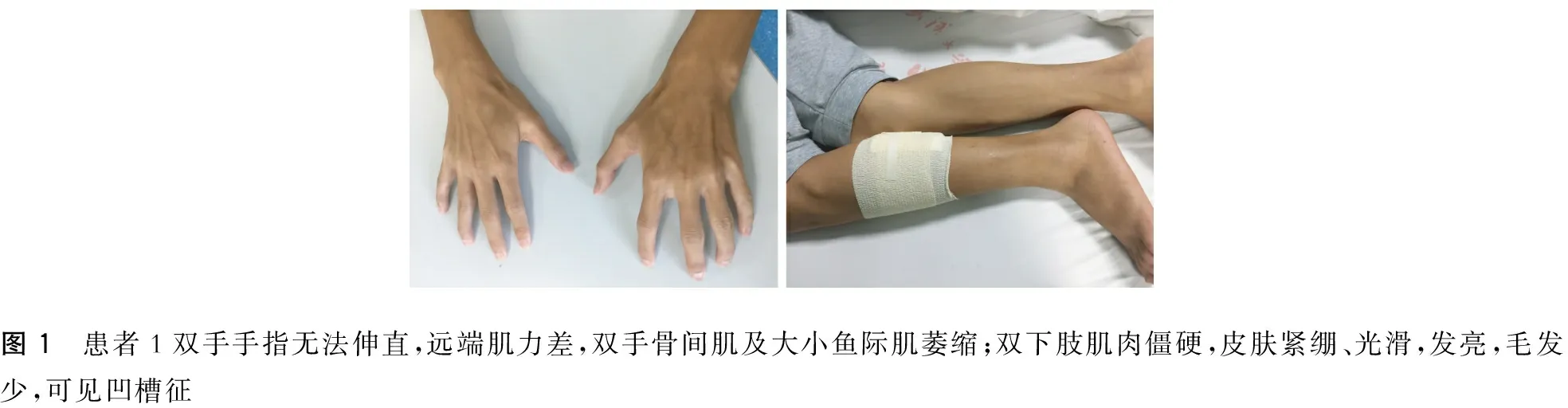
图1 患者1双手手指无法伸直,远端肌力差,双手骨间肌及大小鱼际肌萎缩;双下肢肌肉僵硬,皮肤紧绷、光滑,发亮,毛发少,可见凹槽征
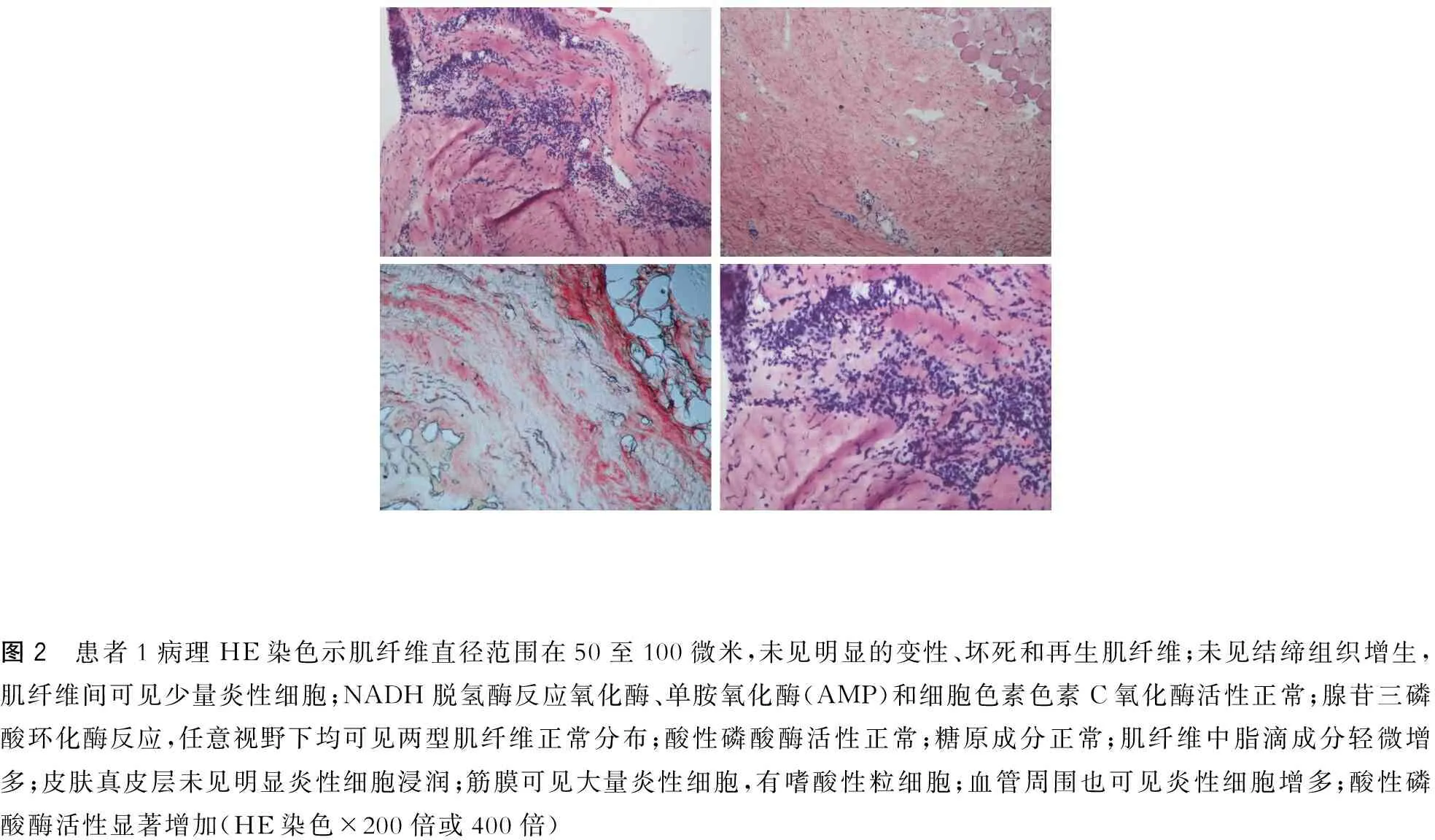
图2 患者1病理HE染色示肌纤维直径范围在50至100微米,未见明显的变性、坏死和再生肌纤维;未见结缔组织增生,肌纤维间可见少量炎性细胞;NADH脱氢酶反应氧化酶、单胺氧化酶(AMP)和细胞色素色素C氧化酶活性正常;腺苷三磷酸环化酶反应,任意视野下均可见两型肌纤维正常分布;酸性磷酸酶活性正常;糖原成分正常;肌纤维中脂滴成分轻微增多;皮肤真皮层未见明显炎性细胞浸润;筋膜可见大量炎性细胞,有嗜酸性粒细胞;血管周围也可见炎性细胞增多;酸性磷酸酶活性显著增加(HE染色×200倍或400倍)
2 讨 论
EF是一种临床较为罕见的免疫变态反应性疾病,以男性多见,发病年龄多为30~60岁[2],过度劳累、剧烈运动、外伤、受寒及上呼吸道感染等为可能诱因。EF病因及致病机制目前尚不明确,目前认为与免疫反应异常有关。Dez等归纳可能因素包括过度体力劳动、肌肉创伤、药物源性、感染性疾病、血液系统疾病、肿瘤、自身免疫病及物理因素等[2-4]。本研究2例患者起病前均没有特殊病史。
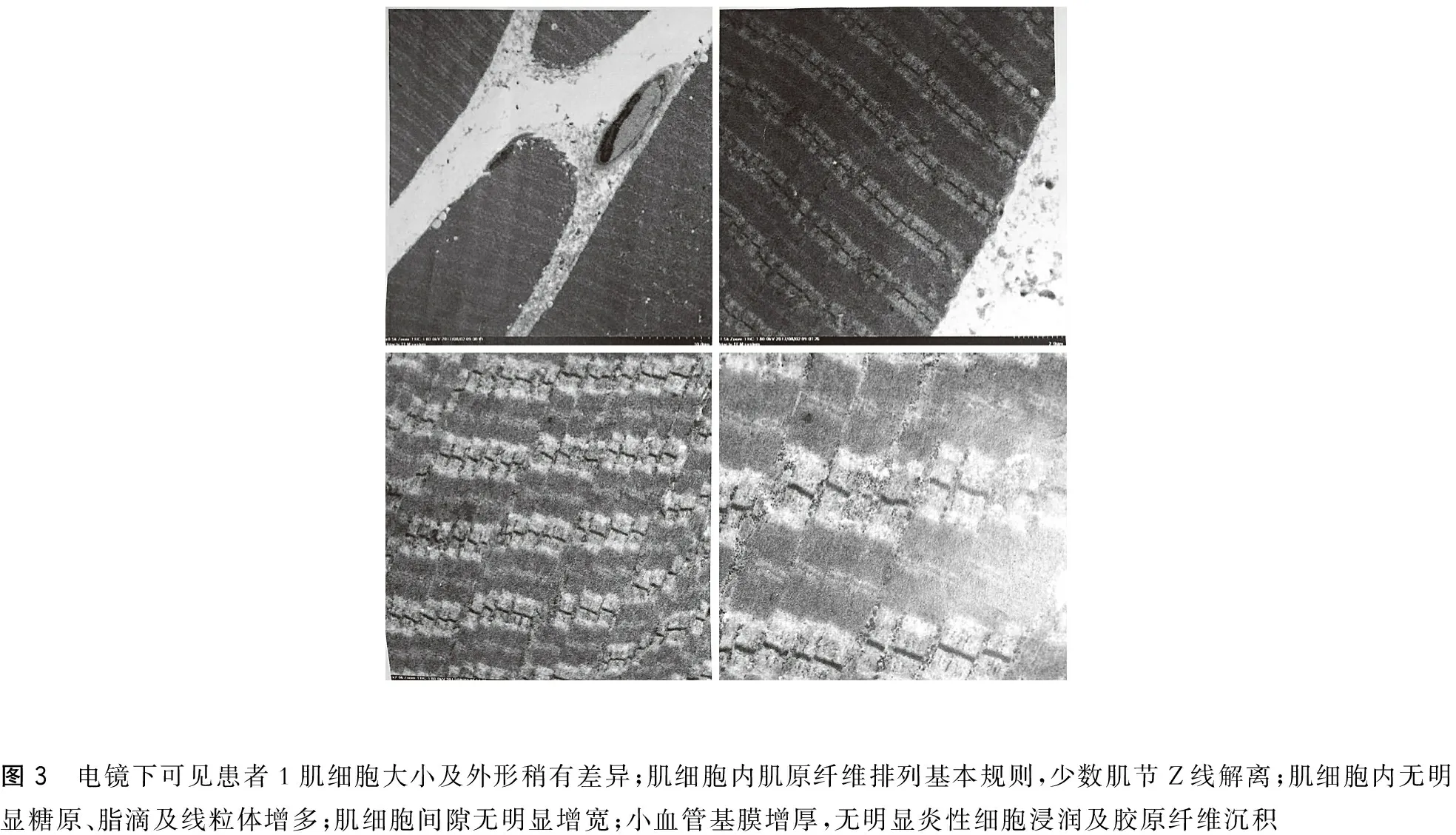
图3 电镜下可见患者1肌细胞大小及外形稍有差异;肌细胞内肌原纤维排列基本规则,少数肌节Z线解离;肌细胞内无明显糖原、脂滴及线粒体增多;肌细胞间隙无明显增宽;小血管基膜增厚,无明显炎性细胞浸润及胶原纤维沉积

图4 患者1MRI检查示双小腿肌群外周见线状长T2信号包裹,考虑肌筋膜炎;左侧腓肠肌及邻近皮下脂肪见斑片状长T1长T2信号,边界模糊,炎性病变可能
该病以肢体皮肤硬皮病样表现和关节活动障碍为主要临床表现。病变初发部位以下肢,尤以小腿下部为多见,其次为前臂,损害特征为皮肤硬肿;如病程较长,患肢上举时,可出现病损表面凹凸不平(桔皮征),沿浅静脉走向部位可见坑道状凹陷(凹槽征),病变累及关节附近时可致关节挛缩和功能障碍,患者因轻度肌肉萎缩及关节活动障碍首诊于骨科。本研究2例患者均首诊骨科后转入神经科,因EMG报告肌源性损害,出现多向波增多,就诊初期被诊断为肌病。部分患者因肌肉萎缩、关节活动障碍及肌电图异常,易被诊断为肌病如强直性肌营养不良,但后者肌电图有特征性连续高频电位放电现象可以资鉴别。
“橘皮征”及“凹槽征”是EF患者较为特征性的表现,此类患者多因皮肤改变就诊于皮肤科。皮损初期表现为弥漫性水肿如患者2;病程较长,皮肤硬化后与下部组织紧贴,患处凹凸不平呈“橘皮征”;如血管或肌腱受累,在大静脉或肌腱部位可呈明显沟状凹陷,形成如患者1患者出现的“凹槽征”。实验室检查,EF患者血常规多伴有EOS增高,但不是诊断EF的必要条件。本文两例患者血检均有EOS%和EOS增高,CRP升高。部分患者血清蛋白电泳可表现为γ球蛋白增高,但也不是诊断的必要条件。
确诊EF需行皮肤全层、筋膜和肌肉活检病理检查。典型的病理学改变为肌肉筋膜胶原纤维增生、变厚、硬化,可伴不同程度的淋巴细胞和浆细胞浸润,但EOS浸润并不是诊断EF的必要表现,病理改变的重点在于炎性细胞的主要浸润部位在筋膜,而非嗜酸性细胞的大量出现。本研究2例患者的皮肤真皮层均未见明显炎性细胞浸润,但筋膜可见大量炎性细胞,并可见嗜酸性粒细胞,血管周围也可见炎性细胞增多。肌肉病理及电镜检查,肌纤维间也可见少量炎性细胞。本研究2例患者均有肌电图改变,考虑可能是肌纤维的炎性浸润导致近年来,MRI在EF诊断中的作用日益受到重视。研究认为MRI对肌筋膜水肿、增厚等炎性改变均较敏感,表现为肌筋膜区和肌腱周围的长T2信号,如本研究患者1MRI表现为双小腿肌群外周线状长T2信号包裹。MRI检查不仅可以协助临床病理医生选择病变活动较明显的病变部位进行活检以提高病理检查的敏感性,而且可以作为治疗过程中的无创随访手段。
诊断EF需要同时结合病史、临床表现、实验室检查、病理学改变及影像学证据等综合判断分析。Pinal-Fernandez等在2014年曾提出建议性诊断标准,包括2条主要标准和5条次要标准。主要标准为(1)对称或非对称性,弥漫(四肢、躯干和腹部)或局限(四肢)的皮肤肿胀、硬结和皮肤皮下组织增厚;(2)病变皮肤全层楔形活检提示筋膜增厚,伴淋巴细胞和巨噬细胞聚集,伴或不伴EOS浸润。次要标准为(1)外周血EOS>0.5×109L;(2)高γ球蛋白血症,计数>1.5 g/L;(3)肌无力和/或二磷酸果糖酶升高;(4)“沟槽征”或“橘皮样”改变;(5)肌筋膜在MRI检查T2加权像显示高信号。在除外系统性硬化症诊断后符合2条主要标准或1条主要标准加2条次要标准,可诊断为EF。
EF的皮肤改变主要需与系统性硬皮病相鉴别。后者病变部位为皮下组织,一般不累及肌肉筋膜,但可累及内脏,大多有手足、面部受累,多伴有雷诺现象,常无外周血嗜酸性细胞的增多。在起病初期,EF临床表现不典型时,仍需病理活检和MRI来加以鉴别。
EF的治疗一般为糖皮质激素,需在症状改善后继续维持,过早或过快停药及减药可能导致症状反复。其他治疗还有抗组胺药、甲氨蝶呤、氢化氯奎、硫唑嘌呤及环磷酰胺等,而其中环磷酰胺是除激素外最经常的治疗选择[5]。其他亦有采用肿瘤坏死因子抑制剂治疗的报道[6]。此病一般预后良好,少数患者表现为自限性病程。
[1] Shulman LE.Diffuse fasciitis with eosinophilia:a new syndrome? [J].Trans Assoc Am Physicians,1975,88:70-86.
[2] Eosinophilic F.Demographics,disease pattern and response to treatment:report of 12 cases and review of the literature[J].Int J Dermatol,2008,47(1):29-35.
[3] Lakhanpal S,Ginsburg WW,Michet CJ,et al.Eosinophilic fasciitis:clinical spectrum and therapeutic response in 52 cases[J].Semin Arthritis Rheum,1988,17(4):221-231.
[4] Lebeaux D,Sène D.Eosinophilic fasciitis(Shulman disease) [J].Best Pract Res Clin Rheumatol,2012,26(4):449-458.
[5] Pinal-Fernandez I,Selva-O' Callaghan A,Grau JM.Diagnosis and classification of eosinophilic fasciitis[J].Autoimmun Rev,2014,13(4/5):379-382.
[6] Khanna D1,Agrawal H,Clements PJ.Infliximab may be effective in the treatment of steroid-resistant eosinophilic fasciitis:report of three cases[J].Rheumatology (Oxford),2010,49(6):1184-1188.doi:10.1093/rheumatology/keq062.

