问题解决疗法对脊髓损伤后患者创伤后成长的影响
信鸿杰,臧苑彤,申雅文,刘莹丽,李莉,赵小娟,张旭
近年来,随着现代工业、交通运输业、建筑业的发展,由外伤引起的脊髓损伤(Spinal Cord Injury,SCI)患者逐年增加[1]。SCI往往造成患者不同程度的瘫痪,其作为巨大的创伤性事件,严重影响患者心理健康、生活自理能力和参与社会活动的能力[2]。据报道,90%的SCI致瘫痪患者会出现焦虑情绪[3],而恶劣情绪和负性心理可降低机体的免疫功能,减弱免疫系统的作用,导致康复治疗依从性下降,显著影响患者康复治疗进程[4]。
创伤后成长(Posttraumatic Growth,PTH)是个人在经历具有创伤性的负性生活事件后,与创伤事件进行抗争过程中体验到的积极变化[5]。PTH的存在可增强患者对消极情绪的耐受性,减少对生活的负性情感体验,重新建立对其生存有益的、基本的认知结构,从而促进身心恢复、健康行为提升及生存质量提高[6]。问题解决疗法(Problem Solving Therapy,PST) 是以认知心理学关于问题解决的理论研究为基础,于20世纪80年代创立的一套完整的心理治疗技术,旨在增进患者的问题解决能力,建立良好的人际关系,培养积极的社会适应能力,是一种新兴的短程心理治疗理论技术[7]。本研究通过PST对SCI患者实施干预,以期提高患者的PTH,从而促进患者的康复进程。
1 资料与方法
1.1 一般资料 选取2015年6月~2017年8月我院收治的由外伤引起的SCI患者60例为研究对象。纳入标准:诊断为外伤引起的脊髓损伤;年龄≥18岁;有一定的认知和理解能力;知情同意。排除标准:老年痴呆、心理障碍、既往有精神异常;预期无法完成3个月持续干预者。采用随机数字表法将患者分为2组各30例。①对照组:男25例,女5例;年龄(45.17±11.39)岁;婚姻状况:在婚26例,单身/离异4例,文化程度:小学及以下8例,初中及中专15例,高中及以上7例;损伤节段:颈段9例,胸段10例,腰段11例;脊髓损伤ASIA分级:B级6例,C级13例,D级11例。②干预组:男23例,女7例;年龄(43.55±10.18)岁;婚姻状况:在婚22例,单身/离异8例,文化程度:小学及以下10例,初中及中专15例,高中及以上5例;损伤节段:颈段10例,胸段5例,腰段15例;脊髓损伤等级:B级9例,C级16例,D级5例。2组一般资料比较差异无统计学意义。
1.2 方法 2组均给予常规的宣教和护理,干预组在此基础上,加以PST干预。由3名具有8年以上临床护理经验的护理硕士研究生经过PST的深入学习和训练后实施干预,共进行6次,每次约30~40min。第1次:向患者介绍治疗的目的与方法,取得患者的信任与配合,指导患者阅读自制《脊髓损伤后患者存在问题解决手册》。第2~6次:根据患者当下现存的生理或社会心理问题,以问题解决疗法6步骤为程序,根据手册中提供的解决方法指导患者练习问题解决过程。PST具体包括以下6个步骤:①界定问题,研究者通过与患者的深入访谈,了解患者心理、生理及其家庭社会状况,指导患者列出希望得到解决的问题,如果问题太大,将其分解为几个部分,按照问题的轻重缓急程度排序,一次只关注一个问题。举例:某患者系工人,46岁,从高处坠落后摔伤,致胸椎爆裂骨折(T11)伴胸椎脱位(T10),脊髓损伤(Frankel A级),肋缘以下感觉丧失,双下肢肌力0级,患者目前有失眠、轻度抑郁、神经源性膀胱、潜在并发症:压疮、肺感染、泌尿系感染等问题,经过商讨综合考虑先关注神经源性膀胱这一问题。②确立目标,研究者支持和积极引导患者确定自己的目标,包括近期达到的目标和长远目标,目标的确立要遵从适度原则,不能定的太高,以致无法达到而灰心失望,也不能定的太低,以致解决问题的效果不明显。举例:患者神经源性膀胱,确定长远目标:3个月后可以自行排尿,近期目标:1个月后膀胱残余尿量由400ml减少至300ml。③创想解决方案,研究者召集患者及其家属、病友、医生、治疗师组成一个小组,应用头脑风暴法进行讨论,将大家思路打开,从而产生尽可能多的解决方案。举例:经过讨论,形成方案A:留置导尿,感觉有尿意时放尿;方案B:间歇性导尿,每天导尿5次;方案C:膀胱再训练,坚持练习;方案D:合理饮水。④确立最优方案,研究者与研究对象对产生的每一个解决方案进行评价,指出各个方案的优缺点,可能带来的益处及会遇到的障碍,以一个可行方案为基础,汇总其他方案的可取之处,形成一个最优方案。举例:方案B、C、D联合起来,患者合理规律饮水,总量控制在1500~2000ml,间歇性导尿前,先进行反射性排尿训练和代偿性排尿训练诱导患者排尿,然后行间歇性导尿导出残余尿液,每天7:00,11:00,15:00,19:00,23:00养成定时自排尿并行间歇性导尿。⑤实施方案,研究者将最优方案分解成几个实施步骤,每完成一个步骤,就打勾,直到所有步骤全部完成,在这个过程中,有一些内容是患者独立去做的,有的是需要护士或者照顾者帮忙完成的,大家积极参与,鼓励患者坚定付诸实施。举例:护士为患者制定排尿日记记录表,包括每日每时的进水量、漏尿量、自排尿量、导尿量,患者及照顾者每天根据情况登记。护士为患者制定饮水计划,照顾者协助患者完成,教会患者及其照顾者间歇性导尿的方法,大家都积极参与进来完成每日的计划。⑥评价方案,根据实施效果,调整方案并反馈到下一次行动中。举例:1个月后患者的残余尿量由400ml减少至300ml,效果满意,调整导尿次数减为每日4次,患者充满信心。干预者与研究对象共同完成这6个步骤。
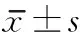
表1 2组干预前后PTGI各项得分比较 分,
与干预前及对照组比较,aP<0.05
1.3 评定标准 创伤后成长量表 (Posttraumatic growth inventory, PTGI):由美国学者Tedeschi等[8]于1996年研发。2011年我国大陆学者将PTGI修订为简体中文版[9],使之更符合国内的语言习惯、表达方式和应用环境,修订后总量表内部的Cronbach's α为0.847,各维度的Cronbach's α为0.611~0.847,信效度较好,适用于我国意外创伤者的创伤后成长测评、量表由人生感悟(6个条目)、个人力量(3个条目)、新的可能性(4个条目)、与他人关系(3个条目)和自我转变(4个条目)等5个维度和20个条目构成,5个维度采用Likert 6级评分法,总分为0~100分,总分越高表明成长越多。干预前在病房发放创伤后成长量表,干预3个月后,要求患者来院复查时再次发放。使用统一指导语指导患者填写,要求在1h内独立完成,当场收回,问卷回收率100%。
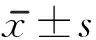
2 结果
干预3个月后,干预组PTGI中人生感悟、个人力量、与他人关系、自我转变等4个维度及总分均明显高于干预前及对照组(均P<0.05),干预组PTGI中新的可能性维度及对照组PTGI各维度评分干预前后比较差异无统计学意义。见表1。
3 讨论
创伤性SCI常发生于车祸、地震、矿难等高能量损伤造成的脊柱骨折、脱位等,多引起损伤段以下感觉、运动和括约肌功能全部或部分丧失,使患者出现截瘫、大小便功能障碍等症状,影响正常生活和工作,为此患者心理压力较大,出现焦虑、抑郁,有的甚至想到自杀等严重的心理应激反应[10]。以往的研究,人们较多的把侧重点放在创伤性事件所产生的心理精神问题等负性结果上,随着积极心理学的兴起,创伤后成长受到了学者的关注,对创伤后成长的研究有助于对创伤后心理机制的深入理解,从而可以合理指导患者有效地激发成长,恢复及提升身心机能[11]。
本研究结果显示,干预前干预组和对照组创伤后成长总均分分别为(59.43±8.19)分和(59.97±10.15)分,创伤后成长量表的评分范围为0~100分,说明脊髓损伤患者创伤后成长水平仅接近于中等水平,其成长水平还有上升空间。经PST干预后,脊髓损伤后患者创伤后成长水平除新的可能性维度外干预组各维度及总分均明显高于对照组,差异有统计学意义,干预组干预后创伤后成长水平各维度及总分均明显高于干预前,差异有统计学意义,说明问题解决疗法可以有效地促进脊髓损伤后患者创伤后成长,这也与黄晓逸等[12]的研究结果一致。
PST起源于认知行为理论中的应对理论,其主要内容是围绕问题开展一系列增强个人有效应对能力的认知行为训练,以面对生活中有害身心健康的应激源[13]。其作为一种短程心理治疗理论技术,目的是培养个体积极解决问题的态度及行为[14],使其学会管理压力及放松,从而改善对问题的不良认知,促使自己有效应对和解决生活及治疗中的各种问题,如失眠、尿失禁、水肿、抑郁等,从而提高其生活质量。用问题解决疗法这一技术可以有效地促进意外创伤者创伤后成长,引导其尝试把灾难性创伤视为自身人生历练的一笔财富[15],改善负性情绪,积极配合医护人员的康复指导,并增强其解决社会问题的能力。
本研究将问题解决疗法整合到整体护理模式中,可以为创伤性脊髓损伤患者的临床心理护理提供全新视角,提高患者的创伤后成长水平,从而促进患者后续的功能恢复和回归家庭及社会。未来的研究应当扩大样本量,延长随访时间,以观察问题解决疗法对脊髓损伤患者创伤后成长的远期效果。
【参考文献】
[1] 李静, 李岩, 宋伟贞.外伤性高位截瘫病人并发症的康复护理[J]. 中国实用护理杂志, 2005,21 (2): 27-28.
[2] 李晓莲,肖智真,张虹,等.50例脊髓损伤患者心理状况、日常生活活动能力及社会支持情况调查[J]. 护理学报, 2014,26(5):40-42.
[3] 谢思斯,肖拔,谢文娇,等.脊髓损伤患者抑郁状态相关因素分析及护理对策[J]. 护理实践与研究, 2009, 6(12):112-113.
[4] 黄宇,张继荣,郑栋华,等.心理干预对脊髓损伤患者抑郁及日常生活活动能力的影响[J]. 中华物理医学与康复杂志, 2012, 34(7):539-540.
[5] Ogińska-Bulik N. Kobylarczyk M. Association between resiliency and posttraumatic growth in firefrighters: the role of stress appraisal [J]. Int J Occup Saf Ergon, 2016, 22(1): 40-48.
[6] Silva SM, Moreira HC, Canavarro MC. Examining the links between perceived impact of breast cancer and psychosocial adjustment: the buffering role of posttraumatic growth [J]. Psychooncology, 2012, 21(4): 409-418.
[7] Visser MM, Heijenbrok-Kal MH, Van't Spijker A, et al. Problem-solving therapy during outpatient stroke rehabilitation improves coping and health-related quality of life: Randomized controlled trial [J]. Stroke, 2016, 47(1): 135-142.
[8] Tedeschi RG, Calhoun LG. Posttraumatic Growth Inventory: measuring the positive legacy of trauma[ J]. J Trauma Stress, 1996, 9 (3) : 455 -471.
[9] 汪际,陈瑶,王艳波,等.创伤后成长评定量表的修订及信效度分析[J]. 护理学杂志, 2011, 26(14): 26-28.
[10] Mc Cammon JR, Ethans K. Spinal cord injury in Manitoba: a provincial epidemiological study[J]. J Spinal Cord Med, 2011, 34(1):6-10.
[11] 汪际.刘晓虹. 意外创伤者的创伤后成长研究[J]. 护理研究, 2011(19):1697-1698.
[12] 黄晓逸.吴晓波.问题解决疗法对尿失禁患者早期创伤后成长的影响[J]. 护士进修杂志, 2017(12):1078-1081.
[13] D'Zurilla T J. The relations between social problem solving and coping[J].Cognit Ther Res, 1995, 19(5):547-562.
[14] Nezu A M, Nezu C M, Salber K E. Problem-solving therapy for cancer patients[J]. Psicooncología, 2013, 10(2/3):217-231.
[15] 翟建霞,刘晓虹. "创伤后成长"研究进展对我国创伤护理的启示[J]. 中华护理杂志, 2009, 44(7):668-669.

