关节镜手术治疗整体和局部钳夹型股骨髋臼撞击综合征的疗效比较
戴智敏
(浙江医院 骨科,浙江 杭州 310013)
股骨髋臼撞击综合征(femoroacetabular impingement syndrome,FAI)是一种可引起慢性髋关节疼痛及髋关节活动度下降的疾病。凸轮型FAI患者股骨近端形态异常,钳夹型FAI患者伴有不同程度髋臼过度覆盖[1]。钳夹型FAI通常有局部和整体两种形式。局部钳夹型FAI是指髋臼前部或后部局部过度覆盖,以前部过度覆盖更为常见,其特征是指髋臼向头侧区位置前壁伸向后壁形成交叉[2]。整体钳夹型FAI伴有畸形发生或相对罕见的髋臼前突,两种情况下都表现出髋臼过度覆盖形成的内陷。虽然局部钳夹型FAI常采用关节镜手术治疗,但更严重的整体钳夹型FAI由于面对牵引和进入中央室和后髋臼缘的难题,实践中较多采用手术切开复位[3]。尽管有关节镜治疗髋臼前突及手术切口复位治疗髋臼和/或髋臼前突疗效的研究报道[4-5],但是目前尚未见研究探讨关节镜手术治疗整体和局部钳夹型FAI的疗效。本研究旨在比较关节镜治疗整体或局部钳夹型FAI的临床疗效和安全性。
1 资料与方法
1.1 一般资料
纳入2011年1月-2012年12月在本院接受针对FAI关节镜手术的且有症状的患者。比较整体和局部钳夹型FAI患者关节镜术后临床结局差异。整体钳夹型FAI患者15例(男6例,40.0%),平均年龄(37.2±11.3)岁,局部钳夹型FAI患者125例(男60例,48.0%),平均年龄(39.8±13.5)岁。人口统计学变量[如年龄、性别、体质指数(body mass index,BMI)]、临床参数(如 Outerbridge软骨分级和 Tonnis级)或外科手术(即髋臼成形术/边缘修整,股骨成形术和盂唇再固定,清创或重建)差异均无统计学意义(均P>0.05),具有可比性。见表1。
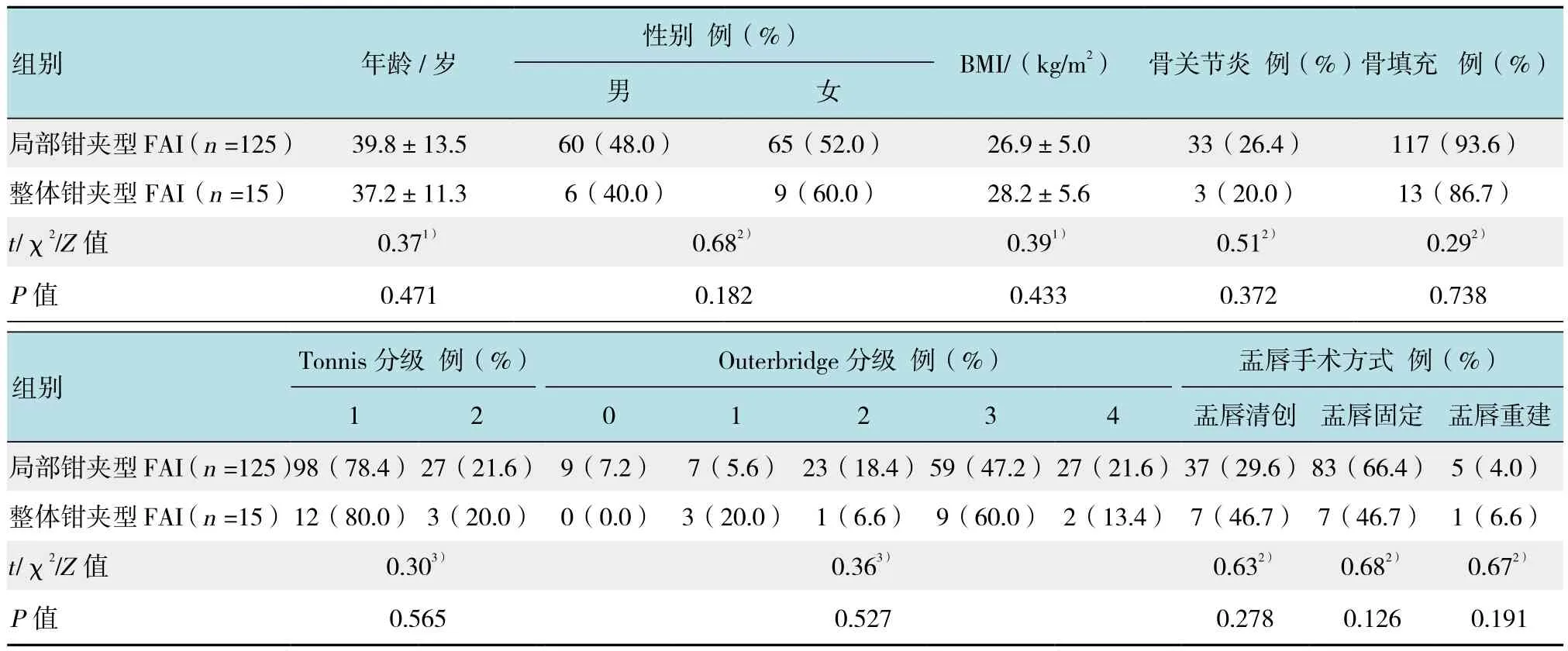
表1 两组患者一般情况及手术情况比较Table 1 Comparison of the general information and operation situation between the two groups
局部钳夹型FAI纳入的影像学标准是Wiberg中心边缘角(center edge angle,CEA)为25°~39°,且具有交叉标志;整体钳夹型FAI纳入的影像学标准是CEA≥40°,且与髋臼窝底内侧到坐骨线有交叉迹象或没有交叉迹象。排除标准包括:同侧髋关节手术史、发育不良(CEA<25°)、髋臼前突、Legg Perthes病症、骨坏死及放射学骨性关节炎(Tonnis 3)。术前的临床和影像学资料、手术结果和手术操作流程通过患者医疗记录获得,术后第3、12和24个月非关节炎髋关节评分(non arthritic hip score,NAHS)和李克特LIKERT五分量表(1分为非常不满,5分为非常满意)通过问卷调查获得。比较两组并发症、翻修手术和髋关节置换术发生率。
1.2 手术方法
所有患者术前常规影像学检查,包括:标准化骨盆正位、患髋侧位、患髋蛙式位X线片。手术采用全身麻醉+肌松剂,经由同一名高年资主任医师主刀。患者取仰卧位,骨科牵引床0°外展、15°内旋、10°屈曲位牵引患肢,牵开关节约1 cm,牵引时间不超过2 h。手术采用前外侧、前方以及后外方的三通道技术。术中探查髋关节中央和周围间室,在中央间室处理单纯钳夹型FAI,行髋臼周边骨赘切除清理,髋臼盂唇(主要是前外侧盂唇)清理或修补。修补器械采用Arthrex FASTak Ⅱ带线锚钉。术后不放置引流,术后常规24 h使用一次抗生素。嘱患者麻醉过后开始下肢功能锻炼,术后1 d开始扶拐行走,拐杖使用2周。术后西乐葆片200 mg口服,2次/d镇痛并防止异位骨化。并在术后复查X线片及CT。两组患者术后康复方案相同,2周后下床活动,并开始保护性低阻力运动,6周时穿椭圆运动鞋运动,并在术后第3个月允许跑步。
1.3 统计学方法
采用SPSS 19.0进行统计学分析。计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料采用百分比表示,组间比较采用χ2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
整体钳夹型FAI患者术前平均NAHS为(51.5±22.7)分(19~94分),术后第3、12和24个月的平均 NAHS分别为(64.2±19.0)、(66.0±26.4)和(74.1±16.6)分,术后第24个月时NAHS明显高于术前(P=0.001),平均LIKERT量表满意度为(4.2±1.2)分。1例患者(6.7%)进行全髋关节置换术(total hiparthroplasty,THA),无患者接受FAI翻修手术或并发症。局部钳夹型FAI患者术前平均NAHS为(55.5±17.1)分(9~93分),术后第3、12和24个月的平均NAHS分别为(67.9±18.8)、(76.3±17.7) 和(77.3±18.5) 分, 术 后 第 24个月时NAHS明显高于术前(P=0.015)。整体组和局部组术后第24个月NAHS变化比较差异无统计学意义(P=0.955)。第24个月时平均LIKERT量表满意度为(4.2±1.3)分。8例(6.4%)患者进行THA置换术,3例并发症[2.4%,包括2例轻度异位骨化(Brooker分级2)和1例瞬态阴部神经失用症]和2例FAI翻修手术(1.6%)。两组患者术后24个月满意度差异无统计学意义,两组患者术后第3、12和24个月NAHS差异无统计学意义。见表2和附图。两组患者THA置换率差异无统计学意义(P=0.912)。
表2 两组患者结局比较 (分,±s)Table 2 Comparison of the outcome between the two groups (score,±s)
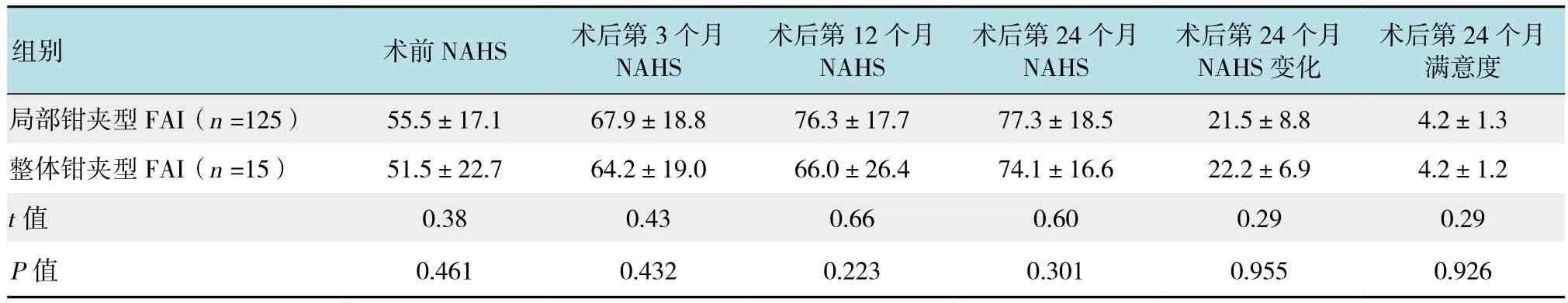
表2 两组患者结局比较 (分,±s)Table 2 Comparison of the outcome between the two groups (score,±s)
术后第24个月满意度局部钳夹型 FAI(n =125) 55.5±17.1 67.9±18.8 76.3±17.7 77.3±18.5 21.5±8.8 4.2±1.3整体钳夹型 FAI(n =15) 51.5±22.7 64.2±19.0 66.0±26.4 74.1±16.6 22.2±6.9 4.2±1.2 t值 0.38 0.43 0.66 0.60 0.29 0.29 P值 0.461 0.432 0.223 0.301 0.955 0.926组别 术前NAHS 术后第3个月NAHS术后第12个月NAHS术后第24个月NAHS术后第24个月NAHS变化
附图 两组患者术后NAHS比较Attached fig. Comparison of NAHS between the two groups
3 讨论
本研究通过比较关节镜手术治疗局部钳夹和整体型钳夹型FAI的疗效差异,探讨关节镜手术治疗对整体钳夹型FAI的疗效。本研究结果显示关节镜手术治疗整体钳夹型FAI和局部钳夹型FAI疗效无显著差异,两组患者术后疼痛和功能都具明显改善,且都具有中度满意度。此外,关节镜治疗能够安全治疗整体钳夹型FAI;并发症仅发生在局部钳夹型FAI,且并发症率(2.4%)和严重程度均较低。两组患者手术失败率(患者术后接受髋关节置换术)差异无统计学意义。
与术前相比,两组患者术后NAHS均显著改善;然而,术前和术后平均得分偏低,表明病情较重和功能障碍显著;但本研究结果不支持严重症状是手术的相对禁忌证。术后得分低可能是由于术前初始分数较低及手术失败(如中转为髋关节置换术)。
由于目前对整体钳夹型FAI和局部钳夹型FAI并无公认的影像学定义,本研究将局部钳夹型FAI定义为:CEA从25°~39°且存在交叉符号;整体钳夹型FAI为CEA≥40°和髋臼窝底内侧延伸到坐骨线。交叉标志通常作为局部前上壁完全覆盖或髋臼后倾标识,但这种放射标记在发育不良中也可出现[6],整体钳夹型畸形常伴有一定程度髋臼后倾[7]。此外,对具有髋臼后倾指数(向头侧交叉的距离与整个髋臼的高度之比)<0.2的向头侧交叉标识是否具有病理性仍存在争议[8]。交叉征可能是由异常髂前下棘引起的前髋臼完全覆盖的高估[9]。
FAI手术疗效研究的内在挑战是相关亚型的异质性、手术结果和手术操作程序。考虑到大部分患者都具有FAI两种亚型,本研究对患者进行了细分,而不只是笼统地研究钳式FAI。虽然对这些混杂变量进行调整较为复杂,但是统计学显示两组患者人口统计数据、影像学发现、软骨盂唇、成骨过程和术前NAHS差异均无统计学意义。
虽然两组患者软组织手术和股骨成形术的手术操作流程相似,但是髋臼成形术更广泛,具有较大程度和整体位置的完全覆盖。SAFRAN等[10]最近报道采用关节镜成功治疗髋臼前突,但仅限于上、前轮边缘患者。这一结果是否适用无后端髋臼处理仍需进一步研究。以往研究表明,与手术切口复位和小切口开放手术相比,关节镜手术治疗FAI是有效的,且并发症少[11]。开放切口复位手术是一种功能强大的方法,但与关节镜的选择相比,需要更多的软组织的剥离和血液流失,并且大转子截骨可能较为困难[11]。关节镜延伸到治疗整体性钳畸形提供了与门诊手术类似的好处,如出血量少、并发症少、改善美观和较快康复[12]。
综上所述,整体钳夹型FAI采用关节镜手术安全有效,并且与关节镜治疗局部钳夹型FAI疗效相当。
参 考 文 献:
[1]蔡懿, 储东辉, 叶胜强, 等. 股骨髋臼撞击综合征X线表现与分期的前瞻性研究[J]. 中国临床医学影像杂志, 2014, 25(4): 267-271.
[1]CAI Y, CHU D F, YE S Q, et al. A prospective study on the X-ray features and staging of femoroacetabular syndrome[J]. J Chin Clin Med Imaging, 2014, 25(4): 267-271. Chinese
[2]于海涛, 胡智军, 张晓锦. 股骨髋臼撞击综合征影像学表现[J].中国医学影像技术, 2015, 31(5): 770-773.
[2]YU H T, HU Z J, ZHANG X J. Imaging findings of femoral acetabulum impingement[J]. Chin J Med Imaging Technol, 2015,31(5): 770-773. Chinese
[3]姚斌, 赵晨, 顾海峰, 等. 髋关节镜治疗股骨髋臼撞击综合征的早期疗效评价[J]. 全科医学临床与教育, 2015, 13(5): 548-550.
[3]YAO B, ZHAO C, GU H F, et al. Early evaluation of hip arthroscopy for the treatment of femur acetabular impingement syndrome[J].Clinical Education of General Practice, 2015, 13(5): 548-550.Chinese
[4]CLOHISY J C, GENEVA B, BEAULÉ P E, et al. Descriptive epidemiology of femoroacetabular impingement: a North American cohort of patients undergoing surgery[J]. American Journal of Sports Medicine, 2013, 41(6):1348-1356.
[5]MATSUDA D K. Protrusio acetabuli: contraindication or indication for hip arthroscopy and the case for arthroscopic treatment of global pincer impingement[J]. Arthroscopy, 2012, 28(6): 882-888.
[6]WALKER J A, PAGNOTTO M, TROUSDALE R T, et al.Preliminary pain and function after labral reconstruction during femoroacetabular impingement surgery[J]. Clin Orthop Relat Res,2012, 470(12): 3414-3420.
[7]ZUMSTEIN M, HAHN F, SUKTHANKAR A, et al. How accurately can the acetabular rim be trimmed in hip arthroscopy for pincertype femoral acetabular impingement: a cadaveric investigation[J].Arthroscopy, 2009, 25(2): 164-168.
[8]HORISBERGER M, BRUNNER A, HERZOG R F. Arthroscopic treatment of femoral acetabular impingement in patients with preoperative generalized degenerative changes[J]. Arthroscopy,2010, 26(5): 623-629.
[9]PENN-BARWELL J G, BACHE C E, WOOD A M, et al. Prevalence of radiographic features of femoral-acetabular impingement syndrome in asymptomatic active servicemen[J]. Arthroscopy the Journal of Arthroscopic & Related Surgery, 2013, 29(12):e203-e204.
[10]SAFRAN M R, EPSTEIN N P. Arthroscopic management of protrusio acetabuli[J]. Arthroscopy, 2013, 29(11): 1777-1782.
[11]JAMALI A A, FRITZ A T, REDDY D, et al. Minimally invasive bone grafting of cysts of the femoral head and acetabulum in femoroacetabular impingement: arthroscopic technique and case presentation[J]. Arthroscopy, 2010, 26(2): 279-285.
[12]BYRD J W, JONES K S, GWATHMEY F W. Arthroscopic Management of Femoroacetabular Impingement in Adolescents[J]. Arthroscopy, 2016, 32(9): 1800-1806.

