胃食管上皮内瘤变内镜黏膜下剥离术前后病理结果对比研究
叶飞,张开光,张明黎,王业涛,宋继中,虞文永
[中国科技大学附属第一医院(安徽省立医院)消化内科,合肥 230001]
上皮内瘤变是一个用于描述“细胞或结构发生改变的一系列疾病”的术语,它被认为反映了潜在的分子生物学异常,此种分子生物学异常可导致上皮内瘤变进展为浸润癌,属于癌前病变。目前胃食管上皮内瘤变的术前诊断及治疗策略主要以胃镜活检病理为依据,但是胃镜活检病理能否准确地反映病变的整体情况,在实际的工作中经常受到多种因素的影响。为了比较术前胃镜活检病理与ESD术后病理的差异,本研究收集了ESD治疗的胃食管上皮内瘤变病例进行术前胃镜活检病理和术后大体标本病理结果的对比研究。
1 资料与方法
1.1 一般资料 收集2015年1月至2016年10月在中国科学技术大学附属第一医院消化内镜中心胃镜活检诊断为胃食管上皮内瘤变并行ESD治疗的患者155例,其中男性104例,女性51例,年龄38~87岁,平均63岁。
1.2 病理学诊断标准 按照2000年世界卫生组织(WHO)肿瘤新分类——维也纳分类标准,根据细胞异型和结构紊乱程度分为低级别上皮内瘤变(LGIN)和高级别上皮内瘤变(HGIN)[1]。LGIN相当于轻度及中度不典型增生,HIGN相当于重度不典型增生及原位癌。
1.3 内镜下治疗 所有患者术前均行超声内镜、染色放大内镜、CT检查,排除ESD治疗禁忌后行ESD治疗。所有入组病例的病灶均行了整块切除,术后大体标本送病理检查,然后与术前胃镜活检病理结果进行比较。所有入组病例均签署了知情同意书。
1.4 统计学处理 采用SPSS18.0统计学软件对数据处理,计数资料用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 术前活检病理与术后病理比较 食管病变81例,胃病变74例,术前病理为LGIN 56例,HGIN 99例。术后最终病理:LGIN 42例,HGIN 69例,癌变44例。术前活检病理与术后病理诊断完全符合率为52.9%(82/155),术前病理LGIN变组术前与术后病理完全符合率为57.1%(32/56),HGIN组术前与术后病理完全符合率为50.5%,两者差异无统计学意义(P>0.05)。术后病理程度较术前病理严重者占40.6%(63/155),术后病理程度较术前病理减轻占6.4%(10/155)。见表1。
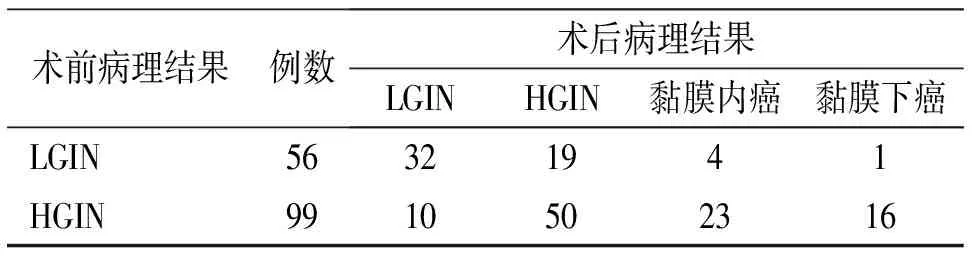
表1 155例胃食管病变术前活检病理与术后病理结果(例)
2.2 食管病变术前活检病理与术后病理比较 81例食管病变中术前病理为LGIN 25例HGIN 56例。术后最终病理:LGIN 14例,HGIN 46例,癌变21例。术前与术后病理完全符合率为56.8%(46/81),术后病理程度较术前严重者占39.5%(32/81),术后病理程度较术前减轻占3.7%(3/81)。其中术前病理为LGIN者术后病理程度较术前严重占56%(14/25),其中术后为HGIN占44%(11/25),癌变占12%(3/25)。术前病理为HGIN者术后病理程度较术前严重占32.1%(18/56)。见表2。

表2 81例食管病变术前活检病理与术后病理结果(例)
2.3 胃病变术前活检病理与术后病理比较 74例胃病变中术前病理为LGIN 31例,HGIN 43例。术后最终病理:LGIN 28例,HGIN 23例,癌变23例。术前与术后病理完全符合率为48.6%(36/74),术后病理程度较术前严重占41.9%(31/74),术后病理程度较术前减轻占9.5%(7/74)。术前病理为LGIN者术后病理程度较术前严重占32.3%(10/31),其中术后为HGIN占25.8%(8/31),癌变占6.5%(2/31)。术前病理为HGIN者术后病理程度较术前严重占48.9%(21/43)(表3)。
2.4 不同部位术前活检病理与术后病理比较 在术前活检病理与术后病理的完全符合率方面食管病变(56.8%)高于胃病变(48.6%),但两者差异无统计学意义(P>0.05)。

表3 74例胃病变术前活检病理与术后病理结果(例)
3 讨论
目前内镜活检仍然是胃食管上皮内瘤变诊断的最重要手段,而活检病理是大部分上皮内瘤变患者治疗的主要依据,但是在实际临床工作中术前活检和术后病理结果存在一定的差异。在胃上皮内瘤变方面,Lee等[2]对397例胃黏膜上皮内瘤变患者进行了ESD治疗,结果发现术前活检病理和术后大体标本病理的完全符合率为59.9%,术前活检诊断的低估率和高估率分别为28.7%和4.3%。Kato等[3]对468例胃非浸润癌进行了ESD治疗,结果术前活检病理与ESD术后病理的完全符合率为56%,有44%病例术后病理结果较术前活检病理加重。在食管上皮内瘤变方面,Wani等[4]对138例食管上皮内瘤变者进行了内镜下切除治疗,结果发现术前活检和术后病理完全符合率为68.9%,术前活检诊断的低估率和高估率分别为21%和10.1%。国内文献[5-7]报道,胃食管黏膜病变胃镜活检的完全符合率为44.1%~66%。本文研究结果显示胃食管上皮内瘤变术前活检病理与术后病理诊断完全符合率为52.9%(82/155),其中食管病变术前与术后病理完全符合率为56.8%(46/81),术后病理程度较术前严重占39.5%(32/81),术后病理程度较术前减轻占3.7%(3/81)。胃病变术前与术后病理完全符合率为48.6%(36/74),术后病理程度较术前严重占41.9%(31/74),术后病理程度较术前减轻占9.5%(7/74)。这种差异的产生可能与以下几个方面有关:(1)在胃上皮内瘤变及早期胃癌的病理诊断标准上日本和欧美国家存在争议,国内目前大多采用欧美国家病理诊断标准。而依据欧美国家的病理诊断标准,只有肿瘤细胞突破上皮基底膜,浸润至黏膜固有层才能诊断为癌,即使为高级别胃上皮内瘤变,只要未突破上皮基底膜,都不能诊断为癌[8-10]。一般内镜活检标本的深度只能达到黏膜上皮或固有层,而ESD治疗后的标本有完整黏膜层和部分黏膜下层,所以仅根据术前活检的标本不一定能看到浸润。由于胃镜活检取材的深度有限,所以导致术前活检病理结果存在低估实际病情严重程度的风险。(2)病理医生的因素,病理医生在做出病理诊断的过程中往往也受到主观或客观因素的影响。Plummer等[11]一项研究发现,同一位病理医生对同一个胃镜活检标本进行前后两次病理诊断,最终的病理诊断结果也存在差异。(3)病灶本身的因素,在同一块病灶中往往存在不同严重程度的病理成分且分布不均,所以活检时取材的部位、取材量的多少均有可能影响到活检病理的结果。(4)药物治疗的因素,因为上皮内瘤变存在一定的可逆性[12],所以如果活检与ESD治疗时间间隔过长,由于药物的治疗作用或病变本身的可逆性就有可能出现ESD术后病理严重程度较术前减轻的情况。
国内张游等[13]的一项研究提示,在胃黏膜病变的术前与术后病理完全符合率方面:早癌诊断一致率明显高于低级别上皮内瘤变和高级别上皮内瘤变,而低级别上皮内瘤变诊断一致率与高级别上皮内瘤变比较差异无统计学意义。本文研究结果提示术前病理低级别上皮内瘤变组术前与术后病理完全符合率为57.1%(32/56),高级别上皮内瘤变组术前与术后病理完全符合率为50.5%,但两者差异无统计学意义。另外还发现在术前活检病理与术后病理的完全符合率方面食管病变(56.8%)高于胃病变(48.6%),但差异无统计学意义,提示术前术后病理结果的符合率与术前上皮内瘤变的程度及病变部位无关。在本研究中,总体上术后病理程度较术前病理严重占40.6%(63/155),术后病理程度较术前病理减轻6.4%(10/155)。其中食管病变术后病理程度较术前严重占39.5%(32/81),术后病理程度较术前减轻占3.7%(3/81)。胃病变术后病理程度较术前严重占41.9%(32/81),术后病理程度较术前减轻占9.5%(7/74),与文献[3]报道基本一致,在食管病变方面与国外报道[4]存在一定出入,但均提示术前的活检病理往往容易出现低估实际病灶严重程度的情况。
总之,术前胃镜活检病理是胃食管上皮内瘤变治疗的重要依据,但术前活检病理不能完全反映病变的实际性质。对于上皮内瘤变应进行充分评估,ESD治疗不但能切除病灶,更能为我们提供准确的病理诊断。
[1] RGGE M,CORREA P,DIXON MF,et al.Gastric dysplasia:the padova intemational classification[J].Am J Surg Pathol,2000,24(2):167-176.
[2] LEE CK,CHUNG IK,LEE SH,et al.Is endoscopic forceps biopsy enough for a definitive diagnosis of gastric epithelial neoplasia [J].Gastroenterol Hepatol,2010,25(9):1507-1513.
[3] KATO M,NMHIDA T,TSUTSUI S.et al.Endoscopic sub-mucosal dissection as a treatment for gastric noninvasive neoplasia:a multiosnter study by Osaka University ESD Study Groups[J].J Gastroenterol,2011,46(3):325-331.
[4] WANI S,ABRAMS J,EDMUNDOWICZ SA,et al.Endoscopic mucosal resection results in change of histologic diagnosis in Barrett′s esophagus patients with visible and flat neoplasia:a multicenter cohort study[J].Dig Dis Sci,2013,58(6):1703-1709.
[5] 艾耀伟,曹俊,吕瑛,等.胃食管高级别上皮内瘤变内镜切除术前后病理结果对比研究[J].中华消化内镜杂志,2010,27(9):465-468.
[6] 朱顺其,卢忠生,梁浩,等.胃镜活检在食管黏膜病变治疗中的价值[J].解放军医学院学报,2014,35(5):427-429.
[7] 赵梅莘,丁士刚,刘琳娜,等.胃癌患者术前胃镜活检病理与外科术后病理异同的研究[J].中国全科医学,2012,15(8):874-875.
[8] STOLTE M.The new vienna classification of epithelial neoplasia of the gastrointestinal trac:advantages and disadvantages[J].Virchows Arch,2003,442(2):99-106.
[9] SCHLEMPER RJ,ITABASHI M,KATO Y,et al.Differences in diagnostic criteria for gastric carcinoma between Japanese and western pathologists [J].Lancet,1997,349(9067):1725-1729.
[10] LAUWERS GY,RIDDELL RH.Gastric epitheliadysplasia [J].Gut,1999,45 (5):784-790.
[11] PLUMMER M,BUIATTI E,LOPEZ G,et a1.Histological diagnosis of precancerous lesions of the stomach:a reliability study[J].Int J Epidemiol,1997,26(4):716-720.
[12] 吴蓓,令孤恩强,扬杰,等.胃黏膜低级别上皮内瘤变的临床病理及转归[J].军医进修学院学报,2011,32(6):598-600.
[13] 张游,令狐恩强,卢忠生,等.术前活检在胃黏膜病变内镜黏膜下剥离术治疗中的价值分析[J].中华消化内镜杂志,2012,29(3):151-154.

