加长柄股骨头置换与PFNAⅡ内固定治疗高龄不稳定型股骨转子间骨折疗效比较
许杰 张知博 姜永冲 李小伟
高龄股骨转子间骨折患者由于多合并不同程度的骨质疏松,因此外伤后多表现为不稳定型股骨转子间骨折,治疗相对困难,目前大多数学者认为,对于高龄转子间骨折的病人,在没有特殊注意事项的情况下,要求及时进行诊断,并给予针对性的治疗,改善其活动和行为功能[1,2]。防旋型股骨近端髓内钉 (PFNAⅡ)用于治疗股骨转子间骨折,具有手术时间短,创伤小、操作方便等优点,已逐渐被人们所接受并广泛应用,成为治疗股骨转子间骨折的一种常规术式。但是其术后也存在着内固定失效、早期不适当负重易致骨结构破坏、髋关节畸形愈合、卧床休息时间长等问题。而加长柄股骨头置换术术后具有髋关节功能恢复好、能早期负重下地活动等优点。因此我们比较了我科2004年9月~2011年6月102例接受上述两种术式治疗的患者经过治疗后的效果,具体如下。
1 资料与方法
1.1 一般资料
以在2004年6月~2011年6月间在本院接受治疗的高龄不稳定性股骨转子间骨折患者102例为对象进行研究,年龄均>70岁,随机分为A、B组各51例。其中A组中男21例、女30例,年龄70~96(76.8±3.4)岁;AO分类 A2.2型24例,A2.3型15例,A3.1型9例,A3.3型3例。B组中男19例、女32例,年龄70~98(77.2±4.7)岁;A2.2型25例,A2.3型12例,A3.1型10例,A3.3型4例。入选者均无严重内科疾病、免疫疾病性关节炎、严重的髋关节疾病、先天性髋关节发育不良、病理性骨折及代谢性骨病。两组患者的一般资料具有可比性(P>0.05)。患者或家属术前被告知手术风险,并签署相关手术文书;所有手术均由同一组医师操作。
1.2 方法
1.2.1 手术方法
两组患者根据自身身体情况选择合适的麻醉方式。具体手术操作:A组病例在牵引床上保持仰卧位。在C臂下透视牵引闭合复位骨折,复位成功后维持患肢牵引。常规手术切口,根据骨折及其复位情况从股骨大转子顶点或附近置入导针,直到针头抵达髓腔中心部位。沿导针扩髓后,插入PFNA,操作时不断旋转。Ⅱ髓内主钉,调整主钉深浅保证螺旋刀片导针位于股骨颈中心或略偏下,经近端导向套筒保持10°前倾向股骨头颈内打入一枚导针。C臂正、侧位透视后,选择合适长度的螺旋刀片打入并锁定。锁入远端交锁螺钉。重新透视,检查骨折是否完全部位复位和固定,闭合切口,一般不需要安装引流装置。B组取髋关节前外侧入路。显露股骨近端并去除股骨头,适当保留部分股骨颈,尽可能保留大小转子骨性组织,复位转子间骨折并用钢丝捆扎,最大限度重建股骨近端结构,于小转子上1 cm~1.5 cm处截断股骨距,磨锉髓腔后置入合适型号加长柄双动股骨头。通过克氏针打孔穿线方式将臀中肌缝回原位,常规关闭切口,放置负压引流。本组均采用施乐辉公司远端固定型SL-R加长股骨柄假体。
1.2.2 术后处理
B组患者常规术后24 h~48 h拔除术区引流管。两组术后均预防性使用抗生素48 h~72 h,如有感染趋势可适当延长使用时间或更换高级抗生素,另外,为了避免下肢深部产生静脉血栓,一周之后往患者皮下注入低分子肝素钙。该组所有病例在手术后着防旋鞋,确保其病肢外展15°~30°。完成手术后,待能耐受疼痛即开始股四头肌力量训练,第48 h~72 h开始床边不完全屈髋坐起,第4天可拄双拐半负重行动;A组病例在术后通过训练恢复四头肌力量,术后2~3天进行髋关节的主、被动训练。在随访、复查过程中,重点了解、检查愈合程度,以此为依据决定负重时间,直到骨折临床愈合后才开始完全负重。
1.2.3 观察指标
记录手术时间、手术出血量、隐性失血量、术中X线暴露次数、住院天数及术后并发症,其中根据 Gross方程[3]计算隐性失血总量;根据nadler方法[4]计算术前血容量。如果患者输血,认为1单位的浓缩红细胞等于200 mL的标准红细胞容量来计量。分别在术后1周、1、3、6个月等不同随访时间点,记录两对照组所有术后并发症(创口感染,深静脉血栓以及重要组织器官病变等并发症,以及骨折相关并发症如内固定断裂、切出、内固定失败)。每次复查均行患侧髋关节标准正、侧位X线片检查。
1.3 统计学处理

2 结果
对所有病例进行随访,B组3例患者半年后失访,1例术后4周出现髋关节脱位,经治疗至术后6个月未发生脱位现象;A组无1例失访,半年后所有患者均康复。并发症统计数据显示,所有病例中,发生肺部感染、泌尿感染、下肢深静脉血栓、髋关节脱位、内固定失效的依次有3、3、1、1、3例,内固定失败患者再次开展关节置换手术治疗。在并发症发生率上,组间对比存在统计学差异(P<0.05)(见表 1)。
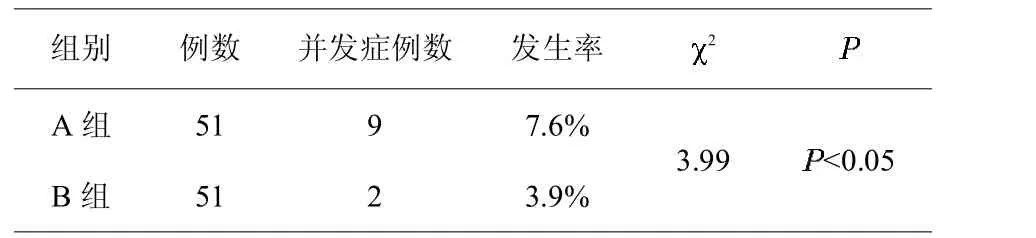
表1,两组术后早期并发症对比
术后患侧髋关节 Harris评分[5]比较,术后1周及1、3、6个月,关节置换组髋关节Harris评分和术前相比大幅提高,出于健康考虑,A组病例此时无法负重行走,无法评分,不过三个月后复查结果表明,B组要优于A组(P<0.05)(见表2)。
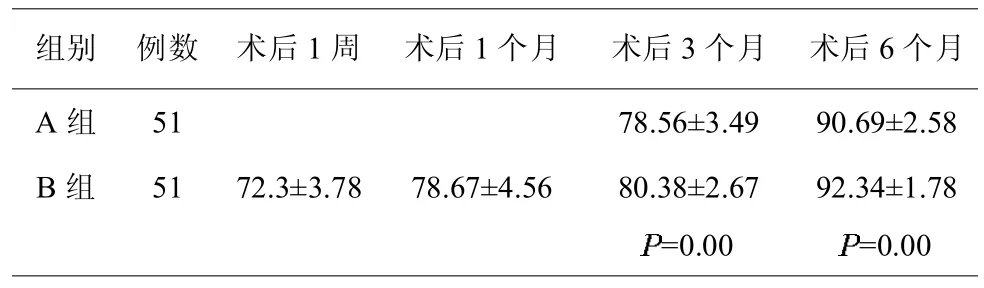
表2,两组患者术后Harris评分比较
两组患者的手术时间、手术出血量、隐性失血量、术中X线暴露次数比较,具有明显的统计学差异(P<0.05),A 组的手术时间及手术出血量少于B组,而隐性失血量更高,在手术的过程中,X线暴露次数更多。在住院时间这一项指标上,组间对比不具有显著性差异(P>0.05)(见表 3)。
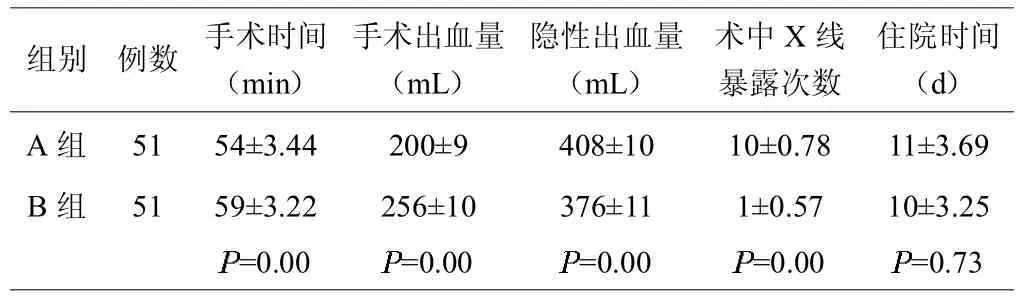
表3,两组患者手术的基本情况对比表
3 讨论
不同于其他部位的骨折,目前治疗股骨转子间骨折的内固定器材分为很多种,被人们所接受并广泛应用的为DHS、PFN、PFNA、针、Ender钉、AO/ASIFL角钢板等,目前研究及大量实践表明股骨转子间骨折行内固定治疗仍是外科治疗股骨转子间骨折的首选方法。Stappaerts等[6]认为动力髋螺钉可以满足大多数股骨转子间骨折的应用,但对于伴有较重骨质疏松且骨折复杂不稳定的高龄患者,则不太适用,相反人工关节置换则具有一定的优势。原因在于针对该疾病 (Evans-Jenson II a、II b、Ⅲ型)而言,如果股骨小转子及股骨矩骨折片不能固定或固定不牢,早期负重仍可导致股骨近端骨结构的破坏,如加压钉可在应力作用下切割穿透股骨头及股骨颈部,后期发生髋内翻畸形愈合,发生率可高达16%~21%。高龄患者多合并骨质疏松,由于局部应力集中,当发生骨折时多为不稳定的粉碎性骨折,不容易固定,出现骨折延迟愈合、不愈合的发生率达36%~54%,有报道甚至高达75%。而且,行内固定术后,在骨折临床愈合之前,不能早期下地负重,卧床时间长达6~12周,卧床期间容易发生褥疮、坠积性肺炎等并发症,严重地威胁患者的生命。因此如果施术者本身有足够的能力和经验,也可以采用人工股骨头置换术进行治疗。学者们通过研究发现,和人工股骨头置换术相比,髓内固定术的优势主要体现在手术耗时短、术中出血量少,需要输血的概率低[7]。此次研究表明半髋关节置换的隐性失血量明显低于髓内钉系统[8],输血量两组相比并无明显差异,可能由于开放手术止血彻底及时,并且在髓腔中注入的骨水泥,以及骨柄都会对股骨近端松质骨和髓腔的血窦施加压力而有效止血,大大减少隐性出血量。半髋关节置换有效地解决了内固定出现的难题,不但能够使患侧肢体恢复到正常的长度,也能够促进髋关节功能的提高,让患者能够更早地下床,将相关并发症的发病率控制在更低范围内[9]。
在过去的几年间,学者们不断进行研究和实践,以强化人工股骨头置换术的疗效。其通过植入假体,可以在复位固定骨折的同时即刻恢复髋关节的功能,大大减少了术后卧床时间,避免长期卧床引起的并发症的发生,最大限度恢复髋关节功能。考虑到不稳定性股骨转子间骨折股骨近端不稳定、大部分缺少股骨颈支撑,且高龄患者由于年龄因素出现二次翻修的可能性小,因此可以适当增加人工股骨柄在股骨髓腔内固定的有效控制长度,选择远端固定型加长柄将是比较合理的选择。尹庆伟等[10]通过加长柄人工双极股骨头置换对患者进行治疗,结果发现术后髋关节优良率可高达84.7%,故其认为该术式在治疗该疾病方面具有良好的效果,但是须严格控制手术适应证及掌握术中操作技巧。
针对股骨粗隆骨折老年患者,是否应该采用人工关节置换术,医学界并未达成一致。这是因为这种疾病会使股骨距和大粗隆骨折分离,股骨近端提供给人工关节股骨柄的支撑力度非常有限,插入深度、前倾角不好把握。如此一来,该术式的操作就会变得更加复杂,手术时间大幅延长[11]。特别是Boyd分型II~IV型,Evens III~IV型,AO分型的A2、A3型的非稳定性粗隆间骨折,由于大、小粗隆粉碎性骨折骨块位置异常,股骨距结构受损,因此假体无法起到应有的支撑作用,对假体位置确定和稳定性造成不利的影响[12]。并且股骨转子位置和髋关节重要肌肉相连,如果大、小粗隆骨折复位效果不理想,髋关节功能就难以恢复到正常水平。在常规人工股骨头置换过程中,由于作为重要骨性标志的大小转子因骨折而发生移位,故股骨近端保守的残端的良好的复位对手术有巨大帮助,同时其骨折的愈合情况对远期假体的稳定性起到重大影响作用。本组术中操作时尽量恢复了大小转子的解剖关系,采取克氏针临时复位固定后用钢丝环扎固定。
此次研究结果显示,针对不稳定型股骨转子间骨折老年患者,实施加长柄人工股骨头置换术,能够促进髋关节功能水平的提高,缩短负重行走时间,降低相关并发症发病率,只要严格控制病例选择标准,可以取得良好的术后效果,并在临床上推广使用。但人工关节置换术相对而言手术难度较大,且目前对此治疗方法仍存在争议[11]。因此要求我们在制定治疗方案时,应该分析并确定股骨转子间骨折后股骨柄的固定范围,提高术者的操作能力,对股骨近端软组织进行修复和重建,在患者可承受的前提下,尽早下床进行活
动,有助于提高一期人工股骨头置换治疗高龄不稳定型股骨转子间骨折的手术疗效[13]。
[1] Choy WS,Ahn JH,Ko JH,et al.Cementless bipolar hemiarthroplasty for unstable intertrochanteric fractures in elderly patients[J].Clin Orthop Surg,2010,2(4):221-226.
[2] 魏建仝,张钟,苏秦,等.股骨转子间骨折髓内内固定治疗进展[J].生物骨科材料与临床研究,2015,12(03):67-69,72.
[3] GROSS JB.Estimating allowable blood lose:corrected fordilution[J].Anesthesiology,1983,58(3):277-280.
[4] Nadler SB,Hidalgo JH,Bloch T.Prediction of blood volume in normal human adults[J].Surgery,1962,51(2):224-232.
[5] Harris WH.Traumatic arthritis of the hip after dislocation and acetabular fracture-treatment by mold arthroplasty:and endresult study using a new method of result evaluation[J].JBone Jonit Surg(Am),1969,51(4):737-755.
[6] Stappaerts KH,Deldycke J,Broos PL,et al.Treatment of unstable peritrochanteric fractures in elderly patients with a compression screw or with a Vandeputte(VDP)endoprosthesis:A prospective randomized study[J].Orthop Trauma,1995,9(4):292-297.
[7]任海鹏,路全立,王跃文,等.老年人股骨转子间骨折髓内与髓外固定围手术期失血特点的系统评价[J].生物骨科材料与临床研究,2015,12(06):37-41.
[8] 李宝山,冷灵,李成.髓外和髓内固定及髋关节置换治疗高龄股骨转子间骨折隐性失血的特点分析[J].实用医学杂志,2015,31(18):3004-3007.
[9] 叶冬平,李锋生,梁伟国,等.半髋关节置换与PFN内固定治疗高龄不稳定型股骨转子间骨折的疗效比较[J].中国矫形外科杂志,2009,17(18):1371-1374.
[10]尹庆伟,江毅,肖联平,等.加长柄人工双极股骨头置换治疗高龄股骨转子间粉碎性骨折[J].中国修复重建外科杂志,2008,22(6):692-695.
[11]吴海山.科学审慎对待人工关节置换术治疗股骨转子间骨折[J].中国骨与关节损伤杂志,2009,24(9):769.
[12]Sidhu AS,Singh AP,Singh AP,et al.Total hip replacement as primary treatment of unstable intertrochanteric fractures in elderly patients[J].IntOrthop,2010,34(6):789-792.
[13]甄平,李旭升,田琦,等.股骨大转子重建的人工关节置换治疗高龄不稳定型转子间骨折[J].中国骨与关节杂志,2013,1(2):25-29.

