流动人口医疗卫生服务需求、供给、利用与健康促进策略选择
——基于医疗服务利用行为模型视角
杜本峰 韩 筱 付淋淋 谢依航
1.中国人民大学人口与发展研究中心 健康科学研究所 北京 100872 2.中国人民大学社会与人口学院 北京 100872
1 背景
流动人口是在中国户籍制度条件下的一个概念。2016年,国家卫生计生委发布的《中国流动人口发展报告2016》显示,2015年中国流动人口规模达到2.47亿,占总人数的18%。流动人口作为一个庞大的特殊社会群体,其行为不仅对自身造成影响,也会对其他群体的健康产生影响,流动人口的健康问题至关重要。
流动人口的生存环境和生活质量较差,通常在不健康或有害的环境中工作,具有较高的职业伤害风险[1];流动人口素质参差不齐,缺乏自身健康及保护意识[2],因而更容易面临各种卫生相关问题,产生大量的医疗卫生需要。然而,作为社会弱势群体,收入水平低、医疗费用水平高,阻碍了中低收入流动人口的卫生服务需要转换为卫生服务需求。家庭月收入、年龄、有无医保是影响流动人口日常患病后是否就诊的主要因素。[3]理论上,我国的三大基本医疗保障制度已实现全覆盖,但实际上那些来自农村的流动人口在将其参加的新农合转变为任意一种城镇保险类时都面临巨大困难[1],这对其医疗服务利用造成了障碍。与城市一般人群的健康状况相比,虽然存在着明显的“健康流动效应”(Healthy migrant effect),但是流动人口的传染病防治、儿童免疫接种和孕产妇保健等公共卫生服务利用情况明显差于城市常住人口。[4]在当今社会,对于流动人口医疗卫生行为的影响因素已经发生了较大的改变,影响因素错综复杂,并且家庭因素、社会因素等对其影响程度正在日益加大。关于流动人口医疗卫生的供给状况,有学者从“健康悖论”的视角出发,深入分析了流动人口对医疗卫生保障的需要。[5]
有关流动人口医疗卫生服务和健康促进策略的研究大多着眼于流动人口医疗卫生服务的需求、利用或者供给中的某一方面[6- 8],而很少将三者结合起来进行探讨。本文利用2015年北京流动人口健康及卫生服务利用调查数据,探讨我国流动人口医疗卫生服务存在的困境,并从供给侧与利用两个角度提出流动人口健康促进策略。
2 研究模型
本文调查对象为在本地居住一个月及以上,非本区(县、市)户口的15周岁及以上流动人口(2000年12月及以前出生)。采用2010 年全国第六次人口普查对流动人口进行界定:流动人口是指离开户口登记地半年及以上,户口登记地为本县(市、区)其他乡(镇、街道)或其他县(市、区),并且普查时点居住地和户口登记地不在同一城市的市区范围的人口。
目前有关医疗服务利用的理论模型主要有四种:(1)基于社会学理论和研究的患者决策模型;(2)基于社会心理学理论的健康信念模型;(3)医疗服务需求的经济学模型;(4)医疗服务利用的行为模型。这些模型为定义变量,说明变量之间的关系,评估医疗服务可及性以及医疗服务利用方案和政策提供了指导。其中,医疗服务利用行为模型包括环境(医疗卫生体制、外部环境)、人口特征(倾向特征、能力资源、需求)、健康行为(个人健康习惯、医疗服务利用)和结果(自觉健康状况、评估健康状况、患者满意度)四个部分,这些部分不是孤立存在,而是相互影响、相互作用的。本文借鉴医疗服务利用的行为模型,结合本次调查数据,针对流动人口的医疗卫生服务需要、供给和利用提出了以下模型(图1)。
在该模型中卫生服务需要是指从消费者健康状况出发,在不考虑实际支付能力的情况下,由医学专业人员根据现有的医学知识,分析判断消费者是否应该获得卫生服务及卫生服务的数量。卫生服务的主动利用主要指流动人口在健康观念指导下主动参加医疗保险和自觉参加健康检查等现象,而被动利用指流动人口在患病之后不得不进行就诊的现象。

图1 流动人口医疗卫生服务需要、供给和利用模型
本文数据来源于中国人民大学健康科学研究所《2015年流动人口健康及卫生服务利用调查》,该调查以在本地居住一个月及以上,非本区(县、市)户口的15周岁及以上男性和女性流动人口为调查对象,调查流动人口的健康及卫生服务利用状况,将获取的北京流动人口信息分为基本社会人口学信息、家庭成员与收支情况、健康及生活方式、公共卫生服务以及生存质量测定。
3 结果
3.1 调查对象的基本特征
通过对2 504份问卷进行筛选,剔除无效问卷后,实际回收有效问卷2 487份,其中男性1 078份,女性1 409份;年龄范围为15.08~72.02岁,平均年龄35.62岁。调查样本的年龄构成以中青年人口为主,20~39岁占59.5%,其中25~29岁年龄组的比例最高,为18.9%,其次是20~24岁和30~34岁,分别占17.7%和11.4%。调查样本的受教育程度以初、高中为主,分别为34.8%和32.0%,二者占总体流动人口样本的近70%。从婚姻状况来看,初婚占60.02%,未婚占37.37%,约六成的流动人口已婚,这与流动人口的年龄结构年轻化密切相关。调查样本中农业户口占75.8%,非农业户口占24.2%;汉族人数占98.9%。从事各种职业的比例从高到低依次为批发零售(36.7%)、其他行业(15.4%)、社会服务(12.9%)。2015年流动人口调查样本个人平均月收入为4 715元,中位数为4 000元。收入在2 001~4 000元的比例为49.7%,4 001~6 000元的为32.5%,高于6 000元的比例达11.3%,而低于2 000元的比例仅为6.5%(表1)。

表1 调查对象的基本特征

(续)
3.2 流动人口医疗卫生服务需求状况
目前常用疾病指标和死亡指标来反映人群的卫生服务需求,本次调查采取的主要指标为流动人口自我健康评价以及患病情况。
3.2.1 流动人口自我健康评价
在2 440位给出了健康状况自我评价的调查对象中,认为健康状况比较好的比例最高,达50.2%,其次为健康状况一般,占31.2%,认为健康状况很好的占16.6%,认为健康状况比较差和很差的人很少。可以看出,流动人口对自身健康状况的评价普遍较高。
我国第五次卫生服务调查中居民自我健康评价是通过欧洲五维健康量表(EQ-5D)测量的,行动、自我照顾、日常活动、疼痛/不适、焦虑/抑郁的自我评价中,认为有问题的比例均较低,说明总体而言居民认为自身的健康状况较好。因而流动人口这一特殊群体对自我健康状况的评价与总体人口大体相似。
3.2.2 流动人口患病状况
本次调查的2 487个样本中,流动人口两周之内患病人数为62人,两周患病率为2.49%,仅为第五次卫生服务调查中全体人口两周患病率(24.1%)的1/10左右,这与流动人口特殊的年龄结构以及自身对患病的理解程度可能有一定的联系。
在慢性病患病情况调查中,患高血压的人数最多,有122位,患病率高达4.91%,平均患高血压时长为5.18年;其次是高血脂,患病人数为17人,平均患病时长为2.31年;第三位是糖尿病,患病人数为13人,平均患病时长为2.31年,
根据每百名被调查者中慢病患病的例数计算出慢性病患病率为7.59%,远低于我国第五次卫生服务调查中总的慢性病患病率(33.1%),从性别、年龄别慢性病患病率分析中可以看出,这与两个调查中被调查者的性别、年龄结构分布有一定的联系。
根据性别慢性病患病率计算结果,女性流动人口慢性病患病率为7.45%,男性为7.31%,女性略高于男性。对比我国第五次卫生服务调查,女性患病率为35.0%,男性患病率为31.0%,可以看出女性患病率高于男性,但流动人口患病情况总体要优于全体人口。
根据年龄别慢性病患病率计算结果,随着年龄增长,慢性病患病率先升后降,55~64岁区间达到巅峰后有所下降(表2)。而第五次卫生服务调查中,居民慢性病患病率随着年龄增长逐步上升且幅度越来越大,65岁及以上人口的慢性病患病率高达78.4%。两个调查的结果相近,但其中最主要的区别在于65岁及以上人口患病率相差过于悬殊,主要原因可能是此次流动人口医疗卫生服务调查中选取的65岁及以上的样本量过少,仅有19个,因而结果具有很强的偶然性和特殊性,不适合作为总体数据的参考。所以可以初步判断,流动人口的年龄别慢性病患病率变化趋势与全体人口大体一致。
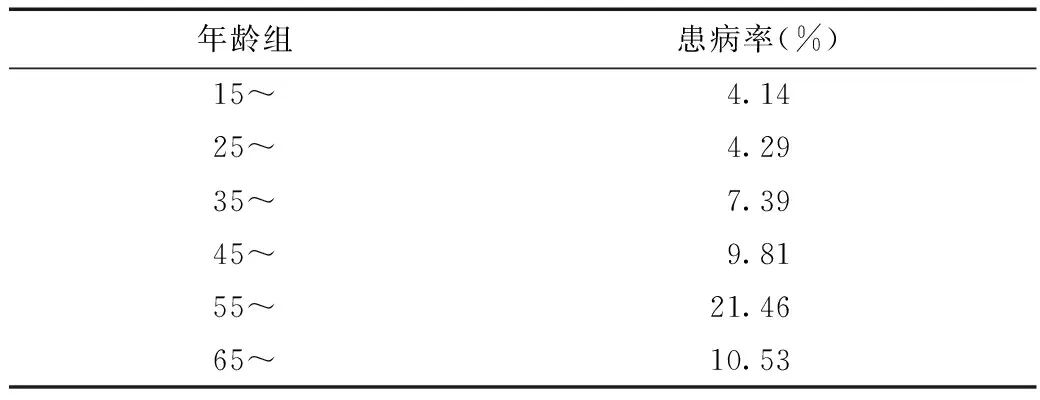
表2 流动人口年龄别慢性病患病率
根据疾病别慢性病患病率计算结果,在被调查的流动人口中,患高血压、高血脂和糖尿病的人数较多,这与他们的工作性质、经济水平、生活习惯和健康生活理念有很大关系。而在我国第五次卫生服务调查中,慢性病患病前三位分别为高血压、糖尿病和椎间盘疾病,可见高血压、糖尿病不管是在全体人口中还是在流动人口中均比较常见。
整体而言,本次调查样本中的流动人口患病情况优于全体人口,两周患病率以及慢性病患病率均低于全体人口,且性别、年龄别、疾病别慢性病患病率分布情况与全体人口大致相同,可见流动人口的群体卫生服务需求程度弱于全体人口的卫生服务需求程度。
3.3 流动人口的医疗卫生服务供给状况
医疗卫生服务供给应具备两个条件:提供卫生服务的意愿和提供卫生服务的能力。随着社区卫生服务工作的开展,北京市社区卫生服务机构为流动人口提供越来越多的服务,公共卫生服务数量上升,社区卫生服务机构数量不断增加,体系建设和人才队伍建设等不断提升。
由于缺少相关数据,本文仅以流动人口对公共卫生服务水平的评价,间接评价公共卫生服务水平的质量和供给情况。流动人口对卫生服务的评价均分在3.42左右,差别不大,且流动人口对公共卫生服务总体评价还是相对较低;从服务的便捷性和多样性来看,说明公共卫生服务还需要进一步完善。就服务内容的针对性和广泛性看,侧面反映出公共卫生服务的供给在满足基本需求的同时,应当针对流动人口的基本健康状况,制定一套适合流动人口就医就诊的服务政策。
3.4 流动人口医疗卫生服务利用状况及其影响因素
3.4.1 医疗卫生服务的主动利用
(1) 参加医疗保险情况
参加医疗保险往往能体现对自身健康的负责程度以及对医疗服务的主动利用强度。数据显示,在对医保参保情况进行了回答的2 457人中,496人参加了城镇居民医疗保险,328人参加了城镇职工医疗保险,1 165人参加了新型农村合作医疗保险。医疗保险整体参与程度较高,新型农村合作医疗保险是流动人口参与的主要保险类型。受访者中没有参加任何医疗保险的有528人,依然占有较大比例。
(2)流动人口定期体检情况
所有受访者中定期体检的人数为1 211人,低于总人数的一半。受访者中定期参加体检者的平均体检间隔为1.13年,大部分人(1011/1184)的体检间隔为1年,间隔最长为3年,最短为半年。分析不同婚姻状况流动人口定期体检情况,结果发现,离婚人口的定期体检率(58.54%)最高,其次是初婚人口(50.60%),最低是未婚人口(44.59%)。不同教育程度样本来看,除去研究生样本,定期体检状况随受教育程度的升高而呈上升趋势,大学本科学历的流动人口具有最高的定期体检率(58.86%)。
以是否定期体检为因变量,就业状况、性别、年龄、健康状况自评以及总收入为自变量,进行多因素logistic回归分析发现,年龄和健康状况自评对流动人口体检状况有显著影响。其中年龄对其有负作用,而健康状况自评则有正作用。即年龄越大定期体检的情况就可能越少,或对体检服务的利用越少。而健康状况自评中,当自评结果在一般及以上时,健康状况自评因素才会对定期体检状况造成显著影响(表3)。

表3 定期体检状况的Logistic回归分析
注:*表示回归结果在10%的水平下显著。
3.4.2 医疗卫生服务的被动利用
(1)流动人口住院服务利用
2 422个作出回答的样本中仅有8名受访者表示最近一年有过因病住院情况,约占0.33%。而在5名具体标注了疾病类型的受访者中,有1名是由于高血压而住院15天,患静脉曲张与气管炎疾病各2名。两名静脉曲张患者住院时长最长,均为20天,气管炎患者住院时长最短,均只有5天。由此可见,流动人口一年之内的住院率较低,反映出流动人口医疗卫生服务的利用较低。因病住院率较低可能有三种原因:一是由于受访者中患严重疾病的情况较少;二是由于流动人口受教育水平与健康意识薄弱,对疾病的认知程度不足,因而自报患病住院的情况要低于实际情况;三是流动人口可能对住院高花费负担的接受程度较低或是患病后求医意识薄弱。
(2)流动人口门诊服务利用
在对受访者近两周内是否因身体不舒服或患病而去医疗机构看病的分析显示,97.42%的受访者表示不存在此种情况。在近两周有过去医疗机构看病的流动人口中,男女患病者占该性别所有人数的比例大致相同,男性约占2.45%,女性约占2.62%。在备注了所患疾病类型的受访者中,有超过一半的受访者(约占51%)前往看病的原因是感冒,其次是呼吸道疾病,约占15%,可见两周内看病类型中占主导地位的还是新发的急性疾病,而高血压等已有慢性疾病发病情况相对较少(表4)。

表4 流动人口两周内患病病因
表5显示,当身体不舒服时,接近一半的人不会到医疗机构就诊,而是自己买药或者不予理会。就诊人群中选择大医院的人数要略高于选择社区卫生服务中心的人数。在影响这些选择的因素中,距离远近所占的比重最大,医疗条件和收入水平次之(表6)。

表5 身体不舒服时的就诊状况

表6 医疗服务机构就诊选择的原因
关于患病却没有就诊的原因,自感病轻所占的比重最大,其次为费用高或收费不合理,没时间和手续繁琐也占较大比重(表7)。调查分析发现,流动人口的就诊率主要受主观和客观因素的影响。一方面流动人口的健康信念和健康意识较为缺乏;另一方面缺少时间和距离远等客观条件也限制了他们的就医选择。当身体不舒服时,选择大医院和自己买药的女性比例高于男性;而选择社区卫生服务中心、个体诊所和不理会的男性比例要高于女性。此外,无论女性还是男性选择自己买药的占比最高(图2)。

表7 患病未就诊原因

图2 医疗服务机构选择(%)
表8显示,20~30岁青年人自己买药的人数最多,而50~60群体中选择个体诊所的比例最低,选择大医院、社区卫生服务中心和自己买药的比例相当。由于个体的疾病负担一般由整个家庭承担,因此家庭总收入可能比个人收入对患者选择医疗机构的影响更大。分析家庭总收入与就诊选择的关系发现,家庭总收入在5 000~10 000元和10 000~50 000元的人群选择自己买药的比例最高;家庭总收入50 000~100 000元的人选择大医院的比例最高。当家庭总收入超过100 000元时,选择去社区卫生服务中心就诊的比例最高(表9)。家庭总收入在一定程度上影响了患者对医疗机构的选择。一般而言,家庭总收入越高,选择去大医院的比例越高。对于家庭总收入超过100 000元的人,可能因为其居住环境优越,社区医疗服务水平高,已经能够满足他们的基本医疗需求。

表8 年龄与就诊医疗机构选择,n(%)

表9 收入与就诊医疗机构选择, n(%)
医疗保险可以在一定程度上减少家庭医疗支出,是否参与医疗保险、参加何种医疗保险也会影响患者对就诊医疗机构的选择。参加城镇职工医疗保险的人则去个体诊所的比例更高,参加生育保险更倾向于去大医院就诊,参加城镇居民医疗保险的人,更加倾向于利用医疗资源,选择不予理会的比例最低(表10)。

表10 医疗保险与就诊医疗机构选择,n(%)
3.4.3 医疗费用状况分析
医疗费用的高低从侧面反映了流动人口的健康状况以及他们愿意为自己健康付费的程度。本文以医疗费用为因变量(Y),性别、家庭总收入以及受教育程度为自变量构建多元线性回归模型。其中性别是属性变量,定义性别为变量X1(如果性别为女,则X1=0,性别为男,则X1=1)。家庭总收入为连续变量,定义家庭总收入为X2。受教育程度为属性变量,将未上过学作为基组,X3表示受教育程度为初等教育,X4表示受教育程度为中等教育,X5表示受教育程度为高等教育。采用逐步回归的方法去寻找到最优的回归模型。结果显示,家庭总收入和是否受过高等教育显著影响医疗服务费用(表11)。
4 策略选择
从供给侧角度看,公共卫生服务的供给是影响流动人口健康状况的一个重要因素。针对流动人口医疗资源总量不足、资源配置不均、服务水平不高、服务供给成本较高以及社区卫生服务功能发挥不足等困境,建议:(1)公共卫生服务的预算不应以户籍人口为基准,而应基于常住人口。流动人口筹资是基本公共卫生服务筹资机制中的一个组成部分,只是由于人群的特殊性,需要特殊的政策设计。(2)推动基本公共服务的均等化,缩小流动人口与户籍人口在服务可及性、服务质量上的差距。探索进行流动人口健康管理,向流动人口提供有针对性的健康咨询和指导服务,协调个人、组织和社会的行动,针对各种健康危险因素进行系统干预和管理。(3)以社区卫生服务作为解决流动人口医疗卫生服务的重要途径和突破口,针对流动人口群体特征,发挥集健康教育、预防、保健、康复、计划生育、基本医疗为一体(六位一体)的社区卫生服务功能,增强流动人口卫生服务的公平、效率和可及性。

表11 医疗服务费用逐步回归模型
从利用角度,应为流动人口提供更优质的教育服务,更完善的医疗保障服务;促进收入分配的公平,增加流动人口的收入。基于社会心理学的健康信念模型(health belief model,HBM),针对流动人口主动利用和被动利用均较低的状况,可以通过干预流动人口的知觉、态度和信念等心理活动,改变流动人口的健康行为。因此,在提高流动人口就诊率,促进其健康状况改善时,可以大量开展健康教育与健康促进项目,不断增强流动人口的健康意识。
作者声明本文无实际或潜在的利益冲突。
[1] 王健, 郑娟, 王朋, 等. 中国的迁移与健康:解决流动人口医疗卫生服务政策目标与现实的差距[J]. 公共行政评论, 2014(4): 29- 45,182-183.
[2] 郭立平, 史耀勋. 流动人口社区健康管理问题探讨[J]. 中国当代医药, 2013, 20(8): 153,156.
[3] 周海清, 高丹丹, 常文虎, 等. 北京市某区流动人口卫生服务需求及利用的调查研究[J]. 中国全科医学, 2011(4): 373-376.
[4] 张宗精, 周旭东. 流动人口公共卫生服务利用障碍的制度分析[J]. 卫生经济研究, 2012(8): 39-41.
[5] 刘央央. 一个健康悖论:面向流动人口基层医疗卫生供给研究——以浙江为例[J]. 商, 2012(9): 133-134.
[6] 张瑞. 流动人口健康管理与服务问题研究[D]. 天津: 南开大学, 2014.
[7] 彭绩, 程锦泉, 赵志广, 等. 深圳市流动人口社区卫生服务供给与保障研究概述[J]. 医学与社会, 2005(4): 1-3,7.
[8] 汪海琴, 王泳仪, 侯志远. 医疗保险影响了流动人口住院机构选择吗?——基于2014年全国流动人口动态监测调查的证据[J]. 中国卫生政策研究, 2016, 9(5): 61-66.

