脓毒症患者连续性肾替代治疗时机选择及预后比较
郭 剑,雷洁洁,章柏平,吴 辉
0 引 言
脓毒症是因外源微生物侵入人体而造成一系列全身性的炎症反应,其病情控制难度较大,对机体损伤带来严重影响[1-2]。尽管临床中的治疗方案已不断改进,但其病死率仍较高,仅次于非心源性死亡[3]。已有研究报道指出[4],急性生理学与慢性健康状况评分Ⅱ(acute physiology and chronic health evaluation Ⅱ score,APACHE Ⅱ)评分是脓毒症患者死亡的独立预测因子,其对患者病死率的预测准确性高达92%。然而,目前对脓毒症患者选择连续性肾替代治疗的最佳时机等方面尚未形成一致看法,且较少有关不同APACHE Ⅱ评分者进行肾替代治疗时机的研究报道。因此,现对我院210例脓毒症患者进行回顾性研究,对比脓毒症患者连续性肾替代治疗时机选择及预后情况,旨在为临床中选择更为适宜的治疗时机提供一定的指导意义。
1 资料与方法
1.1一般资料回顾性分析我院2012年1月至2016年12月210例行血液滤过(hemofiltration,HF)治疗的脓毒症患者临床资料,其中112例治疗前APACHE II评分<25分者为低APACHEⅡ评分组,98例APACHE II评分≥25分者为高APACHEⅡ评分组。
1.2治疗方法2组患者均在集束化治疗的基础上进行连续性肾替代疗法,进行深静脉穿刺后置入双腔导管,给予HF机(购自德国费森尤斯公司,型号为4008S),M150管路进行治疗。连续性静脉-静脉血液滤过(continuous veno-venous hemofiltration,CVVH)血流量控制为120~180 mL/min,置换液流量为2 000~3 500 mL/h,治疗剂量设定为18~32 mL/(kg·h)。给予肝素进行预冲管路,且通过低分子肝素泵视化验与跨膜压力情况对泵入剂量抗凝进行调节。通过10%氯化钾、10%氯化钠、20%硫酸镁、3%碳酸氢钠及8%葡萄糖酸钙的配比模式对置换液进行配比,且每隔3 h按照患者电解质化验情况对其置换液离子含量进行调节。
1.3观察指标记录2组患者治疗前、治疗后7 d各项生化及生理指标的变化情况,包括心率(HR)、动脉血氧分压(PaO2)、平均动脉压(MAP)、白细胞计数(WBC)、血尿素氮(BUN)、血肌酐(Cr)及血小板计数(PLT)等指标;记录2组患者行无创机械通气与休克等的例数。
2 结 果
2.1临床基线资料对比2组患者在性别比、年龄、无创机械通气时间、治疗时间、休克的例数及预后(30 d生存率)等一般资料对比差异均无统计学意义(P>0.05),而低APACHEⅡ评分组行无创机械通气的比率明显低于高APACHEⅡ评分组(P<0.05)。见表1。
表1脓毒症患者临床基线资料对比
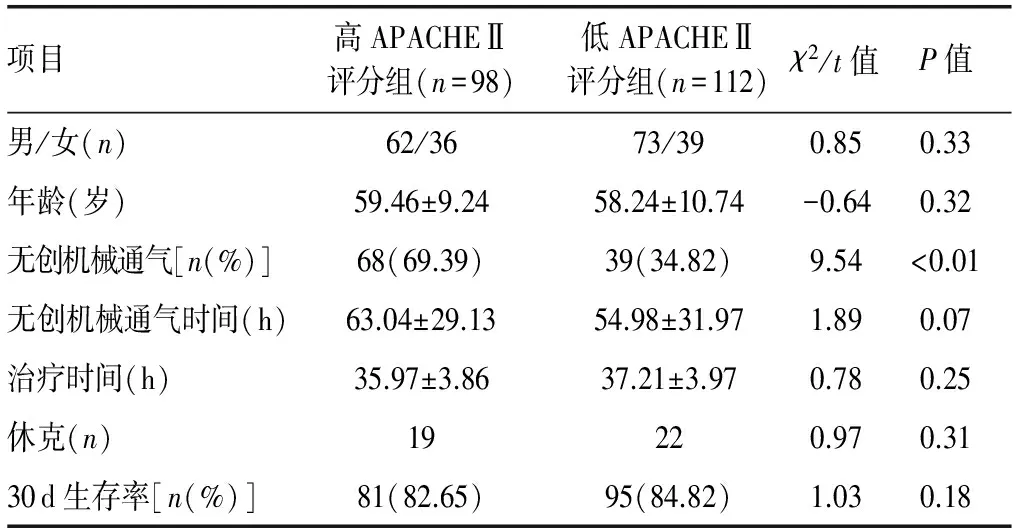
项目高APACHEⅡ评分组(n=98)低APACHEⅡ评分组(n=112)χ2/t值P值男/女(n)62/3673/390.850.33年龄(岁)59.46±9.2458.24±10.74-0.640.32无创机械通气[n(%)]68(69.39)39(34.82)9.54<0.01无创机械通气时间(h)63.04±29.1354.98±31.971.890.07治疗时间(h)35.97±3.8637.21±3.970.780.25休克(n)19220.970.3130d生存率[n(%)]81(82.65)95(84.82)1.030.18
2.2治疗前后各生化、生理指标对比2组治疗前HR、MAP、WBC、BUN、Cr、PLT等指标对比,差异均无统计学意义(P均>0.05),而低APACHEⅡ评分组治疗前PaO2水平较高APACHEⅡ评分组高(P<0.05),2组治疗后7 d的HR、PaO2、WBC、BUN、Cr、PLT等指标均优于治疗前(P均<0.05),且低APACHEⅡ评分组HR、PLT、BUN、Cr的水平均优于高APACHEⅡ评分组(P均<0.05)。见表2。
2.3影响脓毒症患者预后的Logistic分析本研究将患者出院或死亡为因变量,年龄、无创机械通气、休克、HF时间、HF开始时间、APACHEⅡ评分、HR、PLT、BUN、Cr为自变量,进行二元Logistic回归分析。统计结果显示,休克、HF开始时间、APACHEⅡ评分是影响患者预后的独立危险因素(P均<0.05)。见表3。

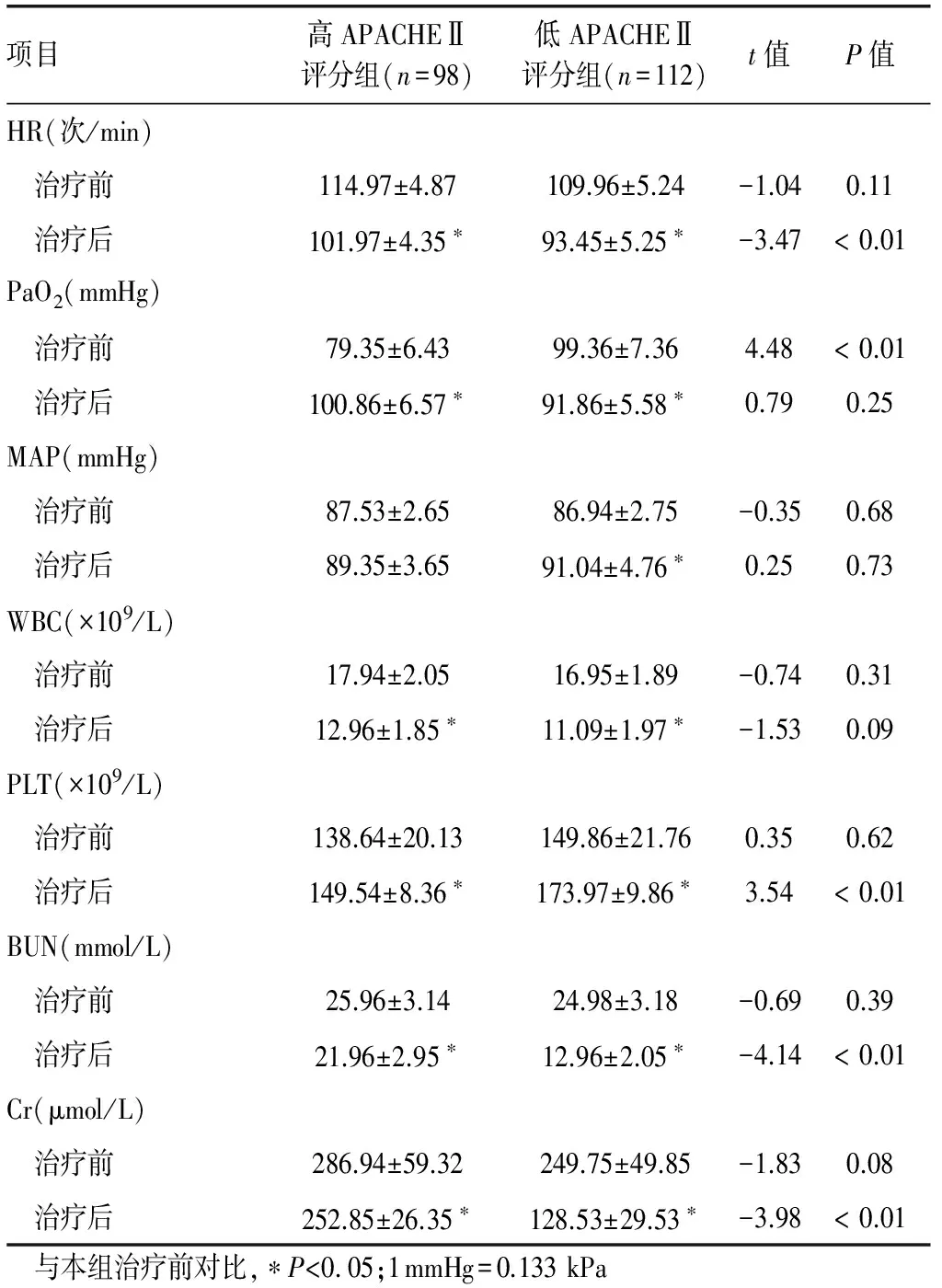
项目高APACHEⅡ评分组(n=98)低APACHEⅡ评分组(n=112)t值P值HR(次/min) 治疗前114.97±4.87109.96±5.24-1.040.11 治疗后101.97±4.35∗93.45±5.25∗-3.47<0.01PaO2(mmHg) 治疗前79.35±6.4399.36±7.364.48<0.01 治疗后100.86±6.57∗91.86±5.58∗0.790.25MAP(mmHg) 治疗前87.53±2.6586.94±2.75-0.350.68 治疗后89.35±3.6591.04±4.76∗0.250.73WBC(×109/L) 治疗前17.94±2.0516.95±1.89-0.740.31 治疗后12.96±1.85∗11.09±1.97∗-1.530.09PLT(×109/L) 治疗前138.64±20.13149.86±21.760.350.62 治疗后149.54±8.36∗173.97±9.86∗3.54<0.01BUN(mmol/L) 治疗前25.96±3.1424.98±3.18-0.690.39 治疗后21.96±2.95∗12.96±2.05∗-4.14<0.01Cr(μmol/L) 治疗前286.94±59.32249.75±49.85-1.830.08 治疗后252.85±26.35∗128.53±29.53∗-3.98<0.01与本组治疗前对比,∗P<0 05;1mmHg=0.133kPa
表3影响脓毒症患者预后的Logistic分析

影响因素βSEWaldP值年龄1.450.882.720.10机械通气2.181.322.730.10休克-3.761.427.010.01HF时间-0.420.272.420.12HF开始时间0.080.037.110.01APACHEⅡ评分0.700.324.690.03HR0.030.050.360.55PLT-0.010.020.250.62BUN0.080.052.560.11Cr0.010.070.020.89
3 讨 论
脓毒症作为一种全身性的炎症反应,会导致机体释放各种炎性因子与炎性介质,进而引起组织渗出与变质,可引起机体免疫、代谢与心肺功能等全身性的异常反应[5]。近几年来,脓毒症的发病率呈现逐年上升趋势,对患者的生命安全造成严重威胁。同时,脓毒症患者的死亡率仍较高,且治疗所需费用较大,给患者及家属带来极大困扰。目前,对脓毒症患者的治疗仍作为临床亟需改进与解决的难题。
目前,存在多种临床脓毒症患者的方法,譬如抗病原菌治疗、生命体征支持、抗凝药物治疗、激素治疗与抗炎性介质药物治疗。而随着临床对脓毒症治疗的不断深入,持续性血液净化治疗的方法逐渐应用于临床中。研究报道指出[6-7],脓毒症患者采取连续性肾替代治疗能够改善组织与微循环系统运输及吸收氧的能力,能够对水份与溶质进行清除,有效促进携氧与运氧的平衡,改善液体平衡状态及促进促炎与抗炎平衡,减轻机体的缺氧状态。此外,连续性肾替代治疗可对患者血液中的炎性细胞因子进行清除,进而对炎症反应进行抑制[8]。并且,连续性肾替代治疗能够有效改善离子紊乱状况,进而提高机体酸碱缓冲能力,有助于促进内环境的稳定,并且能够促进血流动力学的平衡,改善患者肾功能[9-10]。同时,连续性肾替代疗法作为体外循环血液净化方法之一,能够支持脏器功能,在脓毒症患者的治疗中扮演着重要的角色。因此,HF治疗作为一种主要治疗方法,能够有效改善脓毒症患者的转归及预后情况。
目前,学者们对脓毒症患者如何选择更为合适的连续性肾替代治疗时机的问题尚存在争议。普遍观点认为[11-13],若内科治疗中无法改善脓毒症的病情严重程度,且已发生脏器功能衰竭及内环境严重失调时方可进行连续性肾替代治疗。然而,这一说法可能仅适用于病情较为稳定的患者,而在病情进展较为严重的情况下,采取这一方案可能已失去治疗的最佳时机。季大玺等[14]学者在“肾替代治疗在急性肾损伤应用中的争议和共识”中提到:连续性肾替代治疗可以有效清除炎症介质,进而能够有效调节血清细胞因子水平。亦有研究指出[15],早期进行连续性肾替代治疗有助于促进脓毒症患者血流动力学的平衡,促进内环境的稳定,进而能够延长患者的生存时间,但过早进行血液净化治疗则无法取得较为良好的治疗效果,因此时要求提前丢失微量元素、能量及氨基酸等重要物质,进而给机体运作带来严重负担。
本次研究发现,低APACHEⅡ评分组行机械通气的比率明显低于高APACHEⅡ评分组。结果提示,APACHEⅡ评分较高者病情严重程度差于评分较低者,这亦反映出APACHEⅡ评分水平对脓毒症患者病情进展程度的评估价值。此外,本研究发现,低APACHEⅡ评分组治疗前PaO2水平高于高APACHEⅡ评分组,治疗后水平低于高APACHEⅡ评分组。分析其原因,可能与低APACHEⅡ评分组行机械通气的比率明显低于高APACHEⅡ评分组有关,故对本次化验结果存在一定影响。其次,本研究结果显示,治疗后7 d2组HR、WBC、BUN、Cr、PLT等指标均优于治疗前,且低APACHEⅡ评分组HR、PLT、BUN、Cr的水平均优于高APACHEⅡ评分组。本研究发现,脓毒症患者采取连续性肾替代治疗前各项生理及生化指标均处于异常水平,而经过治疗后,患者各项生化与生理指标均有所改善,且低APACHEⅡ评分组的改善程度优于高APACHEⅡ评分组。结果表明,一方面连续性肾替代治疗能够有效改善脓毒症患者各生化及生理指标,有助于改善其病情转归情况;另一方面亦反映出将不同APACHEⅡ评分的脓毒症患者进行分组探讨,对其进行连续性肾替代治疗时机的选择具有一定的参考价值。并且,本研究发现,休克、HF开始时间、APACHEⅡ评分是影响患者预后的独立危险因素。结果提示,休克、HF开始时间、APACHEⅡ评分对评估脓毒症患者预后情况具有一定的诊断价值。
综上所述,连续性肾替代治疗可有效改善脓毒症患者各生化及生理指标,有助于改善其病情转归情况。休克、HF开始时间、APACHEⅡ评分是影响脓毒症患者预后的独立危险因素,早期对APACHEⅡ评分较低的患者进行HF治疗能够明显改善患者的疗效,改善患者预后。
[1] Villa G, Neri M, Bellomo R,etal. Nomenclature for renal replacement therapy and blood purification techniques in critically ill patients: practical applications[J]. Crit Care, 2016,20(1):283.
[2] 黄 伟. 《第三版脓毒症与感染性休克定义国际共识》解读[J]. 中国实用内科杂志,2016,36(11):959-962.
[3] Villa G, Di MP, De Gaudio AR,etal. Effects of continuous renal replacement therapy on linezolid pharmacokinetic/pharmacodynamics: a systematic review[J]. Crit Care, 2016,20(1):374.
[4] 刘 翔, 龚德华, 季大玺, 等. 连续性肾脏替代治疗患者体外循环凝血的危险因素及护理研究进展[J].中华护理杂志,2013,48(4):377-379.
[5] Boucher BA, Hudson JQ, Hill DM,etal. Pharmacokinetics of Imipenem/Cilastatin Burn Intensive Care Unit Patients Undergoing High-Dose Continuous Venovenous Hemofiltration[J]. Pharmacotherapy, 2016,36(12):1229-1237.
[6] 黄凤楼, 刁孟元, 钱海飞, 等. 降钙素原及内毒素对腹腔感染脓毒症患者预后的评估[J].东南国防医药,2014,16(2):147-149, 191.
[7] Dai X, Li T, Zeng Z,etal.The effect of continuous venovenous hemofiltration on neutrophil gelatinase-associated lipocalin plasma levels in patients with septic acute kidney injury[J]. BMC Nephrol, 2016,17(1):154.
[8] Roger C, Wallis SC, Louart B,etal. Comparison of equal doses of continuous venovenous haemofiltration and haemodiafiltration on ciprofloxacin population pharmacokinetics in critically ill patients[J]. J Antimicrob Chemother, 2016,71(6):1643-1650.
[9] 马雅琳, 陈 思, 史媛媛, 等. 连续性肾脏替代治疗非计划性下机的影响因素及防范策略[J].中国老年学杂志,2017,37(3):770-773.
[10] 陈 伟, 陈右江, 丁祥飞, 等. 连续性肾脏替代治疗在腹腔脓毒症合并急性呼吸窘迫综合征中的应用[J].中国急救医学,2013,33(5):404-407.
[11] Tokumasu H, Watabe S, Tokumasu S. Effect of hemodiafiltration therapy in a low-birthweight infant with congenital sepsis[J]. Pediatr Int, 2016,58(3):237-240.
[12] Jamal JA, Roberts DM, Udy AA,etal. Pharmacokinetics of piperacillin in critically ill patients receiving continuous venovenous haemofiltration: A randomised controlled trial of continuous infusion versus intermittent bolus administration[J]. Int J Antimicrob Agents, 2015,46(1):39-44.
[13] Shiga H, Hirasawa H, Nishida O,etal. Continuous hemodiafiltration with a cytokine-adsorbing hemofilter in patients with septic shock: a preliminary report[J]. Blood Purif, 2014,38(3-4):211-218.
[14] 季大玺,吴丛业.肾脏替代治疗在急性肾损伤应用中的争议和共识[J].医学研究生学报,2015,28(9):897-903.
[15] Sun J, Shi S, Wang Q,etal. Continuous hemodiafiltration therapy reduces damage of multi-organs by ameliorating of HMGB1/TLR4/NFκB in a dog sepsis model[J].Int J Clin Exp Pathol,2015,8(2):1555-1564.

