ABCD3-I评分对短暂性脑缺血发作继发脑梗死的预测价值研究
岳月红 邢星 赵红伟 赵永波 尹楠
【摘要】目的:研究ABCD3-I评分对短暂性脑缺血发作短期(transient ischemic attack,TIA)及较长期内发生继发性脑梗死的预测价值。方法:对210例颈内动脉系统TIA患者进行ABCD2、ABCD3、ABCD3-I评分,并对其在TIA发生后的7天、30天、90天的是否发生脑梗死进行评估及回顾性分析;以ABCD3-I的各评价指标为自变量,以上三个时间点内是否发生脑梗死为应变量进行Logistic回归分析。结果:ABCD3-I评分的ROC曲线下面积均大于ABCD2、ABCD3评分的曲线下面积。ABCD3-I评分与7天、30天、90天脑梗死的发生率均呈正相关(r值分别为0.41、0.43、0.45,P均小于0.01)。Logistic回归分析显示颈动脉狭窄是30天内脑梗死发生的危险因素,MR-DWI高信号、颈动脉狭窄及年龄大于60岁是90天内脑梗死发生的危险因素。结论:ABCD3-I评分对TIA继发脑梗死的短期及较长期预测价值均优于ABCD2及ABCD3-1.其中,颈动脉狭窄、年龄、MR-DWI高信号是其较长期内发生脑梗死的相对独立危险因素。
【关键词】短暂性脑缺血发作;脑梗死;ABCD3-I;预测
短暂性脑缺血发作(transient ischemicattack,TIA)是一种缺血性脑卒中。大多数患者预后不好,不良预后包括反复发生或脑梗死。如果对TIA患者能够早期给予评估及选择恰当的治疗,不仅能制止反复发作甚至避免继发脑梗死的发生,改善患者的生活质量,并且能够减少国家相关的医药支出。
本研究对210例TIA患者的临床资料进行了分析,来评价这种评分系统对TIA继发脑梗死的预测价值。
1 资料与方法
1.1 研究对象
对2011年7月-2015年5月于我院治疗的210例颈内动脉系统TIA患者,其中男性146例,女性64例,年龄36-89岁,平均年龄66.37±9.37岁。
入选标准[1]:
(1)突然出现的局限性脑功能缺损,症状和体征在24小时内完全缓解;
(2)头CT和(或)MRI检查证实未发现出血、占位及其它可以解释症状的责任病灶。
排除标准:
(1)排除局灶性耩痫、梅尼埃病等发作性疾病;
(2)严重的心、肝、肾及呼吸功能衰竭者。
记录患者的临床症状。脑梗死的诊断标准符合中国缺血性脑脑卒中诊治指南,临床症状与头CT或MRI相符,并且均为新发脑梗死灶,除外颅内动脉炎、烟雾病等。
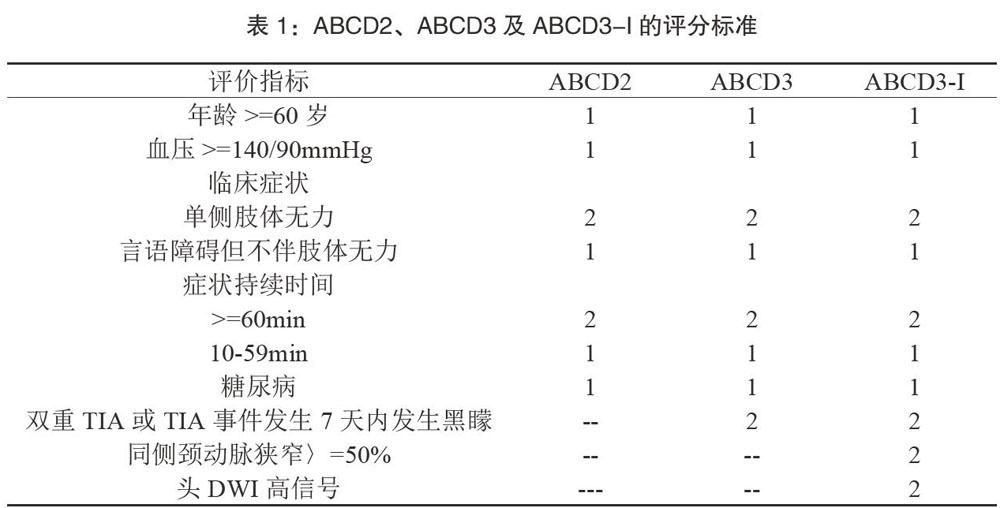
1.2 评分标准根据以下评分表标准对入选患者进行评分
见表1。
双重TIA是指基准TIA(入院后由神经专科医生评定的最近一次TIA)与其前一次TIA的发作间期不超过7天。卒中风险分层标准:ABCD3-I得分0-3分為低危,4-7分为中危,8-13分为高危。
1.3 影像学检查
所有患者均于24小时内接受头颅核磁共振平扫、弥散加权成像、核磁血管成像检查,及双侧颈动脉、椎动脉+锁骨下动彩色多普勒超声检查。MRI为3.0T双梯度超导设备,DWI发现高信号且与临床症状相关的责任血管相对应即为DWl异常。颈动脉狭窄程度采用狭窄率=(1-颈动脉最远处的血流宽度/狭窄病变远端正常颈动脉宽度)*100%。
1.4 治疗及评估
所有患者入院后均给予抗血小板、他汀及控制可干预的危险因素治疗,在TIA发生后的7天、30天、90天内分别对所有研究对象的临床资料进行评估及回顾分析,根据脑梗死诊断标准分类出脑梗死患者。
1.5 统计方法
采用SPSS 16.0统计软件,Spearman相关分析ABCD3-I评分与TIA预后的关系;以该评分系统的各指标为自变量,对7天、30天、90天脑梗死发生与否为应变量进行Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
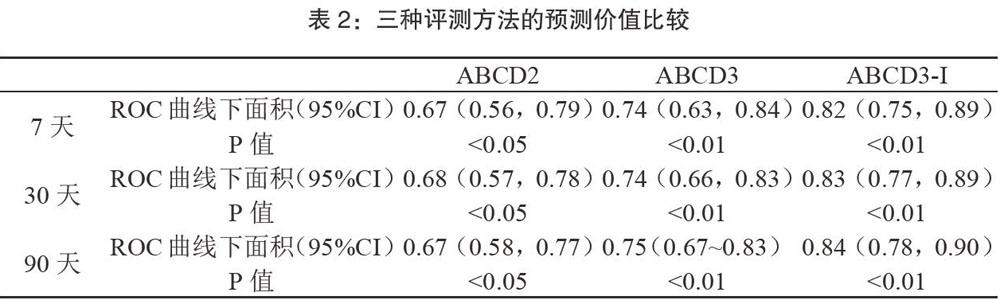
2.1 三种评测方法的预测价值比较
ABCD2、ABCD3、ABCD3-I评分对应的7天、30天、90天的ROC曲线下面积分别如表2所示。ABCD3-I优于ABCD2评分方法,并且差异有统计学意义;ABCD3-1优于ABCD3评分方法,但是差异无统计学意义。7天时ABCD2与ABCD3-I比较,Z=2.14,P=0.02<0.05;ABCD3与ABCD3-I比较,Z=1.34,P=0.09>0.05。30天时ABCD2与ABCD3-I比较,Z=2.52,P=0.006<0.01;ABCD3与ABCD3-1比较,Z=1.56,P-0.06>0.05.90天时ABCD2与ABCD3-I比较,Z=2.84,P=0.002<0.05;ABCD3与ABCD3-I比较,Z=1.64,P=0.0504>0.05。
2.2 ABCD3-I与TIA患者7天、30天、90天发展成脑梗死的关系
根据ABCD3-I评分,210例TIA患者低危组、中危组、高危组人数分别为56例、103例、51例。7天内进展成脑梗死的患者共24例(11.42%),其中低危组、中危组、高危组分别为。例、5例4.85%,19例(37.25%)。30天内发展成脑梗死的患者共30例(14.76%),其中低危组、中危组、高危组分别为。例、8例7.77%),22例(45.10%)。90天内发展成脑梗死的患者共34例(16.19%),其中低危组、中危组、高危组分别为。例、10例(8.74%),24例(49.02)。Spearman相关分析发现ABCD3-1评分与7天、30天、90天脑梗死的发生率均呈正相关(r值分别为0.41、0.43、0.45,P均小于0.01)。
2.3 多因素Logistic回歸分析
以ABCD3-1的各个评价指标作为自变量,以TTA发生后的7天,30天及90天内是否发生脑梗死作为因变量,进行Logistic回归分析,其中颈动脉狭窄是30天内脑梗死发生的危险因素[OR=6.63,95%CI(2.47,17.78),P=0.00],MR-DWI高信号、颈动脉狭窄及年龄大于60岁是90天内脑梗死发生的危险因素[OR=11.71,95%CI(3.81,35.97),P=0.00:OR-5.58,95%CI(2.17,14.37),P=0.00;OR=2.63,95%CI(1.05,6.59),P=0.041。
3 讨论
TIA是脑卒中的预警信号,对TIA进行简单且有效的评估进而筛选出高危人群,不仅能够对缺血性脑血管病的病理生理发展有更直观的认识,而且能减少相关的医药支出,改善人们的生活质量。
本研究210例TIA患者,7天内脑梗死的发生率为11.90%,30天内发生率为14.76%,90天内为16.19%。国外研究指出7天内脑梗死发生率为5-10.5%[2],产生差距的原因可能是本研究对象为住院患者,病情相对严重,且足以引起的患者及首诊医生重视收住院。但是,7天内发生脑梗死的患者人数占90天内发生脑梗死的患者人数的一半以上(24/34=70.59%),这与国外研究结论一致。
总之,ABCD3-I较ABCD2评分对TIA的预后价值更高,早期对TIA患者进行评估,预测预后,能够更好指导医疗实践。并且颈动脉狭窄及头DWI高信号对TIA较远期内发生脑梗死的意义更大。ABCD3-I评分也存在一定的限制性。对于我国一个发展中国家,70%以上的民众生活在农村或较为不发达的地方,医疗条件有限,不能及时进行MRI共振检查或颈动脉超声等检查,但是及早进行相关影像检查对TIA的预后评估更有价值。
参考文献
[1]Kiyohara T,Kamouchi M,Kumai Y,etal.ABCD3 and ABCD3-I scores aresuperior to ABCD2 score in theprediction of short-and long-term risks of stroke aftertransient ischemic attack[J].Stroke,2014,45(02):418-425.
[2]Giles MF,Rothwell PM.Risk ofstroke early after transientischaemicattack:a systematicreview and meta-analysis[J].LancetNeurol,2007,6(12):1063-1072.

