复方中药治疗大连地区高温引发重症中暑的应用及疗效观察
姜雪 孙忠伟 冯芮琪 黄安淼 康新 宋轶 龙晓凤刚丽 战丽彬 路晓光
中暑(heat illness)是指人体在高温环境下,由于电解质和水分的大量丢失、人体散热功能障碍,引起的以中枢神经系统和心血管系统功能障碍为主要表现的热损伤性疾病[1]。高热是其主要临床表现,伴有惊厥和昏迷等症状。根据我国《职业性中暑诊断标准》(GB11508-89)[2],中暑根据发病过程及轻重将中暑分为:先兆中暑、轻度中暑和重度中暑。为了早期诊断,早期治疗,临床实践中重症中暑包括热痉挛、热衰竭、热射病。持续高温造成死亡人数增加,其中热射病是引起死亡的最主要类型[3]。重度中暑主要临床表现为高热(>40℃)、痉挛、晕厥、意识障碍,甚至发生多器官功能失常,具有发病急、死亡率高特点,常可引起全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)及多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)[4]。
大气的温度(>32℃)和湿度(>60%)决定了重症中暑的发生,热量在体内大量积聚,由于高热不断冲击机体,会对细胞膜以及细胞内部结构造成直接损伤,有氧代谢途径中断,亦可直接损伤脑神经元,突触间隙的神经递质也会发生变化,机体各系统发生一系列病理生理改变[5]。患者体温越高、持续时间越长,加速神经细胞死亡、心肌细胞变性和坏死,血管内皮细胞损伤、肝细胞坏死、横纹肌溶解,则电解质紊乱、ARDS、DIC等并发症的出现概率就越大,可能相继出现SIRS、MODS,甚至危及生命[6]。
2018年夏季,大连发生持续高温天气,高热患者尤其老年病患骤增,危及生命。2018年8月1日开始主诉“发热”就诊的患者增多,既往多合并心脑血管基础疾病病史,其中多数为卧床患者。
针对此类重症中暑患者,在对症支持治疗的基础上,笔者加用自拟复方中药煎剂保留灌肠治疗,取得较好的疗效,现报告如下。
临床资料与方法
一、一般资料
选取2018年8月2日至2018年8月12日在大连大学附属中山医院住院治疗的重症中暑患者20例为研究对象。所有患者符合第九版《内科学》重症中暑分类标准[1]。其中男性13例,女性7例;年龄61~96岁,平均年龄(77.1±7.78)岁。纳入标准:(1)符合《内科学》(第9版)重症中暑分型标准[1]。(2)无明显心、肝、肾重要脏器功能障碍。排除标准:(1)精神异常患者。(2)家属及患者不签署知情同意书。2018年8月1日至2018年8月12日大连大学附属中山医院急诊发热总就诊人数344人,男性172人,女性172人。发热(腋下测量法,体温≥37℃)急诊收住院103人,急诊接诊高热死亡5人,住院高热死亡5人。年龄≥60岁45例,体温≥40℃ 30例。见表1~2。

表1 急诊发热患者年龄分布特点

表2 急诊发热患者体温分布特点
本研究经大连大学附属中山医院伦理委员会讨论通过(批准文号:2018094),所有患者或家属均签署知情同意书。
二、方法
(一)随机分组
患者发病至救医最长时间间隔为120 min,最短为30 min,平均间隔时间为54.6 min。按照发病机制和临床表现分类:热痉挛3例,热衰竭15例,热射病2例。19例为昏迷状态,6例出现休克,19例出现呼吸困难,5例出现呕吐(为胃内容物),16例既往有基础病史,其中陈旧性脑梗死6例,陈旧性心肌梗死2例,帕金森病2例,精神分裂症3例,房颤1例。
将上述患者按简单随机分为实验组和对照组两组,各10例。实验组男性8例,女性2例;年龄61~96岁,平均年龄(75.9±4.24)岁。对照组男性5例,女性5例;年龄63~91岁,平均年龄(78.3±6.36)岁。两组患者在年龄、性别、生命体征、病情轻重程度、急诊诊疗时间以及临床表现等基本资料方面差异无统计学意义(P>0.05),具有可比性。见表3。

表3 两组患者一般资料比较
(二)治疗方案
对照组进行西医常规对症治疗,实验组在西医常规治疗的基础上加用复方中药水煎剂保留灌肠,比较两组患者的临床治疗效果。
20例重症中暑患者入院后即给予紧急救治,予以物理降温治疗,包括冰袋、冰帽、冰毯等措施;吸氧;早期快速扩溶,尽快补足血容量;早期抗凝,改善微循环。根据病情及时纠正水、电解质紊乱和酸碱平衡失调,防止多器官功能衰竭,甘露醇脱水减轻脑水肿、脑细胞神经营养剂,糖皮质激素及抗生素抗炎对症治疗,予以药物保护胃黏膜以及营养支持等综合治疗。实验组10例患者在上述常规治疗基础上加复方中药水煎剂保留灌肠。
(三)药物组成、制备与用法
生地20 g、麦冬30 g、玄参20 g、生石膏30 g、生甘草10 g、知母10 g、生大黄10 g,文火煎制30 min,每付浓缩至400 mL,装袋;每袋200 mL,1付/d,保留灌肠,2次/d,连续3 d。观察两组患者高热持续时间、体温恢复时间,意识恢复时间及住院时间。通过分析肝功、肾功能、尿常规、多器官功能障碍综合征及死亡人数等脏器损害指标,比较两组治疗的主要脏器功能损害发生情况。
三、临床疗效评定标准
重症中暑的临床评定标准为显效,有效和无效[2]。(1)显效:患者在治疗后4 h内意识恢复清醒,生命体征均恢复正常,各项化验指标均正常。(2)有效:患者在治疗后4 h后,8 h内意识恢复清醒,生命体征恢复正常,各项化验指标趋于正常。(3)无效:患者在治疗后8 h后仍意识障碍、体温偏高、并有合并症出现,生命体征未恢复正常,各项化验指标出现异常。总有效率为显效和有效率之和。
四、统计学分析

结 果
两组重症中暑患者临床疗效比较,实验组总有效率高于对照组(P<0.05)。见表4。
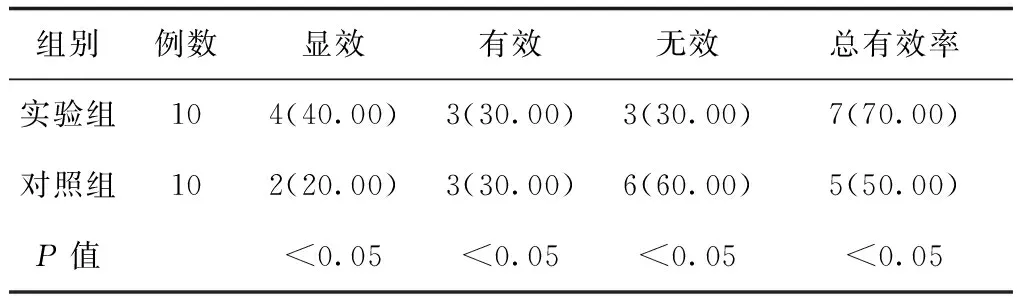
表4 两组重症中暑患者临床疗效比较[例(%)]
两组重症中暑患者高热(腋下测量,T≥39℃)持续时间、体温恢复时间(T<37℃)、意识恢复时间以及住院时间比较见表5,两组差异有统计学意义(P<0.05)。
两组重症中暑患者主要脏器功能损害情况比较见表6。治疗24 h后,分析两组治疗主要脏器功能损害指标,实验组肝功指标、MODS及死亡例数均低于对照组(P<0.05)。

表5 两组重症中暑患者高热持续时间、体温恢复时间、意识恢复时间、住院时间比较

表6 不同治疗方案的两组重症中暑患者主要脏器功能损害情况比较(例)
讨 论
中暑是指人体在高温环境下,由于电解质和水分的大量丢失、人体散热功能障碍,引起的以中枢神经系统和心血管系统功能障碍为主要表现的热损伤性疾病[3]。高热是其主要临床表现,伴有惊厥和昏迷等症状。根据我国《职业性中暑诊断标准》(GB11508-89)[4],中暑根据发病过程及轻重将中暑分为:先兆中暑、轻度中暑和重度中暑。为了早期诊断,早期治疗,临床实践中重症中暑包括热痉挛、热衰竭、热射病。持续高温造成死亡人数增加,其中热射病是引起死亡的最主要类型[5]。重度中暑主要临床表现为高热(>40℃)、痉挛、晕厥、意识障碍,甚至发生多器官功能失常,具有发病急、死亡率高特点,常可引起全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)及多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)[6]。
大气的温度(>32℃)和湿度(>60%)决定了重症中暑的发生,热量在体内大量积聚,由于高热不断冲击机体,会对细胞膜以及细胞内部结构造成直接损伤,有氧代谢途径中断,亦可直接损伤脑神经元,突触间隙的神经递质也会发生变化,机体各系统发生一系列病理生理改变[7]。患者体温越高、持续时间越长,加速神经细胞死亡、心肌细胞变性和坏死,血管内皮细胞损伤、肝细胞坏死、横纹肌溶解,则电解质紊乱、ARDS、DIC等并发症的出现概率就越大,可能相继出现SIRS、MODS,甚至危及生命[8]。
中暑属于中医学“伤暑”“暑厥”范畴,初起典型表现为壮热、烦渴、大汗、脉洪大等阳明气分热盛证候,也有初起见发热恶寒、头痛身痛、脉浮数等卫表症状者,但为时短暂,随即传入阳明气分而见气分热盛之象。根据中医辨证理论可分为阳暑证、暑风证。阳暑证病机为暑热之邪侵入机体,耗气伤津,治疗原则是消暑泻热、益气生津;暑风证是因暑热之邪夹风邪侵犯人体,导致抽搐、角弓反张等症状,治疗原则为祛暑清热、熄风止痉开窍;暑厥证为中暑重症,是暑热之邪,侵入心包,阻塞心窍,导致心阳不能外泄,以一病即发昏厥为特征,治疗原则以祛暑气、开窍醒神为主。一般来说,邪热越盛则越易导致津气外脱、闭窍动风、伤络动血等严重病变。中暑过程中尤易耗伤津气,导致多种凶险危证,所以应对气阴耗伤程度予以重视,凡见口渴引饮、舌红少津者为津伤;神疲脉虚者为气耗;二者共见即津伤气耗。若出现消渴不已,或渴不欲饮,舌光绛而干,脉细数,则为肝肾真阴耗灼;兼见咯血,则为肺阴灼伤,脉络受损;兼心烦失眠,则为心阴亏耗;若汗出淋漓,喘促脉散,则为津气大伤而元气欲脱之危候[9]。
大连地处辽东半岛的最南端,三面临海,平素夏季天气温度在17~23℃之间。2018年夏季持续高温天气,气温在24~35℃之间,2018年7月28日至2018年8月12日,大连市气温持续保持在24~35℃(图1、2显示白天29~35℃,夜间24~27℃)。加之空气中的相对湿度维持在70%~80%,部分时段达到90%以上,体感温度更高。根据气象台显示,高温天气主要由西北太平洋副热带高压造成,导致一部分人发生中、重度中暑,尤以老年人多发。此次高热发生于大连,与当地民众生活习惯亦有关联。既往不需要过多考虑的“通风换气”等问题,在今夏则成了“灾害”。在室温较高且无空调调节时,肥胖、营养不良、年老体弱、卧床、有循环系统、呼吸系统、糖尿病等慢性患者更易发生中暑,急诊接诊量与气温增高成正比[10-11]。统计数据显示心肌梗死和脑血管意外等疾病可使中暑发生率增加10倍,尤其是年龄>85岁的老年患者[10]。重度中暑病死率相当高,约为10~50%,尤其老年患者病死率相对更高。因此,认为就诊时间、快速有效的降温以及疾病的密切监测是重症中暑患者的预后情况及减轻器官损伤的关键步骤[5]。西医治疗主要是对症支持治疗,往往不能达到良好效果。
从中医辩证角度看,大连既往气温适宜,遂不常通风换气,亦不常使用“空调”降温,突遇高温天气,没有及时做好防护工作,若长时间在烈日下或高温中劳作,伤及气阴,暑热之邪易乘机侵入而发病。高温天气加上大连独特的地理位置,天暑下逼,地湿上腾,暑湿夹杂,日久形成“蒸笼天”,使温度更高,邪气更甚,更容易导致重度中暑的发生。肥胖、营养不良、年老体弱、卧床、有循环系统、呼吸系统、糖尿病等慢性患者,久病则虚,患者无不气阴两伤,机体对外邪的抵抗能力较弱,更易感邪致病,若不能及时有效的降温,则病邪入里,侵入脏腑,最终导致暑厥甚或死亡。本病过程中极易耗伤津气,从而导致多种凶险危证,因此治疗上尤应重视益气生津养阴。大连地区的中暑以重症为多,症状以昏迷不醒或呼吸困难、呕吐多见。为尽快减轻症状,减少并发症,遂在西医对症治疗的同时予以中药治疗。因患者不能配合中药口服治疗,遂予以中药保留灌肠疗法。方选白虎汤合增液汤加减,具体组方用药如下:生地、麦冬、玄参滋阴清热生津,既能降低患者高热症状,又能纠正水、电解质大量丢失造成的汗多、烦渴等症状;配以大黄清热解毒,泻下通便,使邪有所出;大剂量的生石膏清热泻火除烦;知母即助石膏清热,另能合生地、麦冬、玄参滋阴生津;生甘草调和诸药。诸药合用,能够快速的降低体温,驱邪外出,防止病邪进一步加重,减轻病邪对脏腑的损伤。
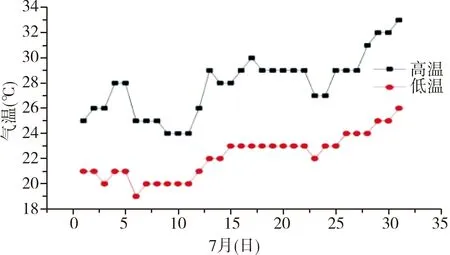
图1 大连市7月气温变化情况
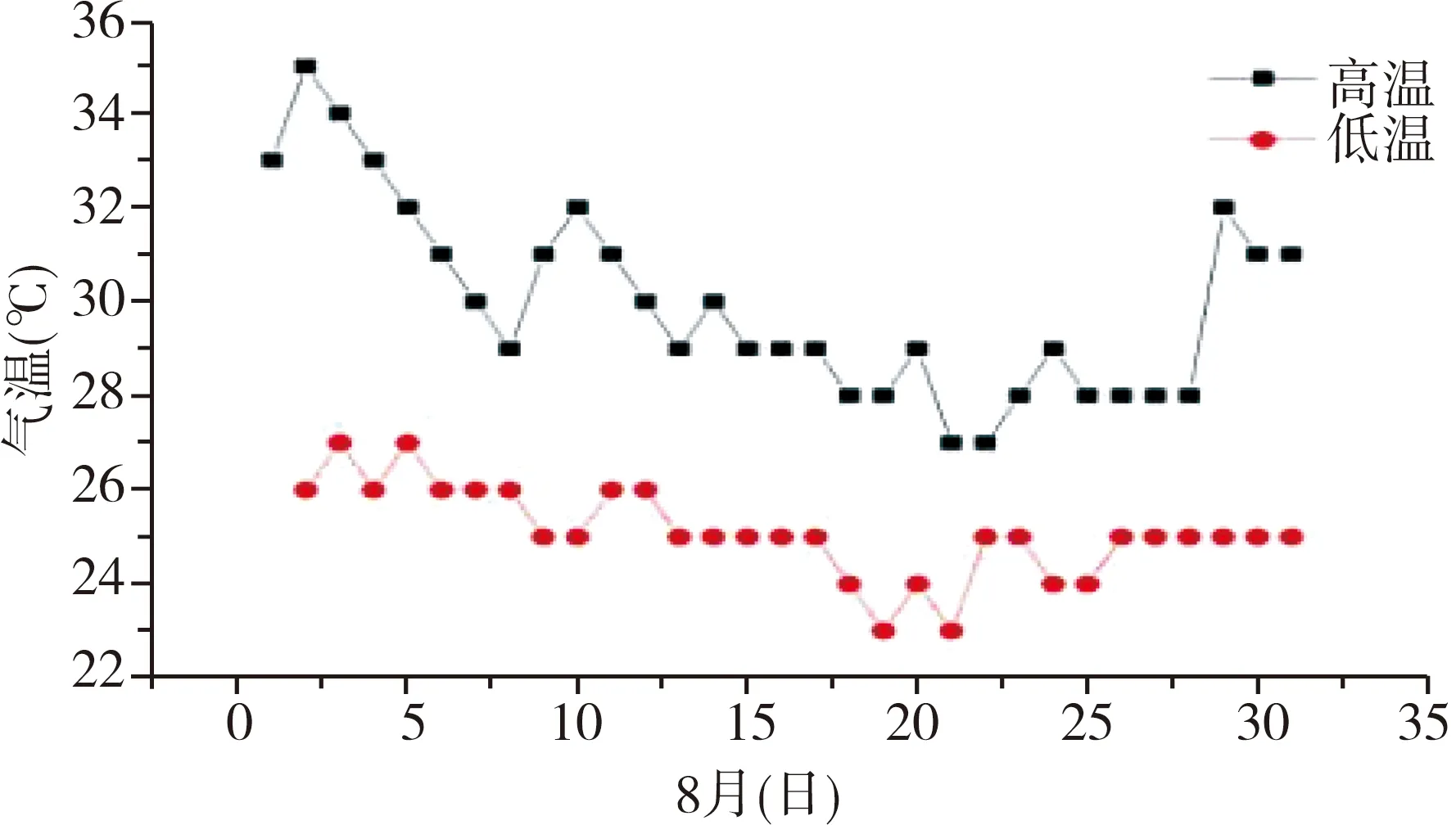
图2 大连市8月气温变化情况
本研究发现,不同治疗方案的两组重症中暑患者临床疗效比较,实验组总有效率高于对照组(P<0.05),实验组患者高热(腋下测量法,T≥39℃)持续时间、体温恢复时间(T<37℃)、意识恢复时间以及住院时间较对照组短,两组差异有统计学意义(P<0.05)。治疗24 h后,分析两组治疗主要脏器功能损害指标,实验组肝功指标、MODS及死亡例数均低于对照组(P<0.05)。表明中西医结合治疗显示出良好的治疗效果。
综上所述,在西医常规治疗的基础上,加用复方中药水煎剂保留灌肠治疗重症中暑,能明显减少患者高热持续时间及体温恢复时间,缩短患者意识恢复时间及住院时间,显著降低主要脏器功能的损害、MODS发生率以及死亡率,具有临床应用前景。

