后腹腔镜肾部分切除术治疗肾细胞癌疗效观察及对外周血细胞因子的影响
张向凯,邵晋凯,问晓东
(山西省人民医院,山西 太原030012)
随着人口老龄化的发展,肾细胞癌的发病率日益升高,肾细胞癌主要治疗方法是肾部分切除术,传统的开腹肾部分切除术虽然手术疗效较好,但极易对肾脏的周围组织造成破坏,且术后恢复时间长[1]。而后腹腔镜肾部分切除术操作简单、手术切口小,且术后恢复时间短,在临床上逐渐被应用于腹腔疾病的治疗[2]。本研究应用后腹腔镜肾部分切除术治疗肾细胞癌,疗效明显,现将结果报道如下。
1 临床资料
1.1 一般资料 选取2014年12月至2017年12月山西省人民医院治疗的肾细胞癌患者110例,将患者随机分为治疗组75例和对照组35例。对照组男19例,女16例;年龄37~73岁,平均(57.6±1.3)岁;病程1~9个月,平均(2.5±1.6)个月。治疗组男42例,女33例;年龄42~82岁,平均(57.5±1.4)岁;病程1~7个月,平均(2.1±1.9)个月。两组患者的一般资料具有可比性(P>0.05)。本研究经过医院伦理委员会的批准。
1.2 纳入标准 ①符合2004年WHO肾细胞癌的病理分类和诊断标准[3];②能完整参与研究过程的患者;③患者及家属均知情并同意配合此项研究;④无腹部手术史的患者。
1.3 排除标准 ①妊娠期或哺乳期患者;②由其他医院转入患者;③具有凝血功能障碍的患者;④心、肝、肺等脏腑功能不全患者[4];⑤身体有感染现象,存在免疫系统或内分泌系统疾病的患者。
2 治疗方法
2.1 对照组 采用开放性肾部分切除术治疗,手术前患者进行常规准备,禁食12 h,禁饮6 h。所有患者常规经后腹膜入路,逐层将患者的皮肤、皮下组织、腹外斜肌、腹内斜肌、腹横肌切开,清除腹膜外脂肪,打开侧锥筋膜,沿腰大肌寻找肾动脉并充分游离,在进行冰块降温后将肾蒂阻断,沿肿物边缘0.5 cm切除肿物,然后肝针缝合创面[5]。所有患者冷缺血时间不超过30 min,术后对患者进行常规临床护理[6]。
2.2 治疗组 采用后腹腔镜肾部分切除术治疗。患者全麻后,在其侧腰12肋下2 cm处、肋边缘下2 cm位置处和髂棘上2 cm位置处分别植入戳卡,常规清理腹膜外脂肪后打开侧锥筋膜,游离肾动脉后,清理肾脏周围脂肪(尤其是肿物周围脂肪),充分游离后,阻断肾蒂,沿肿物边缘0.5 cm切除肿物,根据具体情况用V-LOCK线分层或一层缝合创面。所有患者冷缺血时间不超过30 min,术后对患者进行常规临床护理,密切监测患者的生命体征,进行营养护理,预防术后并发症[7]。
3 疗效观察
3.1 观察指标 ①两组患者手术前、后24 h的免疫指标:的比值。②两组患者手术前、手术后24 h的外周血细胞因子水平,主要测定的因子包括白介素-10(IL-10)、白介素-6(IL-6)、C反应蛋白(CRP)和肿瘤坏死因子(TNF-α)。③两组患者的术后并发症,包括肺部感染、切口感染、切口疝及肠梗阻等。④两组患者临床指标,包括术中出血量、手术时间、术中输血率、住院时间及住院费用。
3.2 统计学方法 采用SPSS 18.0统计软件分析,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料采用例或百分比表示,采用χ2检验。P<0.05表示差异有统计学意义。
3.3 结果
(1)免疫指标比较 手术前24 h两组患者的各项免疫指标比较差异无统计学意义(P>0.05);手术24 h后,两组患者 的均降低,治 疗组升高,对照组降低,与手术前比较,差异有统计学意义(P<0.05);手术后24 h治疗组患者指 标 均 明 显 优 于 对 照 组(P<0.05)。见表1。

表1 两组肾细胞癌患者的免疫指标比较(x±s)

表2 两组肾细胞癌患者外周血细胞因子水平比较(x±s)
(2)外周血细胞因子比较 手术前24 h两组患者的外周血细胞因子比较无明显差别(P>0.05),手术后24 h,患者IL-6、IL-10、TNF-α及CRP均比手术前24 h升高(P<0.05);手术后24 h治疗组患者的IL-6、IL-10、TNF-α、CRP等指标均显著低于对照组(P<0.05)。见表2。
(3)术后并发症比较 治疗组患者的肺部感染率、切口疝及切口感染率等均明显低于对照组(P<0.05)。见表3。
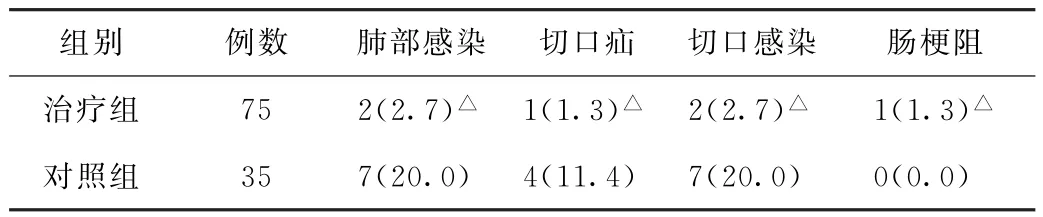
表3 两组肾细胞癌患者的术后并发症比较[例(%)]
(4)临床指标比较 治疗组患者的术中出血量、手术时间、术中输血率及住院时间均明显少于对照组(P<0.05)。见表4。

表4 两组肾细胞癌患者的临床指标比较(x±s)
4 讨论
肾透明细胞癌也称为肾癌,其恶性程度较高,也是临床上较为常见的恶性肿瘤,在肾脏恶性肿瘤中占比80%~90%。研究调查表明,肾细胞癌的发病率在泌尿系统中排名第2位,仅在膀胱肿瘤之下,在小儿的恶性肿瘤中占20%左右,在成人的恶性肿瘤中占2%~3%。肾细胞癌的男女发病率差异明显,男性患者的发病率是女性患者的2倍,肾细胞癌的发病年龄主要为40~55岁,且年龄越高该病的发病率也越高。
随着腹腔镜技术的不断发展,其适用人群与应用范围也不断扩大,具有较高手术风险的儿童及老年患者都可以使用腹腔镜手术治疗。腹腔镜手术是一种微创手术,能够在显著提高患者手术成功率的同时降低患者的术后并发症[8]。大部分的开放性肾脏切除手术逐渐被后腹腔镜肾部分切除术所取代,成为肾脏早期肿瘤、多囊肾及肾囊肿等肾脏疾病的主要治疗方法。采用腹腔镜进行肾部分切除手术可以减小创伤,手术的切口较小,对患者身体的损伤小,患者在术后的不适感与疼痛感比较轻,可以大大缩短患者的恢复时间。本研究结果表明,治疗组患者的术中出血量、手术时间、术中输血率及住院时间均明显少于对照组(P<0.05)。后腹腔镜肾部分切除术能够对患者的癌变组织进行准确的切除,并且手术时间短、切口小,可以减少术后并发症的发生率[9]。研究结果表明,本治疗组患者的肺部感染率、切口疝及切口感染率等均明显低于对照组(P<0.05)。
无论是腹腔镜手术还是开腹手术都会对患者的身体造成创伤,机体在手术创伤后便会产生一系列的应激反应,应激反应就是机体在受到内外环境的刺激后而做出的非特异性的生理反应。手术时间的长短及手术创伤的大小都会对患者的应激反应造成影响,外周血中性粒细胞参与局部炎症及应激期反应,它在这一过程中一方面发挥吞噬的作用,另一方面还会分泌出大量的炎性递质及细胞因子。手术创伤会对中性粒细胞造成影响,会增加中性粒细胞的数量并且降低细胞的功能[10]。后腹腔镜肾部分切除术可以减轻创伤的程度,缩短手术时间,从而减轻患者的应激反应。本研究结果表明手术前24 h,两组患者的各项免疫指标无明显差异(P>0.05);手术 后 24 h,治疗组患者 CD3+、CD4+、CD8+及CD4+/CD8+指标均明显优于对照组(P<0.05)。
当机体遭受创伤与疼痛等刺激后,机体的防御系统会立刻启动,巨噬细胞、淋巴细胞及单核细胞等诸多免疫细胞与血管内皮细胞、成纤维细胞等会迅速产生并释放大量的细胞因子,产生应激反应,提高机体的防御功能[11]。手术后患者血液中会出现大量的TNF-α,这些TNF-α是由巨噬细胞所分泌的,一旦TNF-α进入血液,便会立即引发一系列的炎症反应,在手术之后手术创口部位的巨噬细胞会出现活性增加的现象,大量的TNF-α会使患者体内的CRP出现不同程度的升高,IL-6炎性介质也会增加分泌量。CRP可以充分反映出患者在急性期的主要特征,并与手术的创伤程度有密切的关系,肾细胞会在受到手术创伤后加速合成,与此同时CRP也会在12 h内开始升高,并在1天之后达到峰值[12]。CRP蛋白在宿主细胞的防御及控制炎症的过程中都有参与,CRP能够作为患者急性炎症损伤程度的指标之一,主要原因是该蛋白不会受到免疫抑制剂及抗炎药物的影响。IL-6炎性介质是患者在应激过程中最重要的炎性介质,IL-6主要是由单核巨噬细胞所分泌,临床研究发现,在机体受损伤后,IL-6能够对T淋巴细胞的增殖分化进行调控,并且可以诱导具有杀伤性的T淋巴细胞,IL-6的水平高低受机体损伤程度的影响,机体损伤越严重,IL-6的水平越高。几乎所有的淋巴细胞都能够分泌IL-10,其主要来源是T辅助细胞及单核巨噬细胞,IL-10是一种多功能、多细胞源的细胞因子,是免疫抑制与炎症反应因子,能够调节细胞的分化与生长。本研究结果表明,手术前24 h两组患者的外周血细胞因子无明显差别(P>0.05),手术后24 h治疗组患者的IL-6、IL-10及TNF-α等指标均显著低于对照组(P<0.05)。后腹腔镜肾部分切除手术后,患者血液中的IL-6水平明显高于手术前,但手术后患者血液中的IL-10水平变化不大,说明后腹腔镜肾部分切除术对外周血细胞因子的影响小,手术对机体的损伤小,机体的炎症反应轻,提高了手术的安全性,有利于患者的术后恢复。
综上所述,在肾细胞癌的治疗过程当中,后腹腔镜肾部分切除术的治疗效果理想,对外周血细胞因子的影响较小,安全性较高,术后并发症少,患者恢复快,因此临床上应当进一步的推广与应用。
《中国民间疗法》2019年百华苑"温和灸疗法"专栏征稿
"温和灸疗法"专栏拟定刊期2019年3-4月,2018年12月31日截稿。请通过我刊采编系统在线投稿(www.zgmjlf.cbpt.cnki.net)。

