持续改进危急值临床处置及时性的探讨
汪春兰,李 星,张 瑜,任宇红,孙耘玉
(东南大学附属中大医院质量管理处,江苏 南京 210009)
危急值管理是医疗质量与安全的重要保证,危急值处置的及时性是管理工作的着力点、切入点,毋容置疑应给予重点关注。
医院结合工作实际,首先梳理临床危急值处置的过程:临床危急值处置的全流程包括开立医嘱、审核医嘱、打印条码、采集标本、运送、核收、检测、产生结果、审核结果、发现危急值、危急值报告、接获、临床处理、病程记录等一系列环节。依据环节分解,医院将临床危急值管理划分为两个工作阶段,第一阶段针对医技科室危急值的及时处置,即从开立检查项目、样本采集至医技科室危急值报告环节;第二阶段针对临床科室危急值的及时处置,即临床科室接收危急值报告至病程记录完成环节。
第一阶段危急值管理:2013年医院修订《中大医院临床“危急值”报告管理制度》,危急值项目由单纯生化项目扩展到检验科、放射科、超声诊断科、心电图室、病理科、临床药学监测室、血气分析室、胃镜室等多个辅助部门的危急值项目。同时,医院通过环节跟踪计时,汇总分析超过规定时间的问题环节,加强专项培训,强化多部门联合管控。标本采集平均用时由47.6分钟缩短到25.1分钟,标本运送用时由150.4分钟缩短到59.3分钟,检测报告用时由38.8分钟缩短到32.3分钟,危急值标本采集至检验科室出具报告的时限明显缩短、工作效率显著提高。据此,医院印发危急值管理补充规定,设置各环节时限标准:标本采集≤30分钟;送检≤30分钟;检验与报告,临检项目≤30分钟,生化、免疫项目≤2小时。
1 我院危急值临床处置及时性提升的管理实践
通过深化、细化危急值管理工作,危急值管理工作重心由标本的采集与发送转移至危急值的接收与处置,进入危急值管理第二阶段。危急值临床处置的质控重点在临床一线人员对危急值处置流程的掌握、护士接收报告的及时登记、医生处置与记录的规范性三个环节,甄选临床医务人员对危急值制度流程的掌握程度、危急值登记本记录完整性、危急值处置医嘱开立及危急值病程记录及时性等定量指标作为质控点。
1.1 临床危急值处置现况
现场调查:随机抽选47个科室/部门的临床医务人员58人(涵盖危急值发送的辅助医技科室和临床诊治科室),获取其对危急值制度的内容、报送流程以及相关部门的主要危急值项目的掌握情况,答案基本符合为知晓,危急值管理的知晓率占比77.59%。
个案追踪数据分析:从医院信息系统中调取2016年二季度总计1775条危急值记录,随后依据每一条危急值记录,追踪科室的危急值登记本和患者的电子病历,查阅科室危急值登记情况,获取患者病程记录中危急值的记录时间、处置时间、处置内容等情况:危急值登记本漏登率8.62%,其中80%的漏登现象主要发生在急诊科、血液净化中心、体检中心等科室(如图1);病程记录不完整率3.10%。筛选血清K+、血糖项目的危急值记录,简单随机抽样50例,追溯性统计采集检验科发送至护士接受平均时长7.42分、护士接收至医生医嘱处置平均时长21.1分。
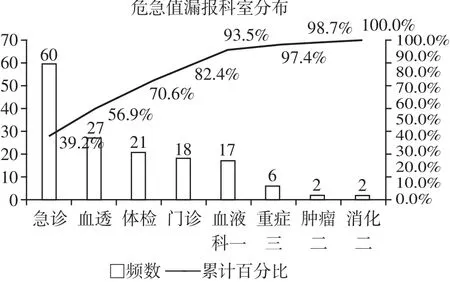
图1 科室危急值漏登记情况
1.2 临床危急值处置不及时原因讨论
通过深入访谈相关科室及部门人员(质量管理处、检验科、超声诊断科、急诊科、血液净化中心、体检中心、信息科等)分析讨论危急值处置过程中产生问题的原因并绘制成鱼骨图(见图2)。

图2 临床科室危急值处置不及时的原因
通过根因分析,再次召集相关科室及管理部门人员共同讨论临床危急值处置不及时的主要原因归纳如下:(1)急诊科无细化的危急值报告流程;(2)血液净化中心、体检中心无危急值的网络推送终端;(3)血液净化中心患者的危急值项目依据常规上、下界限警戒值,假阳性率高,临床医生结合工作经验选择性处置;(4)急诊科危急值登记本放置不便于记录;(5)临床医生对危急值制度重视程度欠缺,未及时处置危急值、未书写相关病程记录;(6)职能部门督查力度欠缺。
1.3 危急值管理持续改进措施落实:
针对以上未及时处置危急值的原因归纳,由质量管理处牵头,逐步落实以下整改措施:(1)首要任务是提升医务人员危急值处置意识,结合科室业务定位以及医务人员岗位特点,开展临床危急值重要性、项目指标、报告流程等相关内容主题培训;(2)优化工作方法,创新设置危急值病程记录模板,利于规范记录内容,节约记录时间,减少漏记现象的发生,保障危急值病程记录的及时与完整,同时也有利于管理部门督查,提高职能部门管理效率;(3)以“精细化管理”为理念统一工作细节,将危机值报告制度、更新的项目表、处理流程放于危急值登记本内页,以便随时浏览学习;(4)针对血液净化中心危急值漏登率较高现象,增设血液净化中心的危急值信息推送终端,并讨论更新专科特色的危急值报告项目警戒上/下限值,如生化检测中的血清钾浓度;(5)针对急诊科危急值漏登率较高现象,梳理急诊科危急值处置流程,将原来多个终端(分散到各个诊间、预诊台、急诊抢救室等)统一至急诊科抢救室护士站负责;规范急诊科危急值登记本放置位置,并人人知晓;(6)针对体检中心危急值漏登率较高现象,因科室搬迁过渡,暂未安装网络推送终端,与检验科及相关科室负责人协商临时采取危急值电话通知到医生的应急流程;(7)结合超声诊断科报送妇产科危急值的特殊性,发布《超声诊断科“危急值”报告流程的补充规定》,将涉及妇产科的危急值直接报送门诊妇产科预诊台;(8)纳入职能部门日常工作,定期进行质量监管,加强对危急值登记的规范性和完整性的督查。
2 我院危急值临床处置管理成效初现
通过跟进落实整改措施,医务人员对危急值管理的主观意识与操作行为均有明显改善:2016年三季度现场抽调随机抽选47个科室/部门的临床医务人员87人。医技科室医务人员危急值管理制度知晓率达100%;临床科室医务人员危急值管理制度知晓率达83.9%,环比上升6.3个百分点。
数据分析三季度全院总计2 096例危急值案例,临床科室危急值漏登率3.10%,环比下降5.5个百分点,其中关键科室体检中心下降44.4个百分点、血液净化中心下降66.7个百分点、急诊科下降39.3个百分点。危急值病程记录完成率提升至97.23%。与二季度同条件下筛选血清K+、血糖项目的危急值记录,简单随机抽样50例,SPSS22.0软件分析接收时间、医生处置时间点数据,统计结果显示:三季度临床接收时间环比缩短,由7.4分秒缩短为6.4分,三季度医生处置时间环比缩短,由21.1分缩短为17.8分,时间缩短具有统计学意义(P<0.05),危急值临床处置时间有效改善(见表1)。

表1 危急值改进前后临床接收推送时间、医生处置时间对比表
注:危急值临床接收时间=护士接收时间-检验科发送时间;危急值医生处置时间=医生开立医嘱时间-护士接收时间。
同时,心电图室危急值急诊和病房床边心电图规范登记,遗漏率为0;血药浓度监测室完善登记记录格式,对通知对象留痕记录;体检中心设立专项危急值登记本。
3 我院危急值管理的感悟与建议
经过两阶段的专项工作,医院危急值管理逐步深入人心,危急值报告中各环节执行力显著提升。对危急值的全过程管理中,医院质量管理部门应加强对管理流程的关注,开展专项培训与组织专项督查相结合,改进工作方式方法,改善管理成效。
3.1 仔细甄选重点的质控指标
危急值处置的流程涵盖环节较多,涉及人员及科室较广。各环节间的流畅配合需要各科室人员的规范操作与组织协调。作为质量控制专项工作之一,坚持不懈检查督导的工作常态,既要关注定性的流程操作,同时也需重视其定性过程中衍生的定量指标。定量指标的筛选要切实代表质控环节的内涵,指标的获得具有可行性,指标的比较具有可操作性。如医生危急值处置时间指标,可通过计算护士接收时间与医生开立医嘱时间的差值。危急值记录漏登率指标,一段时间内某科室应接收的危急值条数与实际登记的危急值条数都有真实数据可循,直观易取。
3.2 充分发挥信息平台的优势
医院危急值管理涉及检验、超声、影像等多个科室/部门,危急值报告流程从标本的获取到检验报告的发送,以及临床医生的处置,可分解为多个关键环节。对危急值管理的质控依赖于医院集成的信息平台,既要有畅通的点对点报送的信息途径,也需有每个操作点的内容记录、时间记录,以便提供指标数据采集的技术支持。通过追踪患者的危急值动态变化,严密观察病情,实施及时的诊断和治疗[1]。因此,推进医院信息系统集成平台建设,进一步优化CT、超声诊断、心电图等诊断性报告危急值的推送方式,避免电话通知过程中各种原因导致危急值信息传达有误。通过充分整合现有的信息化资源,合理配置、充分利用信息技术,实现大量数据的高速处理和快速传输,确保诊疗活动的高效开展,从而降低医疗风险[2]。
3.3 完善细化危急值报告环节
在美国,80%的医疗事件被认为是由于系统或流程的原因引起,而只有20%是由员工个人原因所致。所以,改进不合理、不规范的系统或流程,使员工的工作流程变得更简单和高效是管理者重要的职责之一[3]。诸如细化危急值在门诊诊室与住院病区的接收方式,区分处理超声科与检验科在危急值报送的方式方法,同时关注专科特色下的危急值警戒值的界定,如儿科、肾科、内分泌科等,以满足临床需求为原则[4]。
[1] 孙伟峰,蔡锡雅,张 健,等.危急值报告的护理管理[J].中华护理杂志,2010,45(8):743-744.
[2] 徐茂云,张新国,魏 巍,等.我院优化住院患者危急值管理的实践与体会[J].中国医院管理,2013,33(10):22-23.
[3] 黄 海.美国医院质量管理的做法及启示[J].医院院长论坛-首都医科大学学报:社会科学版,2014,34(1):58-62.
[4] 兰海丽,张秀明,余元龙,等.检验危急值应用的评估与持续改进[J].中华医院管理杂志,2009,25(4):235-238.

