南征教授应用解毒通络益肾导邪法治疗消渴肾衰
赵芸芸,张 琦,南 征(.长春中医药大学,长春 307;2.长春中医药大学附属医院,长春 3002)
消渴肾衰相当于西医学的糖尿病肾衰竭,是最常见的糖尿病(DM)慢性并发症之一,属中医学“消渴”“消肾”“尿浊”“水肿”“关格”等范畴。糖尿病肾病是糖尿病最常见的慢性微血管并发症之一,糖尿病患者病程15年以上者,约 41%并发糖尿病肾病。每年新增终末期肾病患者中,糖尿病肾病所占比例逐年升高,已成为发达国家终末期肾功能衰竭的首位原因[1]及威胁人类健康的一大杀手[2]。西医学对糖尿病肾衰竭的病因病机尚未有完全阐明。南征教授在多年临床经验基础上,首创毒损肾络学说[3],提出本病的形成与散膏、膜原密切相关,以解毒通络益肾导邪法治疗消渴肾衰取得了较好的临床疗效。
1 临床资料
1.1 一般资料 本研究共纳入病例81例,均为2013年1月-2017年7月长春中医药大学附属医院南征教授门诊及内分泌疗区住院患者。纳入患者分为2组。治疗组51例,男39例,女12例,年龄24~81岁,平均年龄60.24岁,消渴病病程最短时间为5年,最长时间为34年,平均病程为19.5年;对照组30例,男20例,女10例,年龄26~83岁,平均年龄60.58岁,消渴病病程最短时间为2年,最长时间为24年,平均时间为19.5年。2组患者的年龄、性别、病程及病情临床资料经统计学处理无统计学意义,具有可比性。
1.2 诊断标准 中医诊断标准依据《中药新药治疗糖尿病临床研究指导原则》[4]和《慢性肾衰竭诊疗指南》[5]为标准。临床症状表现为:口渴多饮、尿频尿浊、腰膝酸软、少气懒言、倦怠乏力、畏寒怕冷、手脚麻木、颜面四肢浮肿,舌质暗、隐青或有瘀斑,脉沉细无力。西医诊断标准:糖尿病诊断标准参照1999年WHO颁布的诊断标准,糖尿病肾衰竭诊断标准参考Mogensen的标准[6]。诊断要点:1)糖尿病病史明确。2)血肌酐>133 μmol/L。3)排除其他疾病引起的肾脏功能衰竭。
1.3 排除标准 1)妊娠或哺乳期妇女。2)对药物过敏者。3)肝功能不全者或肌酐清除率异常等原发系统疾病者。4)心功能衰竭、急性心肌梗死及其他严重心、肺疾病。5)严重感染或外伤、外科大手术、临床有低血压或缺氧等。6)合并其他严重糖尿病并发症。
2 治疗及观察方法
2.1 常规治疗 二甲双胍缓释片0.85 g,1次/d,早餐中嚼服。
2.2 治疗组 治疗组患者严格遵守“一则八法”。按照南征教授制定的蛋白尿饮食表合理饮食。具体做法如下:6:30吃早饭,11:30吃午饭,17:30吃晚饭。主食以大米、小米饭为主;蔬菜以大白菜、小白菜、芹菜等8种蔬菜为主,洗净,淋干。切成一寸宽,开水烫焯,加香油、芝麻、海鲜酱油温拌。禁食豆制品、肉类、海鲜、生冷瓜果等食品。饮白开水,醒后大口,饭前饭后小口,睡前大口,每天1 300 mL为宜。避免劳累,静卧静养,22点准时睡觉,睡眠时间7~8 h为宜。避免运动,尽量卧床。患者遵守的“一则八法”。其中“一则”是指辨证求因,审因治人,标本同治,治病求本。“八法”是指内外同治法、饮食运动法、养生静卧法、标本兼顾法、反省醒悟法、养神心理法、心得日记法、依从教育法。在常规治疗基础上,南征教授以解毒通络益肾导邪法拟方消渴肾安汤[7],药物组成如下:大黄、土茯苓、黄芪、黄精、覆盆子、金荞麦、紫荆皮、木蝴蝶、穿山甲、血竭、丹参、槟榔、草果、厚朴。水煎取汁360 mL,120 mL/次,3次/d,饭后20 min温服。紫河车粉,3 g/次,3次/d,温开水冲服。睡前保留灌肠,药物如下:土茯苓、黄芪、牡蛎、大黄、厚朴、枳实、制附子、金银花,水煎取汁200 mL,100 mL/次,2 d 1剂。
2.3 对照组 对照组患者低脂低蛋白饮食,在常规治疗基础上口服海坤肾喜胶囊,3粒/次,3次/d。黄葵胶囊5粒/次,3次/d,饭后20 min口服。
2.4 疗程 每个疗程为4周,连续治疗2个疗程后进行数据统计分析。
2.5 观察指标 2组患者分别于治疗前后检测患者空腹血糖(FPG)、糖化血红蛋白(HbA1c)、血尿酸(UA)、血肌酐(SCr)、24 h尿蛋白定量。计算患者中医症状积分,主要症状包括口渴多饮、腰膝酸软、气短懒言、倦怠乏力、畏寒怕冷、颜面四肢浮肿,根据无、轻、中、重度分别计 0、1、2、3分。在此基础上计算各指标治疗前后升降率,升降率=(治疗前该指标数值-治疗后该指标数值)/治疗前该指标数值×100%。
2.6 疗效判定标准 根据《中药新药临床研究指导原则( 试行)》制定。显效:临床主要症状及体征积分减少率≥50%,尿蛋白定量减少率≥50%,或达到正常标准;有效:临床主要症状及体征积分减少率30%~49%,尿蛋白定量减少率30%~49%;无效:未达到上述有效标准。
2.7 统计学方法 采用SPSS 17.0统计软件进行数据分析,计量资料采用t检验,计数资料采用χ2检验,等级资料采用秩和检验。
3 结果与分析
3.1 2组患者临床疗效比较 治疗组显效15例,有效25例,无效11例,总有效率78.43%;对照组显效6例,有效11例,无效13例,总有效率56.67%,2组患者临床疗效总有效率比较。治疗组优于对照组(P<0.01)。见表1。
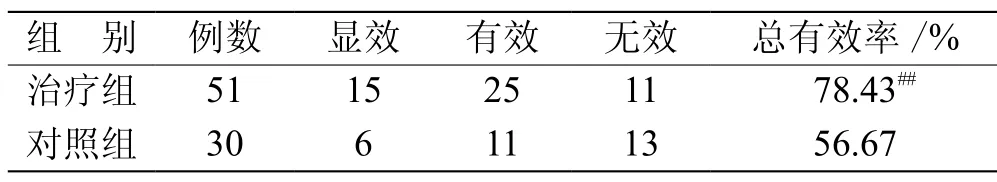
表1 2组患者临床疗效对照 例
3.2 2组患者治疗前后中医症状积分比较 组内比较,2组患者中医症状积分均较本组治疗前显著降低(P<0.05);组间比较,治疗组中医症状积分较对照组显著降低(P<0.01),见表2。

表2 2组患者临床症状改善情况对照表
3.3 2组患者治疗前后实验室检查指标比较 2组患者治疗后FPG 、HbA1c、 UA、SCr、24 h尿蛋白定量均较治疗前显著改善(P<0.05),见表3。
4 病案举例
赵某,女,69岁,于2017年3月7日入住长春中医药大学附属传统诊疗医院。糖尿病病史17年。症见:口干,口渴,乏力,汗出,怕冷,腰痛,双目干涩,视物不清,畏光,夜尿频,舌质隐青,苔白腻,边齿痕,脉沉细无力。入院后查血压:170/100 mmHg(1 mmHg =0.133 kPa),尿常规示:尿蛋白+++,尿隐血±。血生化示:空腹血糖8.2 mmol/L,肌酐189 μmol/L,尿素8.8 mmol/L,尿酸442 μmol/L。中医诊断:消渴肾衰(脾肾阳虚兼瘀毒证)。西医诊断:2型糖尿病;糖尿病肾病;慢性肾脏病4期。治疗方法:嘱患者严格遵守“一则八法”,按照南征教授名老中医工作室的蛋白尿饮食表控制饮食,避免劳累,静卧静养。方药:1)大黄10 g,土茯苓60 g,黄芪50 g,黄精50 g,金荞麦10 g,紫荆皮10 g,穿山甲8 g(先煎),血竭3 g(冲服),丹参10 g,槟榔10 g,厚朴10 g,土鳖虫5 g,郁金5 g,白茅根50 g,络石藤10 g,蝉蜕10 g,僵蚕10 g,陈皮10 g,益母草10 g。水煎取汁,取120 mL,3次/d,饭后20 min温服。2)大黄10 g(后下),厚朴10 g,枳实10 g,牡蛎50 g(先煎),黄芪50 g,炙附子5 g(先煎),金银花20 g,土茯苓100 g。水煎取汁200 mL,1剂/2 d,1次/d,100 mL/次,睡前外用保留灌肠。3)紫河车粉 3 g/次,3次/d,饭后温开水冲服。3月21日会诊:尿常规示尿蛋白++,尿隐血0。血生化示空腹血糖7.4 mmol/L,肌酐174 μmol/L,尿素7.4 mmol/L,尿酸412 μmol/L。口干多饮减轻,汗出明显,夜尿频,舌质暗,苔薄白,脉沉细。上方浮小麦10 g,麻黄根10 g,诃子10 g,金樱子10 g,苍术10 g。余照服。4月7日诊:尿常规示尿蛋白++,尿隐血0。血生化示空腹血糖6.9 mmol/L,肌酐149 μmol/L,尿素7.1 mmol/L,尿酸404 μmol/L。口干多饮减轻,汗出不明显,夜尿频,舌质红,苔薄白,脉弦细无力。上方去浮小麦10 g,麻黄根10 g。余照服。4月21日出院后门诊复诊:尿常规示尿蛋白+,血生化显示空腹血糖6.1 mmol/L,肌酐137 μmol/L,尿素7.1 mmol/L,尿酸410 μmol/L。口干多饮减轻,汗出不明显,夜尿频症状明显减轻,近日睡眠欠佳。舌质红,苔薄白,脉沉细。上方去诃子10 g,金樱子10 g,苍术10 g,加酸枣仁15 g,柏子仁15 g,夜交藤30 g。余照服。5月7日门诊复诊:尿常规示尿蛋白±,血生化示空腹血糖5.1 mmol/L,肌酐 128 μmol/L,尿素 6.8 mmol/L,尿酸 398 μmol/L。患者自诉症状明显减轻,续上方服用9剂。余3剂为面,加紫河车300 g,混合炒香,密闭封存,3 g/次,3次/d。嘱患者每周复查尿常规,有变化随诊。每月定期复诊。

表3 2组患者实验室检查指标改善情况 例
5 讨论
糖尿病肾衰在西医治疗上以保护微小血管、控制血糖、平稳降压为主要的治疗手段[8],以肾素-血管紧张素抑制药如依那普利、氯沙坦钾、缬沙坦等研究较多[9],但临床疗效上尚不满意。导师南征教授在中医经典理论的指导下,依据《灵枢·师传》等中医经典理论,结合多年对消渴肾衰的潜心研究,创新性提出了治疗消渴肾衰等中医疑难重症的综合诊疗管控有效机制“一则八法”,让患者真正做到自己管理自己,让每个患者建立起自我管理表,从多方面来监测自己的生活,让患者以心得日记的方式做好记录,来反省醒悟生活中的不良习惯,真正提高消渴肾衰患者的生活质量,使患者终生受益。南征教授认为,消渴病位在散膏,消渴日久不愈,升降出入失调,水精输布受阻,脂膏布散失常,三焦气化不利,损伤散膏,散膏受损后产生的痰浊、湿热、瘀滞等病理产物在体内日久可互结为毒邪。毒邪盘踞膜原[10],从气街处而入,亦可经咽喉损伤肾络,肾之体用皆损而成消渴肾病。毒邪贯穿消渴肾衰的始终[11],“毒”虽然属于邪的范畴,但其不仅仅指一种单一的、具体的致病因素,更重要的是它代表着一种非常邪所为的病势胶着、顽固不愈的病因病理概念[12]。故南征教授治疗消渴肾衰用解毒通络益肾导邪法,并创立了消渴肾安汤[13]。方中以大黄、土茯苓为君药,重在排毒解毒,除湿通络,以黄芪、黄精为臣药,2药合用共同助君益气养阴、滋补肝肾、安和脏腑[14]。金荞麦治咽喉,保护肾之根本[15],紫荆皮、穿山甲、血竭、土鳖虫、郁金、益母草清热解毒通络、活血化瘀。厚朴、草果、槟榔为达原饮之主药,3药合用直达膜原,使毒邪速离患病之巢穴为佐使药。辨证加减:口渴多饮者加葛根、石斛;畏寒怕冷者加小茴香、肉桂;手脚麻木者加桃仁、红花;腰膝酸软者加杜仲、桑寄生。辨症加减:有尿潜血者加侧柏叶炭、血余炭、蒲黄炭、艾叶炭、生地炭;蛋白尿加络石藤、陈皮、益母草、僵蚕、蝉蜕,血尿酸升高者加猫抓草、山慈菇、土鳖虫。全方药物合用,补而不滞,标本兼顾,相辅相成,共奏助阳益肾,解毒通络,解肾毒,使毒浊祛,肾安毒解,膜原透达[16]。治疗过程中做到辨证求因,审因论治,随证加减。研究结果表明,消渴肾安汤具有解毒通络、益肾导邪的功效,对改善消渴肾衰的临床症状,降低空腹血糖、糖化血红蛋白与血肌酐,消除蛋白尿有着重要意义。
[1] 南征,朴春丽. 消渴肾病诊治新论[J]. 环球中医药, 2012,8(5):598-600.
[2] 吕萌,胡高云,涂志军,等. 糖尿病肾病的发病机制及抗糖尿病肾病化合物的研究发展[J]. 中国新药杂志, 2014,23(10):1139-1145.
[3] 米佳,朴春丽.南征教授基于“络病”理论治疗消渴肾病的经验[J].国医论坛, 2016, 5(31):24-26.
[4] 中华人民共和国卫生部.中药新药治疗糖尿病临床研究指导原则[S].北京:人民卫生出版社, 1987.
[5] 中华中医药学会.慢性肾衰竭诊疗指南[J].中国中医药现代远程教育, 2011, 9(9):132-133.
[6] Mogensen CE.Manage ment of early nephropathy in diabeticpatienls[J]. Annu Rev Med, 1995(46):79.
[7] 祝志岳,南征.南征教授从邪伏膜原理论论治消渴肾病[J].实用中西医结合临床, 2016, 16(8):56-57.
[8] 张国艳,张浩,牛效清,等.前列地尔联合贝那普利治疗糖尿病肾病蛋白尿的疗效[J].当代医学, 2012, 18(4):145-146.[9] 马丽芬,刘彦君,苏振丽,等.高压氧联合厄贝沙坦预防2型糖尿病患者微血管病变的临床效果[J].中国医学前沿杂志, 2015, 7(9):29-32.
[10] 孙胜君,南征.消渴膜原论[J].长春中医药大学学报,2013, 29(2):227-228.
[11] 于敏,史耀勋,田谧,等. 南征教授从毒损肾络立论治疗糖尿病肾病经验[J]. 中国中医急症, 2009, 18(1):74.
[12] 南征.毒损肾络所致消渴肾病机理浅说[J].吉林中医药,2007, 27(1):227-228.
[13] 南红梅,周凤新,韩香莲.南征教授治疗消渴肾病新路径[J].长春中医药大学学报, 2012, 28(1):291-292.
[14] 刘小伟,殷国海,南征.益杞精消肾安汤治疗消渴肾病(糖尿病肾病)临床疗效[J].现代医药卫生, 2016,32(10):1443-1445.
[15] 刘艳华,任喜杰,王建,等.任继学应用喉肾相关理论治慢性肾风经验[J].中医杂志, 2015, 56(4):283-285.
[16] 南一,南征,姜良铎.益肾通络解毒汤治疗消渴肾病气阴两虚兼瘀毒型的临床研究[J].辽宁中医杂志, 2008,35(1):75.

