腹腔镜结合肛门外离断术治疗先天性巨结肠的疗效分析1
曹 闯,吴 江,麦天赋,杨 文
(广东医科大学附属医院,广东 湛江,524000)
先天性巨结肠作为临床较常见的消化道畸形病变,又名肠无神经节细胞症,通常情况下,对于常见的先天性巨结肠需采用经肛门手术治疗,而对于长段型的先天性巨结肠则需要借助腹腔镜手术完成[1]。目前工作中针对腹腔镜辅助巨结肠拖出术存在多种术式,包括Duhamel、Soave等,但仍无标准且公认的手术类型,尤其需行结肠次全切除术的巨结肠患儿,仍需进一步研究[2]。大量资料显示,腹腔镜辅助Soave术相较其他手术具有诸多优势,一方面能降低盆腔脏器损伤率,另一方面能更加广泛的切除结肠,并有效促进排便功能恢复正常甚至更好的改善健康状态。我院为60例先天性巨结肠患儿行腹腔镜联合肛门外离断术,现将结果报道如下。
1 资料与方法
1.1 临床资料 回顾分析2014年5月至2017年5月我院收治的60例先天性巨结肠患儿的临床资料,临床表现出不同程度的腹痛腹胀、胆汁性呕吐、发热等,通过钡餐灌肠、直肠肛管测压及术中浆肌层活检结果确诊,其中男37例,女23例,患儿3个月~6岁,平均(3.12±0.45)岁,移行区位于降结肠近端19例,横结肠18例,结肠脾曲15例,升结肠8例。患儿家属均签署知情权同意书,试验经医学伦理会审核批准。
1.2 手术方法 患儿均于术前每日进行1次洗肠,如明显腹胀每天洗肠两次。为患儿摆放体位。
1.2.1 腹腔镜操作(图1) 采用四孔法建立CO2气腹,首先直视下于脐部穿刺5 mm Trocar,再分别于右下腹、左中腹部位穿刺5 mm Trocar,作为操作孔;右上腹穿刺1枚3 mm牵引钳[3]。建立CO2气腹,压力维持在8~12 mmHg,全面探查腹腔,明确病变大小及位置后,依次游离横结肠、降结肠、升结肠等,再游离直肠、乙状结肠。离断结肠中动脉,保留升结肠动脉分支,用Deloyers法将升结肠逆时针向下拖拽,切除阑尾,同时保留12~15 cm的升结肠,操作期间避免损伤双侧输尿管及十二指肠[4]。
1.2.2 经肛操作(图2) 采用改良Soave法,于肛门周围环绕缝合作为牵引,从而将肛管充分暴露出来,于直肠后壁位置选择齿状线上方1 cm处、前壁齿状线上方3 cm处,将直肠黏膜、肛门括约肌切开后,将前壁向盆腔方向分离,于腹膜反折处切开肌鞘。从侧壁、后壁方向斜着进入后切除肌鞘。再次建立气腹,在腹腔镜帮助下将游离后的结肠、直肠拖出体外,切除已发生病变的肠段,行病理检查。对于存在神经节细胞的患者,将结肠与直肠黏膜吻合后,保留好肛管。检查肠管,判断是否出现扭曲,观察无出血后解除气腹,退出手术器械,常规缝合切口。
手术结束后,常规放置腹腔镜引流管,术后予以3~5 d的抗生素处理,术后第3天口服肠内营养制剂,术后2周直肠复查,连续观察1年以上[5]。
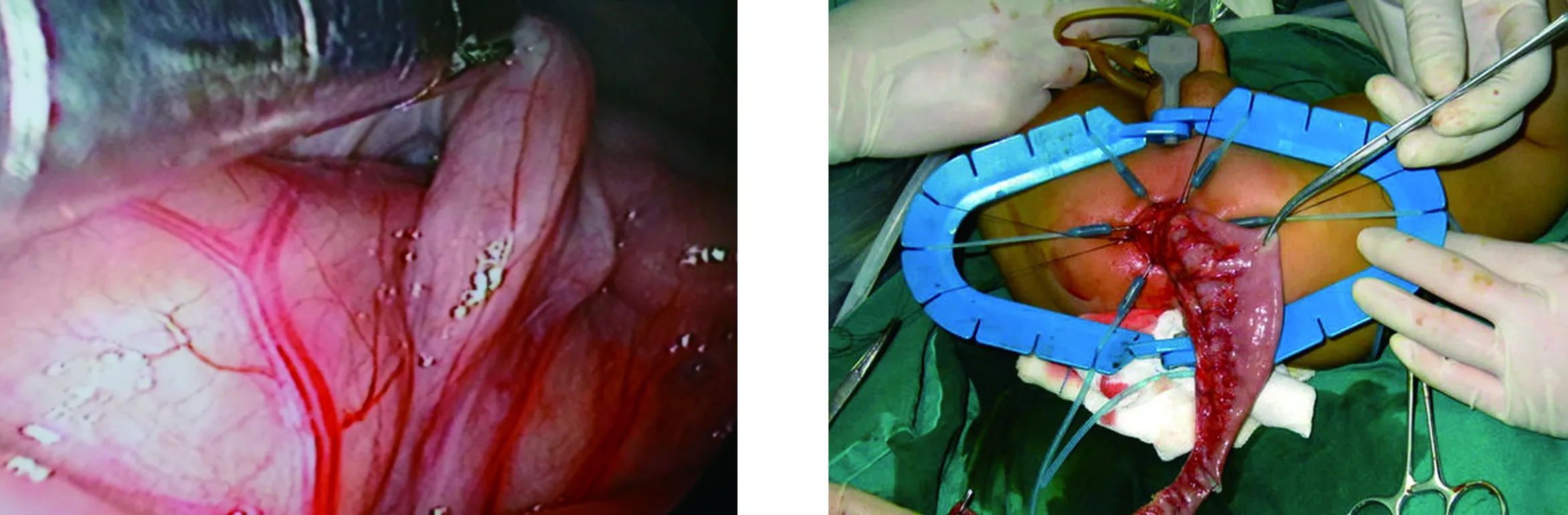
图1 腔镜下操作 图2 经肛部分的操作
2 结 果
60例均顺利完成手术,手术时间220~270 min,平均(235.36±40.25)min;出血量70~90 ml,平均(79.36±6.25) ml;肠蠕动恢复时间18~35 h,平均(28.69±5.24) h;恢复正常排便时间2~5个月,平均(3.69±0.12)个月,均未发生结肠缺血坏死、腹盆腔大出血、直肠肌鞘感染等严重并发症,术后3个月内发生2例(3.33%)切口感染,3例(5.00%)粘连性肠梗阻、2例(3.33%)直肠黏膜脱垂,1例(1.67%)小肠结肠炎;术后3~12个月发生2例污粪,2例小肠结肠炎。患者经药物、扩肛治疗、抗炎输液等均明显好转,逐渐恢复正常的排便频率,每日1~3次,平均排便频率(2.36±0.05)次。
3 讨 论
以往临床采用腹腔镜辅助Soave术治疗先天性巨结肠取得了一定疗效,但此术式的一个较大问题是由无神经节细胞管组成了一个更大的腔隙,这就增加了术后便秘及粪便嵌塞的发生率[6]。研究指出,以往临床施行的经典腹腔镜手术采取直肠远端封闭的方法,在右侧腹部下方穿刺12 mm Trocar,同时借助此Trocar利用内镜切缝器完成直肠的切断与闭合,以达到较好的治疗目的,但在不断的研究中我们发现,由于患儿年龄较低,盆腔容积较小,切缝器械较大,转弯操作较困难,导致了此种手术无法得到广泛应用,仍需不断改进[7-8]。研究指出,对于先天性巨结肠患儿,术后能否保证良好的排便功能至关重要,通过保留较短的直肠储袋可解决此类问题,同时还能在一定程度上降低术后便秘、粪石等相关并发症的发生率[9]。较经典的腹腔镜辅助Soave术,通过右下腹Trocar完成对直肠的切断与闭合,但由于患儿生理结构较特殊,尚未发育完全,切缝器的体积较大,操作时无法获得合适长度的直肠储袋,导致此术式无法得到推广[10]。
基于此,我院开展了腹腔镜联合肛门外离断术治疗先天性巨结肠,通过有效游离直肠后间隙,并在腹腔镜监视下将结肠由肛门部位拖拽出体外,患儿耐受性较好,其临床优势表现为可对直肠、结肠系膜完成更加简单的松解,同时对神经节细胞段予以有效判断[11]。相较以往临床采用的方法,有效减少了术后结肠炎、便秘、污粪等疾病的发生,同时一定程度上避免了对脏器造成损伤,促进预后。此操作较简单容易,手术时间也较短,极大程度上减少了对血管、神经及输尿管造成的损伤,通常情况下,患儿接受手术治疗3个月内即可开始恢复正常的排便频率[12]。此外,此手术更好地保留了前壁部分无神经节的细胞管,有效建立起无神经节的细胞,保证并增加了肠道对水分的吸收与利用,在维持临床疗效的同时,更在一定程度上降低了严重并发症发生率,安全性得到保障[13]。需要注意的是,3个月内的患儿需予以足够重视,其吻合口直径较小,需要常规扩肛,以更好地避免术后吻合口狭窄。
本研究治疗效果较好,患儿均顺利完成手术。手术时间平均(235.36±40.25) min,出血量平均(79.36±6.25) ml,肠蠕动恢复时间平均(28.69±5.24) h,恢复正常排便时间平均(3.69±0.12)个月,患儿均未发生结肠缺血坏死、腹盆腔大出血、直肠肌鞘感染等严重并发症,手术顺利。结果提示,腹腔镜联合肛门外离断术治疗先天性巨结肠具有更高的应用价值,但值得注意的是,术者需掌握高超的腔镜吻合技术,手术时间较长,经验不丰富的术者完成手术具有一定难度。
综上所述,腹腔镜联合肛门外离断术治疗先天性巨结肠安全、有效,操作简便,并发症发生率低。由于本研究样本量有限,未能进行长期随访,在收集数据方面可能存在一定缺陷,下一步将深入研究以获得更精确的结论。
[1] Langer JC.Laparoscopic and transanal pull-through for Hirschsprung disease[J].Semin Pediatr Surg,2012,21(4):283-290.
[2] 张茜,汤绍涛,阳历,等.腹腔镜结合肛门外离断技术Duhamel手术治疗先天性巨结肠症的疗效观察[J].实用医院临床杂志,2016,13(4):31-32.
[3] Scholfield DW,Ram AD.Laparoscopic Duhamel Procedure for Hirschsprung's Disease:Systematic Review and Meta-analysis[J].J Laparoendosc Adv Surg Tech A,2016,26(1):53-61.
[4] 余奕,冯杰雄,卞红强,等.经脐单部位腹腔镜与传统开腹手术治疗巨结肠及同源病的临床疗效比较[J].临床外科杂志,2015,23(11):821-822.
[5] Lamas-Pinheiro R,Henriques-Coelho T,Carvalho JL,et al.Duhamel pull-through assisted by transrectal port:a hybrid natural orifice transluminal endoscopic surgery approach[J].J Pediatr Surg,2012,47(10):1962-1965.
[6] 石群峰,李新宁.腹腔镜辅助Soave根治术治疗小儿先天性巨结肠的手术并发症及防治措施[J].腹腔镜外科杂志,2013,18(3):23-24.
[7] Urushihara N,Fukumoto K,Fukuzawa H,et al.Outcome of laparoscopic modified Duhamel procedure with Z-shaped anastomosis for Hirschsprung's disease[J].Surg Endosc,2012,26(5):1325-1331.
[8] 朱天琦,魏明发,冯杰雄,等.腹腔镜和开腹结肠切除手术治疗先天性巨结肠临床观察[J].临床外科杂志,2012,20(2):102-104.
[9] 阳历,李帅,汤绍涛,等.改良腹腔镜辅助Duhamel结肠次全切除术治疗长段型先天性巨结肠症[J].中国微创外科杂志,2015,15(2):132-133.
[10] Nah SA,de Coppi P,Kiely EM,et al.Duhamel pull-through for Hirschsprung disease:a comparison of open and laparoscopic techniques[J].J Pediatr Surg,2012,47(2):308-312.
[11] 汤绍涛.先天性巨结肠症微创治疗的新趋势[J].中国微创外科杂志,2012,12(2):101-103.
[12] Tang ST,Wang GB,Cao GQ,et al.10 years of experience with laparoscopic-assisted endorectal Soave pull-through procedure for Hirschsprung's disease in China[J].J Laparoendosc Adv Surg Tech A,2012,22(3):280-284.
[13] Nah SA,de Coppi P,Kiely EM,et al.Duhamel pull-through for Hirschsprung disease:a comparison of open and laparoscopic techniques[J].J Pediatr Surg,2012,47(2):308-312.

