中心性渗出性脉络膜视网膜病变的长期随访研究
中心性渗出性脉络膜视网膜病变(central exudative chorioretinopathy,CEC)是以眼底黄斑区孤立的、灰白色圆形或类圆形的脉络膜新生血管( CNV),常伴有月芽状或环状出血为特征。因发生于黄斑区,CEC可导致明显的中心视力下降,出现中心暗点及视物变形。有些患者更因为 CNV反复发作,最终引起严重视力下降。CEC病因尚不明确[1],最理想的针对病因的治疗难以实现。目前,经瞳孔温热疗法、光动力疗法、抗新生血管内皮生长因子治疗等一系列治疗方法不断呈现,因此有必要收集CEC长期的随访资料进行分析,了解其预后和影响因素,这将更有利于疗效评价和方法的选择。
资料与方法
一、对象
1.一般资料:收集我院2002~2012年随访5年以上的CEC患者36例 (37只眼),其中男性10例(10只眼),女性26例(27只眼),发病年龄15~49岁,平均(32.5±9.2)岁,随访时间5~15年,平均9.1年。初诊视力0.08~0.8,平均0.37±0.16。视力判断效果:最佳矫正视力提高≥2行为提高,变化在1行以内为视力稳定,下降≥2行为下降。
2.CEC诊断标准[2]:(1)健康青壮年,常单眼发病;(2)主诉有不同程度的突然视力下降、中心暗点或伴视物变形、眼前黑影;(3)眼前节无炎症反应,玻璃体清亮。(4)眼底表现为黄斑中心凹或其附近、孤立的约1/4~2/3个视盘直径 (PD)大小、黄白色或灰黄色病灶,病灶周围见月牙形或环形出血,伴有水肿;(5)荧光素眼底血管造影(FFA)检查见造影早期渗出性病灶处呈低荧光,出血处始终遮蔽荧光,但渗出与出血较轻处可显示CNV,呈典型的花瓣状或车轮状高荧光,随造影时间的延长,可见荧光素渗漏,呈现片状高荧光,其大小及范围多与灰白色浸润灶相当。
3.病例纳入标准:(1)符合CEC诊断,并除外年龄相关性黄斑变性、血管样条纹、高度近视及其它可形成CNV的病变。(2)发病到初诊时间在3个月之内;(3)就诊时根据CEC病程分期属活动期;(4)就诊前未接受激光光凝、光动力疗法(photodynamic therapy,PDT)、经瞳孔温热疗法(transpupillary ther-motherapy,TTT)或激素等治疗者。
4.病例排除标准:(1)对荧光素钠过敏或全身其他系统性病变不能耐受FFA检查;(2)随访过程合并严重角膜病、白内障、青光眼、玻璃体视网膜疾病、眼外伤及接受眼科手术者;(3)患者各种原因,依从性差,不能按时完成随访者。
二、检查方法
每位患者进行视力、裂隙灯检查、屈光检查、彩色眼底照相、FFA和 (或)吲哚青绿血管造影(ICGA)、相干光断层扫描 (OCT)等检查。并记录初诊视力、末次视力、屈光度、黄斑CNV类型和位置、治疗方式、治愈时间、随访结束时末次OCT检查IS/OS完整性。
三、统计学方法
结 果
一、视力预后
末次视力提高者27只眼(73.0%), 稳定者9只眼(24.3%),下降者1只眼(2.7%)。初诊视力≤0.3者共14只眼, 末次视力0.42±0.14;初诊视力>0.3者共23只眼, 末次视力0.75±0.27,以初诊视力分组比较,两组之间差异有统计学意义(P=0.000<0.05)。CNV位置位于中心凹下者共15只眼,末次视力0.44±0.21;CNV位置位于中心凹旁者共22只眼,末次视力0.75±0.25,以CNV位置分组比较,两组之间差异有统计学意义(P=0.000<0.05)。采用PDT治疗者共15只眼,末次视力0.60±0.25;采用TTT治疗者共22只眼,末次视力0.64±0.30,以治疗方式分组,两组之间差异无统计学意义(P=0.937>0.05)。OCT提示黄斑IS/OS完整者共25只眼,末次视力0.74±0.25,黄斑IS/OS不完整者共12只眼,末次视力0.38±0.14,以IS/OS 完整性分组比较,两组之间差异有统计学意义(P=0.000<0.05)。治愈时间≤3个月者共22只眼,末次视力0.75±0.26,治愈时间>3个月者共15只眼,末次视力0.43±0.18,以治愈时间分组,两组差异有统计学意义(P=0.000<0.05)。结果表明,患者长期视力预后与初诊视力、 CNV位置、OCT表现IS/OS完整性、治愈时间有关,与治疗方法无关。见表1。
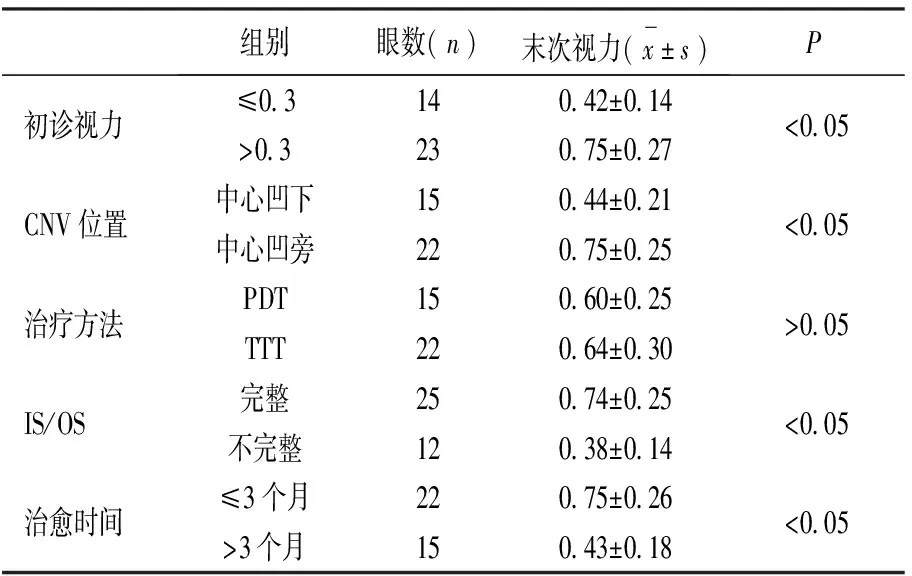
表1 中心性渗出性脉络膜视网膜病变患者不同影响因素与最终视力的关系
二、并发症
随访中1例患者32个月后另一眼发生CEC。2例患者行TTT治疗,分别于10年及8年后再次发生CNV,行OCT检查可见局灶性脉络膜凹陷,其中1例10年前有OCT检查显示已经有脉络膜凹陷存在。1例合并特发性视神经炎。
讨 论
CEC是中青年常见的黄斑区CNV性疾病之一。因多数病变范围比较局限、出血少,且多数病变位于中心凹旁,所以最终视力相对较好,但也有些患者因黄斑中心凹机化纤维瘢痕的形成,可造成黄斑部视网膜不可逆损伤,中心视力永久性损害。因此,有必要对CEC的长期随访资料进行整理分析,了解其预后和影响因素,以利于疗效评价,指导治疗方法的选择。
CEC患者的最终视力预后可能影响因素包括:初诊视力、CNV位置、治疗方法及OCT形态等,但均缺发长期的随访结果,平均随访时间在3年以下[3,4]。我们通过5~15年,平均9.1年的长期随访,结果表明CEC患者的终末视力与初诊视力、CNV位置、治愈时间、IS/OS完整性有关,初诊视力越好、CNV位于中心凹旁、治愈时间越短、IS/OS完整的患者视力预后较好,统计学分析差异有统计学意义(P<0.05)。其中治疗干预缩短治愈时间是改善其视力预后的可控性因素。临床上,我们应该采取积极的方法,尽快促使出血、水肿吸收,CNV闭塞。
OCT可以客观、精确地显示CNV的位置、大小、范围及视网膜水肿的变化程度,对CEC的疗效评价有着重要价值[4]。特别是OCT检查中光感受器层形态变化,IS/OS的完整性可作为判断黄斑部疾病视功能的重要指标[5]。本研究也显示CEC患者OCT检查IS/OS完整性与最终视力关系密切。临床上可以通过OCT检查IS/OS的完整性来判断预后及评估疗效;同时在治疗方案选择及TTT、PDT等治疗过程及参数选择上应特别注意保护外层视网膜结构的完整,减少对光感受器的破坏。
对于CEC的治疗日新月异,从传统的视网膜激光治疗,到经瞳孔温热疗法、光动力疗法、以及玻璃体腔注射雷珠单抗等抗新生血管内皮生长因子。TTT是应用810nm的半导体红外激光照射病灶,可能促使血管内微血栓形成,或促使细胞凋亡,或者是由于温度抑制了血管生长因子的作用[6],导致CNV闭塞。但治疗参数难以控制,过量可能导致视网膜脉络膜萎缩,严重的视力下降或中心暗点。PDT和抗VEGF玻璃体腔注射治疗为临床上治疗CEC提供良好的治疗手段,但因昂贵的治疗费用,难以在国内全面推广。在本研究随访的37只眼CEC患者,采用PDT治疗者共15只眼,采用TTT治疗者共22只眼,末次视力两组差异无统计学意义(P=0.937>0.05)。可能的原因:(1)我们在CEC的TTT治疗时采用低能量照射,减少TTT对正常组织的损伤;(2)由于是回顾性研究,选择的患者可能偏差。但是,从本组长期随访研究可见,只要病例适应证选择合适,治疗参数控制得当,TTT治疗CEC仍然有较好的安全性和有效性,特别符合我国的国情。
近年来,随着OCT的广泛应用局灶性脉络膜凹陷( focal choroidal excavation,FCE)逐渐被人们认识,其临床特点包括双眼发病、具有中度近视、女性发病较多、凹陷处的结构分为帖附型与非帖附型、可有一个或多个凹陷、病变多保持稳定等[7]。临床报道[7-9]可合并多种疾病:黄斑前膜、中心性浆液性脉络膜视网膜病变、年龄相关性黄斑变性、黄斑CNV、卵黄样黄斑营养不良等。国内姚雪等[510]报道一组22只眼FCE患者中,仅见单个脉络膜凹陷病灶10只眼;伴特发性黄斑脉络膜新生血管、点状内层脉络膜炎各4只眼;伴息肉样脉络膜血管病变、黄斑前膜、中心性浆液性脉络膜视网膜病变各1只眼。本研究2例患者诊断为CEC行TTT治疗,分别于10年及8年后再次发生CNV,行OCT检查可见局灶性脉络膜凹陷,1例10年前OCT检查显示已经有脉络膜凹陷存在。结果显示局限性脉络膜凹陷可与脉络膜新生血管同时存在。但是,局限性脉络膜凹陷是否可以作为独立的疾病,而因其引起的CNV,不再归入特发性CNV,即国内学者所命名的CEC范畴;抑或FCE是CEC的一个阶段尚不能明确。有待更大样本量的随访研究来分析探讨。
本研究中1例左眼CEC患者经TTT治疗后已治愈,5年后发生左眼特发性视神经炎,左眼黄斑陈旧性CEC未见复发,视神经炎经激素治疗痊愈。从中得到的启示是在诊断疾病时一定要抓住疾病本身的典型症状和特征,而不能拘泥于“一元论”的原则。同时,我们是否考虑CEC和特发性视神经炎两类病因不明的特发性眼病是否存在潜在的相同的病因,亦值得我们更多的探究。
[1] 石慧,宋鄂,曹绪胜,等.中心性渗出性脉络膜视网膜病变的病因分析.中华眼底病杂志,2009,25:26-29.
[2] 黄叔仁.脉络膜视网膜炎症.见:黄叔仁,张晓峰.眼底病诊断与治疗.北京:人民卫生出版社,2003:109-137.
[3] 张美霞,严密,唐健,等.光动力疗法治疗中心性渗出性脉络膜视网膜病变疗效观察.中华眼底病杂志,2007,23:17-20.
[4] 葛建杰,王沫学,高夕宁,等.光学相干断层扫描在光动力疗法治疗中心性渗出性脉络膜视网膜的应用.中国实用眼科杂志,2011,29:68-70.
[5] 施晨蕾,王亚冬.湿性年龄相关性黄斑变性患者光感受器细胞层变化与视力的相关性研究.眼科新进展,2013,33:1039-1042.
[6] 罗陈川,苏淑娟. 经瞳孔温热疗法治疗中心性渗出性脉络膜视网膜炎的疗效观察. 临床眼科杂志,2009,17:125-127.
[7] Margolis R, Mukkamala SK, Jampol LM, et al. The expanded spectrum of focal choroidal excavation. Acta Ophthalmol,2011,129:1320-1325.
[8] Lim FP, Loh BK, Cheung CM, et al. Evaluation of focal choroidal excavation in the macular using sweptsourceoptical coherence tomography. Eye,2014,28:1088-1094.
[9] Parodi MB, Zucchiatti I, Fasce F, et al. Bilateral choroidal excavation in best vitelliform macular dystrophy. Ophthalmic Surg,2014,45:8-10.
[10] 姚雪,魏花,余宝花,等.黄斑脉络膜凹陷的临床特征.中华眼底病杂志,2014,30:480-483.

