大脑中动脉重度狭窄侧枝循环对脑梗死发病机制及NIHSS评分的影响*
闫 俊,常 嵘,李伟旺,辛伽伦,刘之荣△
1.空军军医大学第一附属医院(西京医院)神经内科( 西安 710032),2.西安电力中心医院脑病科(西安 710038)
·临床研究·
大脑中动脉重度狭窄侧枝循环对脑梗死发病机制及NIHSS评分的影响*
闫 俊1,常 嵘2,李伟旺1,辛伽伦1,刘之荣1△
1.空军军医大学第一附属医院(西京医院)神经内科( 西安 710032),2.西安电力中心医院脑病科(西安 710038)
目的:研究大脑中动脉粥样硬化性狭窄(狭窄率≥70%或闭塞)导致的急性脑梗死患者,责任血管范围内侧枝循环与脑梗死发病机制及NIHSS评分的关系。方法:连续性收集经脑血管数字减影血管造影(DSA)证实单侧大脑中动脉重度狭窄(或闭塞)患者123例,分为侧枝循环开放组与未开放组,头颅磁共振+弥散(MRI+DWI)分析梗死灶特点,记录入院NHISS评分与治疗7 d后NIHSS评分,分析侧枝循环对脑梗发病机制分型及NIHSS评分的影响。结果:①大脑中动脉重度狭窄(或闭塞)导致的急性缺血性卒中的病理机制分型中,侧枝循环开放组病理机制中动脉-动脉栓塞机制最常见(17例,40.5%),其次为载体动脉阻塞穿支动脉(13例,31.0%),低灌注/栓子清除下降(7例,16.7%)及混合机制(5例,11.9%)所占比例较少;侧枝循环未开放组低灌注/栓子清除下降所占比例最大(32例,39.5%),其次为载体动脉阻塞穿支动脉(20例,24.7%),动脉-动脉栓塞(17例,21.0%)及混合机制(12例,14.8%)。②侧枝循环开放组经药物治疗前后NIHSS评分均较无侧枝代偿组分值低,神经功能好转率高。结论:大脑中动脉粥样硬化重度狭窄(或闭塞)导致的急性脑梗死,侧枝循环可影响急性缺血性卒中病理机制分型及NIHSS评分。
颈内动脉系统粥样硬化性狭窄是脑梗死的常见原因之一,国人中发生在大脑中动脉狭窄频率最高,而建立有效的侧枝循环是临床表现和评估预后的重要因素[1]。临床上常应用美国国立卫生研究院卒中量表(NIHSS评分)[2]评估神经功能损害程度。本研究分析了3年来我科连续性收治的经脑血管数字减影血管造影(DSA)诊断为大脑中动脉重度狭窄(或闭塞)患者,分析侧枝循环是否开放对急性脑梗死发病机制的影响,从病理机制上为分析缺血性卒中类型及预测药物治疗短期预后提供较为可靠的依据。
对象和方法
1 研究对象 连续性收集整理第四军医大学附属西京医院神经内科2013年6月至2016年6月收治的急性缺血性脑卒中患者,经脑血管DSA诊断为大脑中动脉粥样硬化性重度狭窄(或闭塞)共123例。男性91例,女性32例,入组年龄38~73(59.58±7.26)岁。纳入标准:①符合《中国急性脑缺血性脑卒中诊治指南2014》制定的脑血管病诊断标准[3];②发病时间≤1周;③脑血管DSA明确大脑中动脉狭窄(测量采用NASCET法)≥70%(或闭塞)及侧枝循环情况;④12 h内完善头颅MRI+DWI。排除标准:①不能配合检查者;②住院时间不足7 d;③入院后经溶栓治疗或支架置入者;④脑部肿瘤、出血、外伤、炎症等;⑤心源性卒中;⑥严重的全身系统疾病:如癌症晚期、多脏器功能衰竭、重度感染、外伤等。
2 研究方法 ①收集经脑血管DSA确诊为大脑中动脉重度狭窄(或闭塞)患者,2位神经内科医师根据影像学结果分析狭窄部位、程度及侧枝循环是否开放,侧枝循环包括Wills环代偿(前、后交通动脉)及其他途径代偿(软脑膜、眼动脉、颈外动脉等),若结果不一致经讨论后统一意见;②收集患者性别、年龄、危险因素及相关实验室检查,危险因素如下:吸烟:每天>10支,5年以上;饮酒:白酒>30 g/d,6个月以上;高血压:确诊高血压后服药控制或入院反复测量收缩压≥140 mmHg和/或舒张压≥90 mmHg;糖尿病:确诊后服药控制或入院后糖耐量试验确诊;短暂性脑缺血发作:参考人民卫生出版社第六版 《神经病学》诊断标准;高同型半胱氨酸血症(同型半胱氨酸≥15.0 μmol/L);③入院后即刻完成NIHSS评分(评分范围:0~42分),尽快完善相关检查及检验,给予内科常规药物(包括抗凝、抗血小板、改善循环、对症治疗等);④结合头颅MRI+DWI影像学结果,依照CISS分型标准中LAA亚型标准分析其具体发病机制;⑤治疗7d后再次评估NIHSS评分,计算神经功能恢复率,恢复率=(入院NIHSS评分-治疗后NIHSS评分)/入院NIHSS。

结 果
1 侧枝循环与病理机制分型 侧枝循环开放组动脉-动脉栓塞机制最常见,其后依次为载体动脉阻塞穿支动脉、低灌注/栓子清除下降、混合机制。侧枝未开放组则低灌注/栓子清除下降最常见,其后依次为动脉-动脉栓塞、载体动脉阻塞穿支动脉、混合机制。两组比较具有统计学意义,见表1。
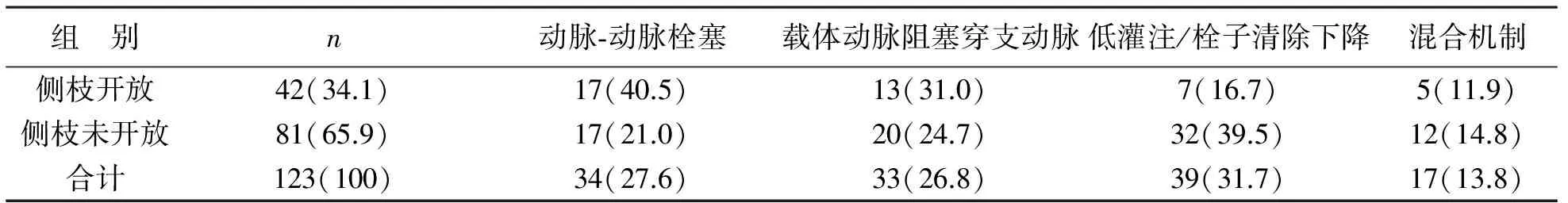
表1 侧枝循环开放组与未开放组病理机制分型特点 [例(%)]
2 侧枝循环与治疗前后NIHSS评分关系 侧枝循环开放组入院时NIHSS评分低于未开放组,提示侧枝存在时神经功能损害程度较轻(P<0.05);经内科治疗7 d后再次评估发现侧枝开放组NIHSS评分仍低于侧枝未开放组(P<0.05),提示治疗后侧枝开放组神经功能恢复情况好;侧枝循环开放组短期神经功能好转率高于未开放组(P=0.01),见表2。
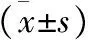
表2 侧枝开放组与未开放组治疗前后NIHSS评分
讨 论
随着我国社会人口结构调整,卒中发病率不断上升,据我国卫生和计划生育统计结果,脑卒中已成为居民第一位死亡及致残原因,其中缺血性卒中占总卒中70%左右[4],年复发率高达17.7%,给家庭及社会带来沉重负担。在我国颅内动脉粥样硬化性狭窄以大脑中动脉发生率最高[5]。当出现颅内外动脉狭窄时,可通过开放侧枝循环代偿缺血部位脑供血,当狭窄程度越重,侧枝循环代偿出现的几率越大。侧枝循环包括原发性侧枝循环(Wills环开放)和继发性侧枝循环(其他代偿方式)[6]。NIHSS评分是评估缺血性卒中临床神经功能的有效工具,可以通过评分了解神经功能损害,预测卒中的结局,可通过入院时评分及治疗后评分评估临床神经损害及恢复情况。早期便有对颈动脉粥样硬化性狭窄导致的脑梗死进行病理机制方面的研究,提出了如下发病机制:①粥样硬化斑块直接阻塞血管;②不稳定斑块破裂脱落形成栓子,导致动脉远端栓塞;③血小板和凝血因子在斑块表面激活形成血栓堵塞血管;④狭窄远端灌注不足导致分水岭区缺血梗死。在本研究中,采用CISS分型标准中LAA亚型的病理机制分型,侧枝循环开放组及未开放组构成比见表1,两组差异具有统计学意义。本研究结果同时提示侧枝循环开放与否可能与载体动脉阻塞穿支动脉病理机制分型无关,推测原因可能是载体动脉上斑块延伸阻塞穿支动脉与侧枝代偿无关,即侧枝血流与载体动脉的斑块形成无关。通过上述病理机制的研究可指导临床治疗,对侧枝循环开放患者,需加强抗凝、抗血小板、稳定斑块等治疗,而对于侧枝循环未开放患者,必须在上述治疗同时加强扩容以便改善脑供血。研究中采用NIHSS评分评估神经功能缺损情况,入院时评分评估发病时神经功能情况,内科治疗7 d后再次评估药物保守治疗效果,经过入院及治疗后评分计算神经功能好转率,明确短期临床神经功能恢复情况,结果显示侧枝循环开放组较未开放组入院时神经功能损害程度轻,并且经短期药物治疗后神经功能好转率高,具有统计学意义,提示侧枝循环开放对减轻临床功能损伤程度及促进功能恢复有积极作用。
综上所述,防治缺血脑卒中的发生、降低神经功能损伤,必须从病因及病理机制方面进行个体化治疗。
[1] Liu XT, Wang W, Wang LJ,etal. Correlation of collateral circulation and prognosis in patients with acute cerebral infarction[J]. Zhonghua Yi Xue Za Zhi, 2011, 91(11): 766-768.
[2] Hinkle JL. Reliability and validity of the National Institutes of Health Stroke Scale for neuroscience nurses[J]. Stroke, 2014, 45(3): e32-e34.
[3] 中华医学会神经病学分会. 中国急性缺血性脑卒中诊治指南2014[J]. 中华神经科杂志, 2015, 48(4): 246-257.
[4] Wang Y, Cui L, Ji X,etal. The China National Stroke Registry for patients with acute cerebrovascular events: design, rationale, and baseline patient characteristics[J]. Int J Stroke, 2011, 6(4): 355-361.
[5] 徐琳琳,朱明勤,王守春,等. 大脑中动脉狭窄的侧支循环及其影响因素[J]. 中风与神经疾病杂志, 2010,27(3): 237-239.
[6] 李常红,朱惠萍,于逢春. 颈内动脉重度狭窄或闭塞患者侧支循环对脑梗死的影响[J]. 神经损伤与功能重建, 2013,8(4): 250-253.
*国家自然科学基金资助项目(81471197)
陕西省科技厅基金资助项目(2014KTCQ03-06)
△通讯作者
脑梗塞 颅内动脉硬化 大脑中动脉 @卒中量表
R741
A
10.3969/j.issn.1000-7377.2017.12.004
(收稿:2017-03-26)

