椎管内分娩镇痛在剖宫产术后再次妊娠阴道分娩中的应用
秦小凤,秦庆华
(桂林市中西医结合医院七星分院,广西 桂林 541004)
椎管内分娩镇痛在剖宫产术后再次妊娠阴道分娩中的应用
秦小凤,秦庆华
(桂林市中西医结合医院七星分院,广西 桂林 541004)
目的 探讨椎管内分娩镇痛用于剖宫产术后再次妊娠阴道分娩(BAC)的可行性。方法 回顾分析2015年2月至2017年5月于我院建卡的剖宫产术后再次妊娠要求阴道试产的单胎、足月妊娠产妇78例,根据产妇是否选择椎管内分娩镇痛分为镇痛组(36例)和非镇痛组(42例)。观察镇痛组和非镇痛组产妇产程时间、分娩方式、催产素使用情况、产后出血量、新生儿Apgar评分;宫口开大至3、5、8、10 cm时VAS疼痛评分。结果 两组间产程时间、剖宫产率和器械助产率,差异无统计学意义(P>0.05);两组新生儿Apgar评分、缩宫素使用率、产后出血量,差异无统计学意义(P>0.05);宫口开大至5、8、10 cm时镇痛组VAS疼痛评分明显低于非镇痛组(P<0.01)。两组均无子宫破裂等严重并发症发生。结论 椎管内分娩镇痛应用于VBAC产妇安全有效,值得临床推广。
剖宫产术后阴道分娩;分娩镇痛;椎管内
近年来,剖宫产术后再次妊娠分娩随着二胎政策的放开已受到产科临床越来越多的关注。文献证实,剖宫产术后再次妊娠产妇,只要符合试产条件,在严密监护下仍然可以安全地进行阴道试产[1]。因此,选择剖宫产术后再次妊娠经阴道分娩(vaginal birth after cesarean section,VBAC)产妇人数逐年增加。在临床上采用分娩镇痛,可以有效控制分娩疼痛,减少围生期并发症,降低剖宫产率[2]。但是有文献报道椎管内分娩镇痛会延长第二产程,增加催产素的使用,增加器械助产率甚至会影响临床上对子宫破裂症状和体征的观察等[3]。因此,椎管内分娩镇痛在VBAC产妇中的应用尚存在一定风险。现回顾分析我院自2015年2月至2017年5月收治的78例VBAC产妇,分析椎管内分娩镇痛在VBAC产妇中应用的安全性和有效性。
1 资料与方法
1.1 一般资料
收集我院产科2015年2月至2017年5月年龄20~40岁、ASAⅠ、Ⅱ级的足月妊娠VBAC产妇共78例,按是否要求行分娩镇痛分为镇痛组和非镇痛组。其中镇痛组36例,非镇痛组42例。两组产妇的一般资料比较,差异均无统计学意义(P>0.05)。两组产妇一般资料的比较见表1。
表1 两组产妇一般资料的比较(±s)

表1 两组产妇一般资料的比较(±s)
注:镇痛组与非镇痛组比较,P均>0.05
组别(例数) 年龄(岁) 身高(cm) 体重(kg) 孕龄(周)镇痛组(36) 32.40±5.48 158.50±5.38 65.40±7.13 38.15±1.21非镇痛组(42) 31.50±4.57 156.40±4.54 67.85±8.24 39.05±1.05
1.2 方法
镇痛组产妇签署麻醉知情同意书,于宫口开至3 cm左右入产房,开放上肢静脉。监测无创血压(NBP)、心电图(ECG)、血氧饱和度(SpO2)等各项指标,产妇取左侧卧位,常规消毒铺巾,选择L2-3间隙行硬膜外穿刺,硬膜外穿刺成功后用脊麻针穿刺蛛网膜下腔,见脑脊液回流后注入舒芬太尼5 μg。向头侧放置硬膜外导管3~4 cm,放置成功后用胶布固定硬膜外导管取平卧位。回抽硬膜外导管无血液及脑脊液,给予实验剂量1%利多卡因3 mL,观察5 min,确认硬膜外导管在硬膜外腔再连接电子自控镇痛泵。泵液为0.1%罗哌卡因+0.5 μg/ml舒芬太尼,总量100 mL。采用LCP输注模式:背景输注量8 ml/h,PCA量5 mL,锁定时间15 min。非镇痛组产妇不行椎管内分娩镇痛。镇痛组和非镇痛组产妇均由助产士严密监控各项生命体征和胎心率,定时检查宫口扩张情况。
1.3 观察指标
观察两组产妇产程时间、分娩方式、催产素使用情况、产后出血量、新生儿Apgar评分;宫口开大至3、5、8、10 cm时VAS疼痛评分(VAS评分标准:0分为无痛;1~3分为轻度痛;4~6分为中度痛;7~9分为重度痛;10分为难以忍受的剧痛)。
1.4 统计学方法
采用SPSS 17.0统计学软件对数据进行分析处理,计量资料以“±s”表示,采用t检验,计数资料以百分数(%)表示,采用2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组产妇产程及产后出血量的比较
两组产妇的第一、第二、第三产程时间及产后出血量比较,差异均无统计学意义(P>0.05)。见表2。
表2 两组产妇的产程时间及产后出血量的比较(±s)

表2 两组产妇的产程时间及产后出血量的比较(±s)
注:镇痛组与非镇痛组比较,P>0.05
组别(例数) 第一产程(min) 第二产程(min) 第三产程(min) 产后出血量(ml)镇痛组(36) 498.05±168.52 38.78±23.16 8.35±3.53 308.46±121.65非镇痛组(42) 475.23±123.76 40.52±21.78 10.65±3.62 278.51±83.58
2.2 两组产妇分娩方式及催产素使用情况比较
两组产妇器械助产及剖宫产率无统计学意义(P>005),镇痛组的催产素使用率与非镇痛组差异无统计学意义(P>0.05)。见表3。
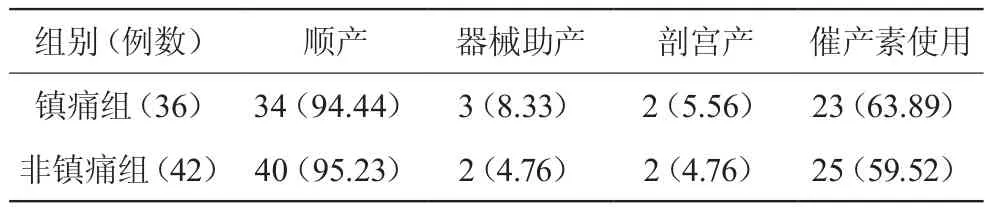
表3 两组产妇分娩方式及催产素使用情况比较 [n(%)]
2.3 两组新生儿Apgar评分情况比较
两组新生儿1 min及5 min Apgar评分比较,差异均无统计学意义(P>005)。见表4。

表4 两组新生儿1 min及5 min Apgar评分比较
2.4 两组产妇VAS 疼痛评分情况的比较
宫口开大至5、8、10 cm时镇痛组VAS疼痛评分显著低于非镇痛组(P<0.01)。见表5。
表5 两组产妇VAS评分情况的比较(±s,分)
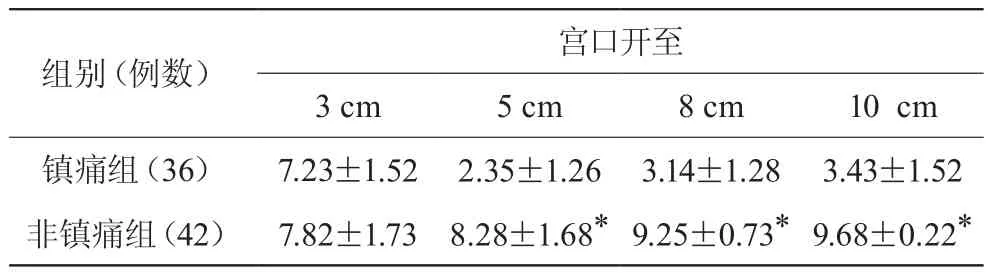
表5 两组产妇VAS评分情况的比较(±s,分)
注:镇痛组与非镇痛组比较,*P<0.01
组别(例数) 宫口开至3 cm 5 cm 8 cm 10 cm镇痛组(36) 7.23±1.52 2.35±1.26 3.14±1.28 3.43±1.52非镇痛组(42) 7.82±1.73 8.28±1.68*9.25±0.73*9.68±0.22*
2.5 两组产妇并发症及不良反应发生情况比较
两组产妇均未发生子宫破裂,镇痛组与非镇痛组各有两例产妇试产失败行剖宫产结束妊娠。
3 讨 论
目前,剖宫产术后再次妊娠分娩已成为产科临床突出的问题。虽然研究证实,对于瘢痕子宫再次妊娠的产妇而言,行阴道分娩对产妇及新生儿的安危均会产生一定程度的影响[4],但与再次剖宫产相比,VBAC可避免再次手术给产妇带来的各种风险及并发症[5]。在选择VBAC产妇时应严格遵守的适应症包括:(1)前次剖宫产为子宫下段横切口,术后无并发症;(2)两次手术间隔大于2年;(3)不存在前次剖宫产指征;(4)宫颈成熟良好,Bishop评分>6分,无头盆不称;(5)B超检查子宫肌层连续;(6)医疗机构有抢救VBAC并发症的条件[6]。
椎管内阻滞是迄今为止所有分娩镇痛方法中镇痛效果最确切的方式。椎管内分娩镇痛由于具有良好的镇痛效果、有效地减少疼痛引发的有害神经反射、产妇参与度高、不会对新生儿产生过度镇静等,因此是最值得推荐的一种镇痛方式[7]。本研究中我们所关注的问题是VBAC产妇实施椎管内分娩镇痛是否会延长产程,增加产后出血量?是否会增加剖宫产和器械助产率?是否会增加子宫破裂的风险?罗哌卡因是近年来广泛应用于临床的一种长效酰胺类局麻药,具有运动阻滞程度低,对中枢神经系统、心血管系统毒性较低的特点[8]。舒芬太尼是一类高选择性μ1受体激动剂,目前广泛应用于临床镇痛[9]。本研究中我们应用0.1%罗哌卡因复合0.5 μg/mL舒芬太尼行椎管内分娩镇痛,在宫口开至5、8、10 cm时镇痛组VAS评分均未超过5分,镇痛效果满意,与非镇痛组比较,差异有统计学意义(P<0.01)。而两组产妇者整个产程时间及产后出血量,差异无统计学意义(P>0.05)。两组VBAC产妇分娩方式及新生儿Apgar 评分亦无统计学差异(P>0.05)。
镇痛组催产素使用率63.89%,非镇痛组59.52%,差异无统计学意义(P>0.05),与Mousa[10]等的研究结果一致。Mousa及同事通过研究发现,椎管内分娩镇痛并不增加镇痛组催产素使用率,但催产素的最大使用剂量明显高于非镇痛组。本研究催产素总使用率61.54%,未发生子宫破裂。耐心细致的观察和全程陪伴严密监控是保证产妇安全的前提条件。
综上所述,椎管内分娩镇痛既可达到最佳的镇痛效果,又增加了VBAC产妇阴道试产的信心。总之,椎管内分娩镇痛应用于VBAC 产妇安全有效,值得临床推广。
[1] 马金凤.剖宫产术后再次妊娠分娩方式的选择[J].承德医学院学报,2010,27(02):146-147.
[2] 王焱瑢.自然分娩镇痛与降低剖宫产率的关系[J].中国医药指南,2012,10(34):247-248.
[3] Singh SK, Yahya N, Misiran K, et al. Combined spinal-epidural analgesia in labour: its effects on delivery outcome. Braz J Anesthesiol. 2016 May-Jun;66(3):259-64.
[4] 杨嘉琼. 剖宫产术后再次妊娠合理分娩方式的探讨[J].求医问药(下半月),2013,11(01):222-223.
[5] Pare E, Quinones JN, Macones GA, et al. Vaginal birth after cesarean section versus elective repeat cesarean section:asessment of maternal downstream health outcomes[J]. BJOG,2006,113(1):75-85
[6] 李玉蕉.剖宫产术后再次妊娠分娩方式的临床分析[J]. 当代医学,2013,19(14):40-41.
[7] Cynthia A Wong. Advances in labor analgesia. Int J Womens Health,2009,1:139-154.
[8] 赵正兰,方 琴,祝燕琴.不同浓度舒芬太尼复合小剂量罗哌卡因腰硬联合麻醉在剖宫产术中的应用[J].中国医药导报,2013,10(05):84-85,105.
[9] 秦庆华.硬膜外联合静脉镇痛在剖宫产患者术后自控镇痛中的效果观察[J].感染、炎症、修复,2015,16(04):231-233.
[10] Mousa WF, Al-Metwalli R, Mostafa M. Epidural analgesia during labor vs no analgesia: A comparative study. Saudi J Anaesth. 2012 Jan;6(1):36-40.
The application of intraspinal labor analgesia in vaginal delivery after cesarean section
QIN Xiao-feng, QIN Qing-hua
(Seven Star Branch Hospital of integrated traditional Chinese and Western medicine in Guilin City,Guangxi Guilin 541004,China)
Objective To discuss the feasibility of intrathecal labor analgesia applied in vaginal birth after cesarean section( VBAC).Methods A retrospective study was conducted,which include all 78 cases of full term VBAC parturients from Feb.2015 to May.2017.All the parturients were divided into two groups,including 36 cases of labor analgesia group and 42 cases of non-analgesia group.The progress of labor,mode of delivery,usage of oxytocin,postpartum hemorrhage,neonatal Apgar scores and Visual analogue scores (VAS)were recorded,respectively.Results There were no significant difference in labor time, cesarean section rate,instrumental delivery rate between the two groups(P>0.05). The neonatal Apgar scores, usage of oxytocin in analgesia group, postpartum hemorrhage were not statistically significant between the two groups(P>0.05). At cervical dilation of 5,8,10 cm, VAS scores of analgesia group were significantly lower than that of non-analgesia group(P<0.01). There were no severe complications such as uterine rupture in each group.Conclusion Our results demonstrated that the application of intrathecal labor analgesia in VBAC is safe and effective, which deserves further clinical applications.
Vaginal birth after cesarean(VBAC);Labor analgesia;Intrathecal
R714
B
ISSN.2095-8803.2017.22.26.03
本文编辑:刘帅帅

