多层螺旋CT在胆囊结石合并胆囊炎患者腹腔镜胆囊切除术前的评估价值
1.江苏省连云港市赣榆区人民医院影像科 (江苏 连云港 222100)
2.南京医科大学康达学院附属赣榆医院影像科 (江苏 连云港 222100)
3.江苏省连云港市赣榆区人民医院肝胆外科 (江苏 连云港 222100)
桑节峰1,2 谷佃宝3 张 健3王新岭1 吴龙节1
多层螺旋CT在胆囊结石合并胆囊炎患者腹腔镜胆囊切除术前的评估价值
1.江苏省连云港市赣榆区人民医院影像科 (江苏 连云港 222100)
2.南京医科大学康达学院附属赣榆医院影像科 (江苏 连云港 222100)
3.江苏省连云港市赣榆区人民医院肝胆外科 (江苏 连云港 222100)
桑节峰1,2谷佃宝3张 健3王新岭1吴龙节1
目的 研究多层螺旋CT在胆囊结石合并胆囊炎患者腹腔镜胆囊切除术(LC)术前的评估价值。方法 随机收集2015年1月-2016年9月我院48例经CT或B超等各种影像学诊断确诊为胆囊结石合并胆囊炎患者作为研究组,并选取同期48例经过上腹增强扫描诊断为非胆囊疾病患者纳入对照组,比较2组胆囊动脉与胆囊管具体显示率、显示评分,并观察患者解剖结构与临床变异情况。结果 对照组胆囊管均可以显示,研究组有3例无法显示,且都是胆囊结石合并急性胆囊炎患者,2组胆囊管显示率、平均显示评分、胆囊管走行变异率、胆囊动脉走行变异率比较无显著差异(P>0.05);2组胆囊动脉均可以显示,研究组胆囊动脉平均显示评分明显高于对照组(P<0.05);96例患者中,93例可以显示胆囊管,正常走行81例(87.10%),走行变异12例(12.90%),包括高位胆囊管7例,右迷走胆管形成与旋前于肝总管右壁位置汇入各2例,低位胆囊管1例;93例可将胆囊动脉走行准确显示出来,其中77例(82.80%)胆囊动脉走行显示正常(Ia型),走行变异16例(17.20%),包括5例Ib型,4例IIa型,7例IIb型。结论 在胆囊结石合并胆囊炎患者LC术前行多层螺旋CT检查,可有效显示胆囊管与胆囊动脉及周围解剖关系,且能发现其行走变异情况,从而为LC术前评估提供重要指导。
多层螺旋CT;胆囊炎;胆囊结石;腹腔镜胆囊切除术;评估
胆道系统高发病变之一为胆囊炎症,一般伴胆囊结石,对于存在手术指证患者,需采取手术切除法进行治疗[1-2]。腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)为胆石症治疗金标准,而LC手术成功的关键是准确离断胆囊动脉与胆囊管,如果损伤胆囊动脉,将引发严重出血事件,严重者甚至必须中转开腹[3]。在LC术前利用影像学检查掌握胆囊炎合并胆囊结石患者胆囊动脉以及胆囊管具体解剖结构,则能让术者有一定术前精准预判,降低由于损伤胆囊动脉或者胆囊管所引起的出血发生率等。因多层螺旋CT具有快速容积扫描与强大的图像后处理技术等优势,可清楚地显示人体三维结构,已得到临床广泛认可[4]。本文对48例胆囊炎合并胆囊结石患者及48例非胆囊疾病患者临床资料进行回顾性分析,研究多层螺旋CT在胆囊炎合并胆囊结石患者LC术前的评估价值,现汇报如下。
1 资料与方法
1.1 一般资料 选取2015年1月~2016年9月我院48例经CT或B超等各种影像学诊断胆囊炎合并胆囊结石并行上腹部MSCT三期增强扫描患者作为研究组;选取同期48例经过上腹增强扫描诊断为非胆囊疾病患者纳入对照组,回顾性分析其临床资料。排除标准:①存在上腹部手术史;②伪影干扰严重;③有肝硬化史或者上腹恶性肿瘤史;④伴随其他脏器炎症;⑤胆囊三角区受到比较大的压迫;⑥腹腔存在积液。研究组男31例,女17例;年龄28~80岁,平均(64.28±6.53)岁,病程2.0~4.0年,平均(3.01±0.25)年。对照组男32例,女16例;年龄26~79岁,平均(64.31±6.58)岁,病程1.5~4.5年,平均(2.96±0.23)年。2组性别、年龄及平均病程等基线资料比较无统计学意义(P>0.05)。
1.2 方法 采用GE公司64排(128层)螺旋CT(GE Optima CT660)扫描仪。选择碘浓度高的碘海醇(350mgI/mL)作为血管对比剂,以提高细小胆囊动脉的显示率。通过对比剂智能跟踪技术确定患者动脉期具体扫描时间,并于腹主动脉层面确定监测点,开始监测扫描环节,待监测点阈值升至120HU,即可进行扫描,设置8s扫描延时,控制扫描区域为膈顶至髂嵴水平位置,对于静脉期扫描,需于动脉期扫描30s时启动,扫描过程中,指导患者屏气。通过双筒自动注射器往患者肘静脉团注入约80~90mL对比剂,并将注射流率控制为5.0mL/s,结束注射之后,采取生理盐水20ml冲洗血管。扫描参数:设置120kv管电压,300mAs管电流,128层×0.625mm准直,0.5s/r转时,0.992螺距,512×512矩阵,并使用标准重建计算方法。
1.3 图像分析 完成扫描工作后,在AW4.6工作站中输入动/静脉期薄层相应原始横轴面所获得的CT图像,再在工作站上开展多平面重建(Multiplanar reformation,MPR)、最大密度投影(maximal intensity projection,MIP)、最小密度投影(Minimum intensity projection,MinP)等各种精细后处理,详细记录2组患者胆囊动脉与胆囊管具体显示情况与相应解剖结构。
1.4 观察指标 观察2组胆囊动脉与胆囊管临床显示评分,依据Sugita等[15]提出的评分标准:清晰:2分;模糊但可以辨认:1分;无法显示:0分。胆囊动脉走行包括以下9型:仅1支胆囊动脉,并且走行处于胆囊三角内(Ia型);仅1支胆囊动脉,但超过胆囊三角区域(Ib型);仅1支胆囊动脉,并且部分处于胆囊三角内,另外一部分超过改区域(Ic);2支胆囊动脉,并且走行处于胆囊三角内(IIa型);2支胆囊动脉,并且1支处于胆囊三角区域内,1支超过改区域(IIb);2支胆囊动脉,全部超过胆囊三角区域(IIc型);3支胆囊动脉,并且走行处于胆囊三角内(IIIa型);3支胆囊动脉,其中2支处于胆囊三角区域内,1支超出该区域(IIIb型);3支胆囊动脉,至少2支超出胆囊三角区域(IIIc型)。其中,Ia型是该动脉正常走行。胆囊管走行判定:从胆囊颈往趋于左后下方行,同时在肝外胆管中1/3位置汇入该条总管右侧壁,显示为正常,其他为变异[5-6]。
1.5 统计学处理 采取SPSS19.0软进行数据处理,计数资料为(%),计量资料为(χ-±s),分别用χ2、t检验。
2 结 果
2.1 2组胆囊管显示率与平均显示评分比较 对照组患者胆囊管均可以显示,研究组有3例无法显示,主要为胆囊窝渗出粘连慢性胆囊炎合并胆囊结石(或慢性胆囊炎急性发作)患者,2组胆囊管显示率与平均显示评分比较无显著差异(P>0.05)。见表1。
2.2 2组胆囊管走行与变异比较 96例患者中,93例可以显示胆囊管,正常走行81例(见图1),占87.10%(81/93),走行变异12例,占12.90%(12/93),包括7例高位胆囊管(见图2),右迷走胆管形成与胆囊管同时汇入肝总管(见图3-4)各2例,1例低位胆囊管(见图5-6),见表2。研究组4例(8.89%)胆囊管产生走行变异,对照组8例(16.67%)胆囊管走行变异,2组比较无显著差异(P>0.05)。见表3。
2.3 2组胆囊动脉显示率与平均显示评分比较 2组胆囊动脉均可以显示,研究组胆囊动脉平均显示评分明显高于对照组(P<0.05)。见表4。
2.4 2组胆囊动脉走行与变异比较 96例患者中,由于3例不能显示胆囊管,故不能判断胆囊动脉以及胆囊三角关系,仅93例可将胆囊动脉走行准确显示出来,其中77例胆囊动脉走行显示正常(Ia型)(见图7-9),占82.80%,走行变异16例,占17.20%,包括5例Ib型(见图10-12),4例IIa型(见图13),7例IIb型(见图14)。见表5。研究组6例胆囊动脉走行变异,占15.56%,对照组10例胆囊动脉走行变异,占18.75%,2组比较无显著差异(P>0.05)。见表6。
3 讨 论
LC是当前良性胆囊疾病,特别是胆囊炎伴随胆囊结石患者的首选疗法,然而相较于开腹术,LC引起胆囊动脉出血以及胆管损伤率并未降低,影响因素主要为胆囊三角区域炎症粘连使得局部解剖结构无法清晰显示、腹腔镜下视野不大及胆囊三角区域解剖变异较多等。胆囊三角区域为解剖学上肝脏下缘、胆囊管联合肝总管组成的一个三角形,这一区域内常有源于肝右动脉的相应胆囊动脉经过。LC术关键是将患者胆囊三角有效显露出来,同时分辨并切断该区域胆囊管与胆囊动脉[7]。术中最主要的并发症是出血和胆管损伤,术中出血主要为胆囊动脉的走形变异以及对于胆囊三角的解剖不清导致胆囊动脉或肝脏脏面的损伤,由于出血迅速、术野有限以及出血量大等因素的影响,而必须开腹胆囊切除(open cholecystectomy OC)。若LC术中无法清晰辨别胆囊管及其变异,就有可能产生胆囊管夹闭不全、迷走胆管渗漏、胆囊管残端炎、汇合部分离性损伤等各种胆管损伤并发症。故在术前利用有效影像学检查方法,充分评估胆囊动脉与胆囊管三维解剖结构及相关因素,对于术前选择合理的手术方式以及降低LC术中并发症风险[8]都有重要意义。
现阶段超声仍然是最简便、有效的胆道系统疾病检查方法,其存在操作便捷及结石诊断率高优点,可是因为腹腔与肠道里面有气体,可在一定程度上影响B超诊断准确性,故B超诊断在确定胆囊结石所处位置以及性质等方面具有较低准确率,同时亦容易引起漏诊或误诊[9]。多层螺旋CT可以连续容积扫描,并且扫描范围大,具有较强时间分辨能力,结合多层螺旋CT增强扫描,运用各种图像后处理技术如MPR、MIP、MinP、VR等,能够多角度并且多方位显示患者胆囊管、动脉形态与周围组织器官的三维解剖关系,因而其已经在腹部疾病诊断中得到广泛应用[10-11]。胆囊炎多伴随胆囊结石,临床上多在胆囊炎发作急性期行CT平扫,而较少运用CT增强扫描检查,分析该症状是否会对患者胆囊动脉、胆囊管CT图像显示情况造成影响的研究并不多。
本组研究显示,96例胆囊炎合并胆囊结石患者中,胆囊管总显示率达到96.9%(93/96),与Sugita等[12]研究所得95.1%基本一致。2组胆囊管显示率、平均显示评分无显著差异,提示多螺旋CT可以较好显示胆囊炎合并胆囊结石患者胆囊管,并且胆囊炎伴随胆囊结石不会对患者胆囊管显示评分产生影响。当然部分慢性胆囊炎合并结石患者,由于长期慢性炎症粘连等因素则会导致胆囊管无法显示或显示不清[13],本组研究组有3例6.25%(3/48)无法显示均为慢性胆囊炎症粘连合并结石患者。2组胆囊管走行变异率比较无显著差异,提示胆囊炎合并胆囊结石并不会对患者胆囊管走行产生较大影响。2组胆囊动脉显示率为100%,且研究组平均显示评分明显高于对照组,提示胆囊炎合并胆囊结石不会对患者胆囊动脉显示以及显示评分造成负面影响,相反研究组显示评分更加高,这可能和胆囊炎症充血反应会引起胆囊动脉管径越来越粗,以及部分患者胆囊周围的渗出积液等增宽了组织间隙等,都与提高CT成像质量相关。2组胆囊动脉走行变异率比较无显著差异,提示胆囊炎伴随胆囊结石并不会对患者胆囊动脉走行变异产生大的影响。
表1 2组胆囊管显示率与平均显示评分比较
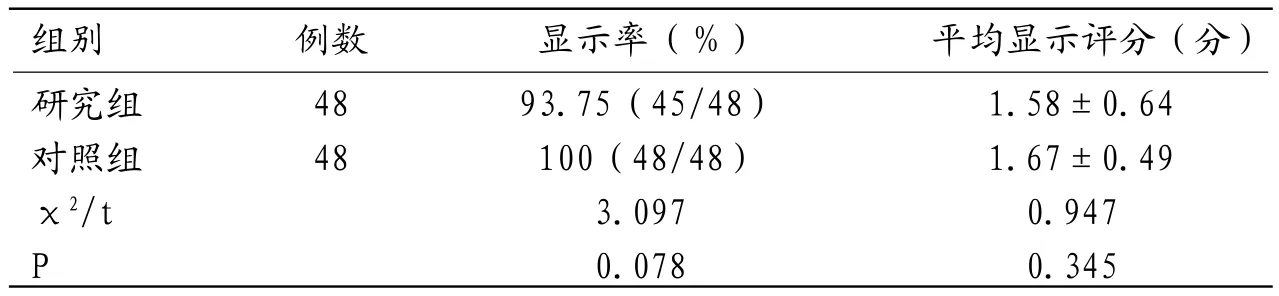
表1 2组胆囊管显示率与平均显示评分比较
组别 例数 显示率(%) 平均显示评分(分)研究组 48 93.75(45/48) 1.58±0.64对照组 48 100(48/48) 1.67±0.49 χ2/t 3.097 0.947 P 0.078 0.345

表2 胆囊管走行与变异

表3 2组胆囊管走行变异比较(例)
表4 2组胆囊动脉显示率与平均显示评分比较

表4 2组胆囊动脉显示率与平均显示评分比较
组别 例数 显示率(%) 平均显示评分(分)研究组 48 100(48/48) 1.68±0.53对照组 48 100(48/48) 1.50±0.32 χ2/t - 2.014 P 1.000 0.047

表5 胆囊动脉走行与变异

表6 2组胆囊动脉走行变异比较(例)
综上所述,对行LC胆囊炎合并胆囊结石患者给予术前多层螺旋CT增强扫描检查,利用MSCT多种图像后处理技术,能将其胆囊管与胆囊动脉走行与变异情况清晰显示出来,便于医师了解患者胆囊管与胆囊动脉具体走行变异情况,做好术前准备,提高手术成功率。

图1 患者男,年龄52岁,静脉期冠状面所得重建图像发现胆囊管显示清晰(长箭),显示评分为2分,汇入肝总管中1/3右侧壁(短剑)。图2 患者女,年龄46岁,轴位图像发现胆囊管显示清晰(箭头部位)显示评分为2分,高位胆囊管汇入左右肝管分叉处。图3 患者男,年龄61岁,静脉期冠状面所得MPR图像发现胆囊管(五角星符号),显示评分1分,肝总管清晰显示(三角符号),右迷走胆管形成(箭头)与胆囊管一起注入肝总管,显示评分为2分。图4为另一MPR层面显示的胆囊管(短箭)和肝总管(长箭)。图5 患者女,年龄49岁,静脉期MPR所得图像发现胆囊管(长箭头)显示评分2分,为低位胆囊管伴肝总管(短箭头)下行。图6为另一MPR层面显示的胆囊管汇入下段肝总管。图7 患者男,45岁,胆囊泥沙样结石,动脉期矢状面所得重建图像可将胆囊三角区以及胆囊动脉解剖清晰显示出来(三角形区为胆囊三角区,长箭头为胆囊管,端箭头为胆囊动脉),为Ia型。显示评分2分。图8-9 患者女,47岁,胆囊炎合并胆囊结石患者,图8显示动脉期冠状位MIP图像在胆囊周围积液的衬托下清晰显示胆囊三角区及胆囊动脉,显示评分2分,为Ia型。图9为矢状位MIP图像。图10-12为同一患者,图10动脉期轴位图像可将胆囊三角区(长方形区域)清晰呈现出来,胆囊动脉(短箭)由肝左动脉(长箭)发出位于胆囊三角区外围,为Ib型,显示评分2分。图11、12为轴位及冠状位MIP图像,显示胆囊动脉由肝左动脉发出绕行于胆囊管下方走形。图13 胆囊炎合并胆囊结石患者,男,62岁,动脉期冠状面所得MIP重建图像可将胆囊动脉(箭头,显示评分2分)清晰呈现出来,有2条胆囊动脉发出于肝右动脉,走形于胆囊三角(三角形区域),为IIa型。图14 患者,女,73岁,动脉期冠状面所得MIP重建图像可将胆囊动脉(箭头,显示评分1分)模糊呈现出来,能够辨认,为IIb型。
[1]陈见中,陈章彬,滕毅山.急性结石性胆囊炎行急诊与延期腹腔镜胆囊切除术的疗效分析(附74例报告)[J].腹腔镜外科杂志,2017,22(2):123-125.
[2]黄海,何承祥,肖诗铭,等.急性胆囊炎与胆囊癌影像学的诊断鉴别分析[J].中国CT和MRI杂志,2014,12(8):49-51.
[3]李勇,常青,刘智军等.超声介入联合胆道镜对急性结石性胆囊炎患者胃肠功能的影响[J].湖南师范大学学报(医学版),2016,13(5):48-50,51.
[4]周金泉.CT和MRI鉴别诊断良恶性胆道梗阻的临床价值分析[J].蚌埠医学院学报,2016,41(9):1240-1242.
[5]蒲莉,彭庆春,吴尚红,等.超声和CT术前预测困难型腹腔镜胆囊切除术的价值[J].中国医药,2016,11(4):560-563.
[6]王蔚蓝,孙海明.黄色肉芽肿性胆囊炎45例诊治分析[J].肝胆胰外科杂志,2015,27(1):74-75.
[7]张永乐,王怀明,折占飞.LC治疗胆囊结石伴胆源性胰腺炎37例[J].中国现代普通外科进展,2015,18(12):995-996.
[8]林乐,唐秉航,李良才,等.MSCT对结石性胆囊炎症时胆囊管及胆囊动脉成像的研究[J].实用放射学杂志,2016,32(4):554-557.
[9]王均庆,陆风旗,张雷,等.多排螺旋CT后处理技术在胆源性胆囊-十二指肠瘘诊断中的应用[J].中华肝胆外科杂志,2015,21(12):798-801.
[10]徐广宇,田素红,周士琦,等.双层螺旋CT仿真内镜成像技术对胆囊炎的诊断价值[J].医学临床研究,2016,33(3):566-568.
[11]许汝娟.螺旋CT与MRCP在慢性胆囊炎临床诊断中的应用价值[J].中国CT和MRI杂志,2016,14(8):43-45.
[12]Sugita R,Yamazaki T, Fujita N,et al.Cystic artery and cystic duct assessment w i t h 6 4-d e t e c t o r r o w ct before laparoscopic cholecystectomy[J].Radiology,2008,248(1):124-131.
(本文编辑:谢婷婷)
Evaluation Value of Multi-slice Spiral CT in Patients with Cholecystolithiasis and Cholecystitis before Laparoscopic Cholecystectomy
SANG Jie-feng, GU Dian-bao, ZHANG Jian,et al., Department of Medical Imaging,Ganyu People's Hospital, Lianyungang 222100, Jiangsu Province, China
ObjectiveTo study the evaluation value of multi-slice spiral CT in patients with cholecystolithiasis and cholecystitis before laparoscopic cholecystectomy (LC).MethodsA total of 48 patients with cholecystolithiasis and cholecystitis which diagnosed by CT or type B ultrasound from January 2015 to September 2016 were selected as the study group.Another 48 patients without gallbladder diseases which diagnosed by enhanced abdominal CT scan were selected the control group at the same time. The specific display rates and display scores of cystic artery and cystic duct were compared between the two groups.The anatomic structure and clinical variation were observed.ResultsCystic ducts of all patients in the control group could be displayed, while there were 3 cases not displayed in the study group, and they all had acute cholecystolithiasis and cholecystitis. There were no significant differences between the two groups in the display rate and display score of cystic duct, the average display score, the variation rate of cystic duct route and the variation rate of cystic artery (P>0.05). Cystic arteries of two groups could be displayed, and the average display score of cystic artery in the study group was significantly higher than that in the control group (P<0.05). Of the 96 patients, cystic ducts of 93 patients could be displayed,and the route was normal in 81 cases (87.10%) and variant in 12 (12.90%), including 7 cases of high cystic duct, 2 cases of right vagus bile duct formation, 2 cases of pronation in the right wall of the common hepatic duct and 1 case of low cystic duct. The cystic artery routes of 93 cases could be accurately displayed, among which 77 cases (82.80%) of cystic arteries were normal (type I a) and 16 cases (17.20%) were variant, including 5 cases of type Ib, 4 cases of type IIa and 7 cases of II b.ConclusionCarrying out multi-slice spiral CT examination in patients with cholecystolithiasis and cholecystitis before LC can effectively display the cystic duct and cystic artery, and find their route and variance, so as to provide important guidance for evaluation before LC.
Multi-slice Spiral CT; Cholecystitis; Cholecystolithiasis; Laparoscopic Cholecystectomy; Evaluation
R814.42;R575.61
A
10.3969/j.issn.1672-5131.2017.12.024
谷佃宝
2017-05-24