原发腹膜后腹主动脉旁副神经节瘤一例
张肖 梁旭 姜洋
·短篇报道·
原发腹膜后腹主动脉旁副神经节瘤一例
张肖 梁旭 姜洋
腹膜后肿瘤; 外科治疗; 病理诊断
病人,女,37岁。因体检发现腹腔肿物1周入院。体格检查:生命体征平稳,意识清楚,腹部平坦,未触及包块,全腹无压痛,无反跳痛及肌紧张。专科检查未见异常。肿瘤标志物:神经元特异性烯醇化酶(NSE)21.25 ng/ml。肾上腺素32.5 ng/L,去甲肾上腺素466 ng/L。纤维结肠镜检查未见异常。腹部CT平扫+增强(轴位及冠状位)检查提示胰头后方、下腔静脉左侧可见肿块影,边缘清晰,大小为7.2 cm×2.9 cm,密度不均(图1)。行开腹手术,切除肿物(图2)。术后病理诊断证实为副神经节瘤,结节性肿物,部分区域细胞丰富,生长活跃,核分裂像偶见0~1/50HPF(图3)。免疫组化:CD56(+)、S-100(散在+)、NSE(+)、Syn(+)、CK(-)、EMA(-)、Vim(-)、Ki-67(<1%)。
讨论副神经节瘤(paraganglioma,PGL)是指起源于肾上腺外交感/副交感神经节的肿瘤,其中起源于人体中线主动脉周围或肠系膜下动脉起始处的PGL则称为腹膜后PGL。彩超,CT,MRI检查均显示胰头后方、下腔静脉左侧可见肿块影,并压迫下腔静脉,边缘清晰,密度不均。影像学检查缺乏特异性,其确诊有赖于病理检查。PGL大体上呈圆形、椭圆形或分叶状,大小不等,有包膜,可不完整。超声引导下行细针穿刺活检(EUS-FNA)能够提供足够准确的标本,对明确肿瘤性质有价值。
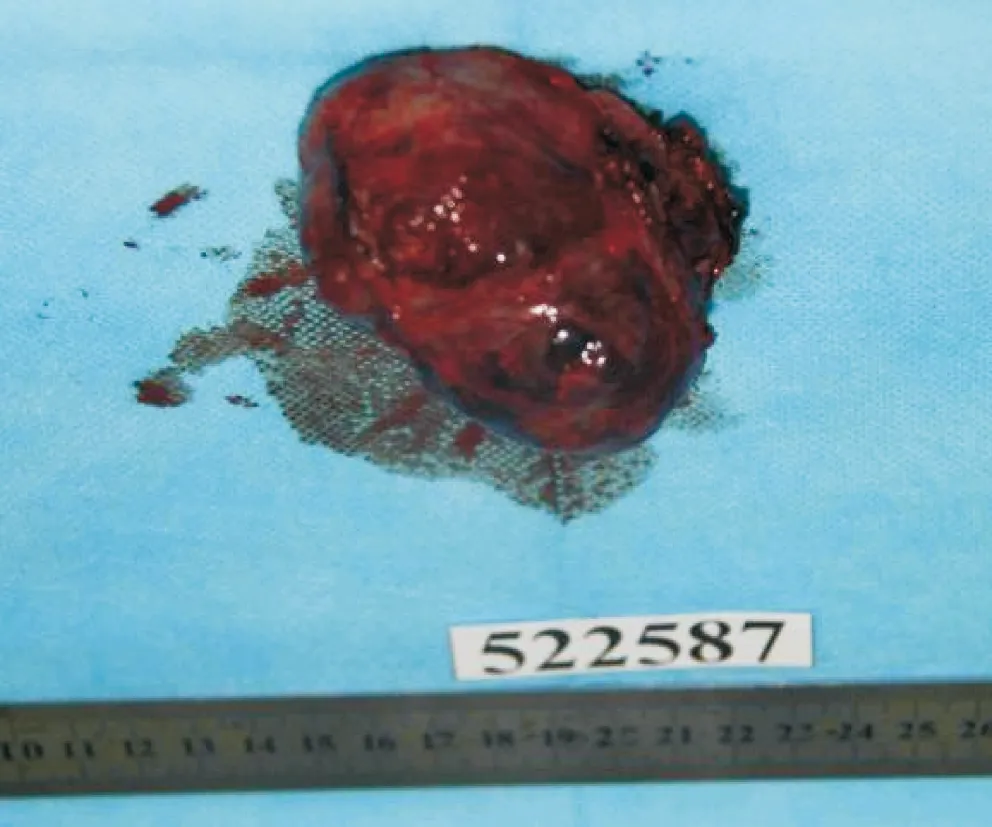
图2 术后切除肿物标本,肿物大小约6.5 cm×6.0 cm×5.0 cm,切除完整,肿瘤无破裂

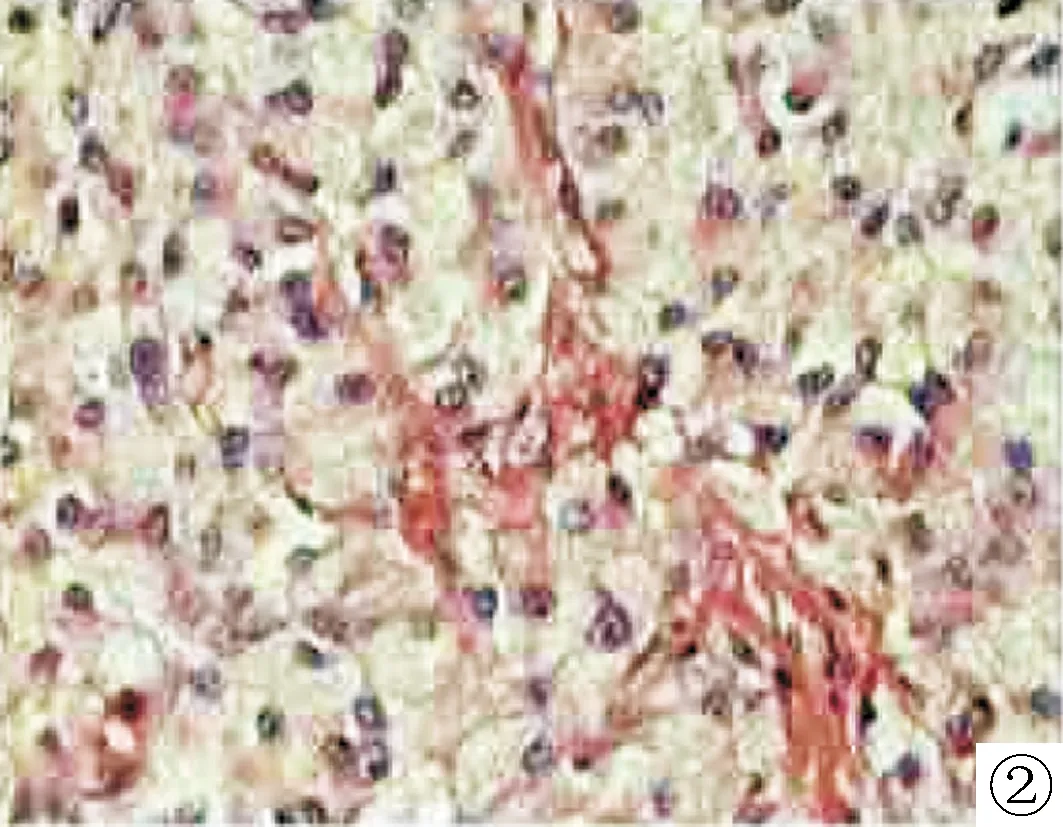
①细胞丰富,生长活跃(×40);②核分裂像偶见0~1/50HPF(×200)图3 术后病理图片(苏木精-伊红染色)
Layfield等[1]报道,EUS-FNA 对腹膜后肿瘤的诊断正确率为74.0%。本例病人的肿物较大,在定位下采取了穿刺检查,病理回报考虑PGL,术后病理也确证。因此,在病人整体情况允许的情况下行术前病理检查对于治疗方案的制定具有重要意义。
本例病人术前行穿刺病理检查初步考虑为PGL,但肿瘤起源于腹主动脉和下腔静脉之间,手术难度大。由于术前病情考虑全面,对于疾病的术前诊断和术中可能出现的情况做到综合评估,手术顺利,术后恢复良好。随着腹腔镜技术的成熟,通过腹腔镜手术治疗腹膜后肿瘤成为可能。Walz等[2]曾报道过9例腹膜后PGL,通过腹腔镜手术切除,并发症发生率较低。腹膜后肿瘤术后复发大部分为局部复发,仍有再切除的可能。有研究发现,直径>7cm的肿瘤邻近器官的切除对于预后有着重要的意义,需要在术前充分评估[3]。只要病人全身情况好,无远处或腹部广泛转移,均应进行积极手术治疗。
[1] Layfield LJ,Gopez EV.Percutaneous image-guided fine-needle aspiration of peritoneal lesions[J].Diagn Cytopathol,2003,28(1):6-12.
[2] Walz MK,Peitgen K,Neumann HP,et al.Endoscopic treatment of solitary,bilateral,multiple,and recurrent pheochromocytomas and paragangliomas[J].World J Surg,2002,26( 8):1005-1012.
[3] Cunningham SC, Suh HS, Winter JM, et al. Retroperitoneal Paraganglioma:Single-Institution Experience and Review of the Literature[J].J Gastrointest Surg,2006,10(8):1156-1163.
10.3969/j.issn.1005-6483.2017.11.027
130031 长春,吉林大学中日联谊医院胃肠结直肠肛门外科
姜洋, Email:jy7555@163.com
2017-05-25)
(本文编辑:杨泽平)