炎症性肠病患者服药依从性及其影响因素研究
柏亚妹,宋玉磊,卞秋桂,王丹丹,万 红,许 晨,陈 菁,倪冬梅*
·论著·
炎症性肠病患者服药依从性及其影响因素研究
柏亚妹1,宋玉磊1,卞秋桂2,王丹丹1,万 红1,许 晨1,陈 菁3,倪冬梅3*
目的调查炎症性肠病(IBD)患者服药依从性现状及其影响因素。方法选取2014年11月—2015年11月在江苏省人民医院和常州市中医院消化科就诊的IBD患者。采用改良的Morisky量表对IBD患者服药依从性进行评价;采用一般情况调查问卷、中文版克罗恩病与溃疡性结肠炎知识问卷(CCKNOW)、Zung焦虑/抑郁自评量表(SAS/SDS)和社会支持评定量表进行调查,纳入可能对IBD患者服药依从性产生影响的因素,进行单因素分析和多元逐步线性回归分析。结果共调查126例IBD患者,有效问卷118份,有效回收率为93.6%。其中溃疡性结肠炎(UC)患者92例,克罗恩病(CD)患者26例。IBD患者服药依从性评分为(11.3±3.7)分,其中UC患者为(10.9±3.4)分,CD患者为(12.8±4.1)分,两者比较,差异有统计学意义(t=-2.365,P=0.020)。单因素分析结果显示,不同职业、文化程度、油腻食物、饮食结构、疾病类型、药物不良反应者服药依从性评分比较,差异均有统计学意义(P<0.05);年龄、CCKNOW评分、社会支持评分与服药依从性评分呈负相关(P<0.05);服药总数、SDS评分与服药依从性评分呈正相关(P<0.05)。多元线性回归分析结果显示,文化程度、年龄、服药总数、CCKNOW评分、社会支持评分是服药依从性评分的影响因素(P<0.05)。结论IBD患者服药依从性较差,在今后的临床工作中要重视年龄、文化程度对IBD患者服药依从性的预警作用,同时要提高患者社会支持程度和知识宣教力度,简化用药方案,提高IBD患者服药依从性。
炎症性肠病;服药依从性;影响因素分析
炎症性肠病(inflammatory bowel disease,IBD)是一种病因尚不明确的慢性非特异性肠道炎症性疾病,包括溃疡性结肠炎(ulcerative colitis,UC)和克罗恩病(Crohn disease,CD)[1]。IBD病程长,易复发,具有癌变倾向,严重影响患者生活质量[2]。近年来IBD发病率逐年增高,并有低龄化趋势[3]。IBD治疗以药物治疗为主,但由于疾病迁延反复的临床特点导致疾病控制不理想,需长期坚持用药,服药依从性是影响IBD患者疗效和疾病复发的重要因素。国外研究者围绕IBD患者服药依从性展开了一系列研究[4-5],但国内相关研究较少。本研究旨在了解IBD患者服药依从性现状及其影响因素,以期为实施有效临床干预,提高患者服药依从性提供科学依据。
1 对象与方法
1.1 研究对象 选取2014年11月—2015年11月在江苏省人民医院和常州市中医院消化科就诊的IBD患者。纳入标准:(1)符合2012年中华医学会消化病学分会炎症性肠病学组制定的IBD诊断标准[1];(2)服药时间>1个月;(3)年龄≥18周岁;(4)知情同意;(5)具有基本的读写能力。排除标准:(1)病情严重需手术患者;(2)伴有精神疾病或不愿配合的患者。
1.2 研究工具
1.2.1 一般情况调查问卷 该问卷由研究者自行设计。包括:(1)一般人口学资料:性别、年龄、体质指数(BMI)、职业、文化程度、家庭人均月收入、睡眠、运动、吸烟量、饮酒情况、食用粗粮、乳制品、甜食、蔬菜、油腻食物、饮食结构、工作压力、医疗费用支付方式、就医条件、住院次数、门诊次数,家族史;(2)疾病资料:病程、疾病类型、服药总数、药物不良反应、疾病严重程度、疾病活动程度;其中疾病严重程度采用症状积分评定,对腹胀、腹痛、腹泻、便秘、黏液血便、里急后重、腹部包块7个消化系统症状分为无、轻度(偶尔有)、中度、重度4个等级,分别计0、1、2、3分,对发热、盗汗、体质量下降、淋巴结肿大4个全身症状分为无和有2个等级,分别计0、1分;疾病活动程度采用评估UC活动性的改良Mayo评分系统(UC指数)和克罗恩病活动指数(Harvey和Bradshow简化CDAI,CD指数)[1]。
1.2.2 中文版克罗恩病与溃疡性结肠炎知识问卷(Crohn′s and Colitis Knowledge Score,CCKNOW)[6]该问卷由EADEN等[6]设计,用于评价IBD患者的知识水平。问卷包括一般知识、饮食、药物和并发症知识4个维度,共24个条目,问题14和15分别针对CD和UC患者,其余问题患者均回答。采用单向选择问答,答对计1分,答错计0分,各题评分相加为问卷总分,总分23分,评分越高表示知识掌握程度越好。
1.2.3 Zung焦虑/抑郁自评量表(Self-rating Anxiety/Depressive Scales,SAS/SDS)[7]采用SAS/SDS评价IBD患者的焦虑、抑郁情况,SAS/SDS均包括20个条目,按1~4级评分,评分越高焦虑、抑郁程度越严重。
1.2.4 社会支持评定量表(Social Support Rating Scales,SSRS)[8]该量表由肖水源[8]设计,用来测量个体的社会支持情况。共10个条目,包含客观支持(3项)、主观支持(4项)和利用度(3项)3个维度,10个条目评分之和为社会支持总分,评分为12~66分,评分越高代表社会支持越好。
1.2.5 服药依从性问卷 采用VIK等[9]改良的Morisky量表(Morisky Medication Adherence Questionnaire,MAQ),MAQ是MORISKY等[10]于1986年研制用于患者自评是否有忘记服药的行为。量表包含4个条目,每个条目答“是”计0分,“否”计1分,总分4分,分数越高依从性越好。该量表简单实用,能够反映患者不服药的行为,但量表中的二分类答案过于简单,区分度不佳。VIK等[9]将此量表每个问题的选项扩展为5等级(从不、很少、有时、经常、总是),分别计0~4分,总分16分。评分越高依从性越差。
1.3 质量控制 成立调查小组,制定项目的研究方案,招募学生作为调查员,通过讲座、临床调研手册和网络会议的形式对调查员进行培训,学习IBD相关知识及量表应用等,考核合格后才能参加现场调查。调查过程中调查员当场发放问卷、当场回收、当场核查。为确保调查质量,每个医院配备1名护理教师作为质量监督员,核查调查问卷的完整性及合理性,发现问题及时沟通补救,确保问卷质量。

2 结果
2.1 IBD患者基本情况 共调查126例IBD患者,有效问卷118份,有效回收率为93.6%。其中男69例,女49例;年龄19~70岁,平均年龄(40.8±13.1)岁;BMI 15.7~36.3 kg/m2,平均BMI(22.3±4.0)kg/m2;职业:学生12例,在职40例,农民20例,自由职业26例,离休或退休20例;文化程度:小学及以下12例,初中36例,高中/中专27例,大专/本科33例,硕士及以上10例;家庭人均月收入:<1 000元26例,1 000~3 000元54例,3 001~5 000元34例,>5 000元4例;睡眠:好10例,一般79例,差23例,很差6例;运动:1次/d 16例,2~3次/周20例,偶尔74例,不运动8例;吸烟量:不吸烟103例,1~10支/d 13例,11~20支/d 2例;饮酒:很少74例,偶尔40例,经常4例;粗粮:偶尔45例,较少57例,较多16例;乳制品:经常12例,偶尔53例,较少53例;甜食:经常8例,偶尔43例,较少67例;蔬菜:偶尔14例,250~500 g/d 78例,501~1 000 g/d 26例;油腻食物:偶尔54例,较少33例,较多31例;饮食结构:以肉食为主12例,以素食为主17例,混合饮食89例;工作压力:小14例,一般67例,较大37例;医疗费用支付方式:公费医疗6例,医疗保险47例,自费或其他65例;就医条件:方便82例,不方便36例;住院次数:0次56例,1次19例,2次23例,3次10例,≥4次10例;门诊次数:0次27例,1次16例,2次17例,3次18例,≥4次40例;家族史:无96例,UC 8例,CD 2例,不清楚12例;病程1~156个月,平均病程(26.7±35.3)个月;UC 92例〔其中男51例,女41例;平均年龄(43.0±13.0)岁〕,CD 26例〔其中男18例,女8例;平均年龄(33.1±10.4)岁〕;服药总数1~18片/d,平均服药总数(7.5±2.8)片/d;药物不良反应:无67例,有51例;UC患者症状积分为(4.9±2.7)分,低于CD患者的(6.3±2.4)分,差异有统计学意义(t=2.340,P=0.021);UC患者疾病活动指数为(4.7±2.6)分,CD患者疾病活动指数为(6.2±2.3)分;CCKNOW评分为(15.0±4.6)分;SAS评分为(28.4±7.4)分,SDS评分为(49.3±3.4)分;社会支持评分为(37.2±7.4)分。患者药物治疗以氨基水杨酸制剂(柳氮磺胺吡啶或美沙拉秦)联合中药治疗为主,少量患者采用注射用英夫利昔单抗、免疫制剂或纯中药治疗;患者均无激素治疗、阑尾手术、麻疹、寄生虫感染史。
2.2 IBD患者服药依从性评分 IBD患者服药依从性评分为(11.3±3.7)分,其中UC患者为(10.9±3.4)分,CD患者为(12.8±4.1)分,两者比较,差异有统计学意义(t=-2.365,P=0.020)。
2.3 IBD患者服药依从性的单因素分析 不同职业、文化程度、油腻食物、饮食结构、疾病类型、药物不良反应者服药依从性评分比较,差异均有统计学意义(P<0.05,见表1);年龄、CCKNOW评分、社会支持评分与服药依从性评分呈负相关(P<0.05);服药总数、SDS评分与服药依从性评分呈正相关(P<0.05,见表2)。
表2 不同特征IBD患者与服药依从性评分的相关性分析
Table2 Correlations of medication adherence score with age,total number of medications,CCKNOW score,SDS score and social support score in IBD patients
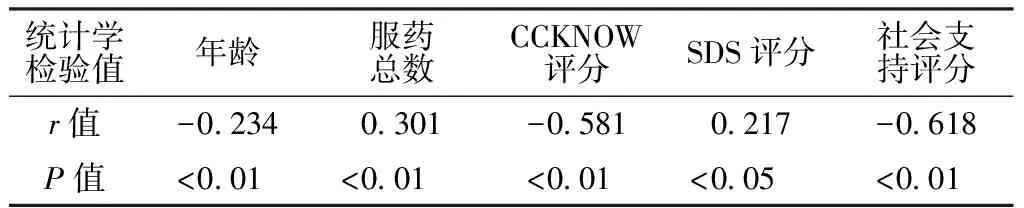
统计学检验值年龄服药总数CCKNOW评分SDS评分社会支持评分r值-0 2340 301-0 5810 217-0 618P值<0 01<0 01<0 01<0 05<0 01
注:CCKNOW=克罗恩病与溃疡性结肠炎知识问卷,SDS=Zung抑郁自评量表
2.4 多元线性回归分析 以服药依从性评分为因变量,以单因素分析差异有统计学意义的变量为自变量(见表3)进行多元逐步线性回归分析,结果显示,文化程度、年龄、服药总数、CCKNOW评分、社会支持评分是服药依从性评分的影响因素(P<0.05,见表4)。
3 讨论
3.1 IBD患者人口学、病情特征 本研究结果显示,IBD患者多见于青壮年,男性略多于女性,其中CD患者发病年龄更为年轻,与2012年IBD诊断与治疗的共识意见[1]中报道的IBD患者性别和年龄分布情况基本相符。本组患者中UC患者症状严重程度较CD患者轻,且UC患者多处于轻度活动期,CD患者多处于中度活动期,提示,虽然临床CD患者较UC患者少见,但是一旦发病,其疾病严重程度和活动性均较UC更为严重,需要医务人员关注。


基本特征例数服药依从性评分F(t)值P值职业 学生1210 3±3 73 4770 010 在职4011 7±3 8 农民2012 2±3 3 自由职业2612 4±1 6 离休或退休209 0±4 7文化程度 小学及以下1210 0±2 74 6550 002 初中3612 7±2 2 高中/中专2712 1±3 0 大专/本科3310 6±5 0 硕士及以上108 2±2 2油腻食物 偶尔5410 2±3 45 7840 004 较少3312 2±3 5 较多3112 5±3 7饮食结构 以肉食为主1213 2±1 73 6290 030 以素食为主179 6±4 0 混合饮食8911 4±3 7疾病类型 UC9210 9±3 4-2 365a0 020 CD2612 8±4 1药物不良反应 无6710 8±3 8-2 045a0 043 有5112 1±3 3
注:a为t值;UC=溃疡性结肠炎,CD=克罗恩病;差异无统计学意义(P>0.05)的变量,未予展示
表3 IBD患者服药依从性影响因素多元线性回归分析赋值
Table3 Assignment of multiple linear regression on influencing factors for medication adherence in IBD patients

自变量赋值职业学生=1,在职=2,农民=3,自由职业=4,离休或退休=5文化程度小学及以下=1,初中=2,高中/中专=3,大专/本科=4,硕士及以上=5油腻食物偶尔=1,较少=2,较多=3饮食结构以肉食为主=1,以素食为主=2,混合饮食=3疾病类型UC=1,CD=2药物不良反应无=0,有=1年龄实际值服药总数实际值CCKNOW评分实际值SDS评分实际值社会支持评分实际值
表4 IBD患者服药依从性影响因素多元逐步线性回归分析
Table4 Multiple linear regression on influencing factors for medication adherence in IBD patients
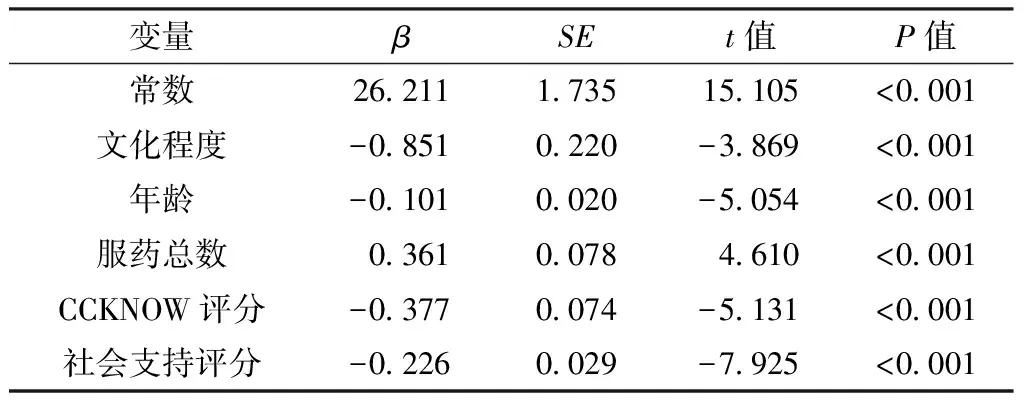
变量βSEt值P值常数26 2111 73515 105<0 001文化程度-0 8510 220-3 869<0 001年龄-0 1010 020-5 054<0 001服药总数0 3610 0784 610<0 001CCKNOW评分-0 3770 074-5 131<0 001社会支持评分-0 2260 029-7 925<0 001
注:R2=0.678,调整R2=0.663
3.2 IBD患者服药依从性现状分析 良好的服药依从性对控制病情发展和提高治疗效果具有重要作用,但IBD患者服药依从性不容乐观。国外研究结果显示,IBD患者服药不依从率为38%~66%[11]。陈晨等[12]研究也发现IBD患者依从性处于中等水平,不依从率占37.43%。本研究结果显示,IBD患者服药依从性评分为(11.3±3.7)分,依从性较差,且CD患者较UC患者更差,患者不仅有忘记服药的经历,且自觉症状改善或更坏时会自主停药。提示我国IBD患者服药依从性较差,应引起临床工作者的关注。
3.3 IBD患者服药依从性影响因素分析 影响IBD患者服药依从性的因素是多方面的,明确主要因素和次要因素,对制定个体化的干预方案和提高疗效具有重要意义。本研究选择34个可能影响IBD患者服药依从性的非重复性特征因素进行单因素和多因素分析发现,文化程度、年龄、服药总数、CCKNOW评分和社会支持评分是重要的独立影响因素。
本研究发现文化程度越低、年龄越小、服药总数越多的IBD患者,服药依从性越差。分析可能的原因为:硕士及以上学历的IBD患者服药依从性明显高于其他学历患者,可能学历水平越高,自我学习能力和保健意识越强,获取疾病相关知识的途径越多,对知识的知晓率越高,服药依从性越好。IBD患者多发于青壮年,处于学习或事业关键期的患者学习或工作压力增加,且患者年龄越小,对疾病严重程度认识不足,自律性越弱,服药依从性越差。服药总数与疾病种类、病程密切相关,本次调查CD患者处于中度活动期,服药种类和数量越多,药物不良反应可能越大,不依从的可能性就越大。提示在IBD的治疗过程中应该最大限度地简化用药方案,减少服药数量,增加服药依从性,同时应该重点关注年轻患者及学历低的患者,做好健康教育,强调服药依从性的重要性。本研究还发现,知识缺乏是影响IBD患者服药依从性的重要因素,本组患者疾病相关知识知晓水平较低,与朱迎等[13]研究结果一致,故知识问卷评分越低,服药依从性越差。提示医务人员在IBD患者的治疗过程中应加强饮食、药物和并发症等疾病相关知识的健康教育,提高IBD患者对疾病相关知识的掌握程度,从而提高患者的遵医行为。社会支持具有减轻患者应激反应,改善心理社会状况,提高患者遵医行为的作用。本研究发现社会支持程度越高的IBD患者服药依从性越好,提示医务工作者应该帮助患者挖掘社会资源中的主、客观支持,特别是来自于父母、配偶以及子女的家庭支持,指导患者提高对社会支持的利用度,提高治疗信心,增加服药依从性,从而提高治疗效果。另外,本研究单因素分析结果亦显示,职业、进食油腻食物、饮食结构、疾病类型、药物不良反应、SDS评分与服药依从性有关,但是多元逐步线性回归分析时并未进入回归方程。提示,这些因素可能是通过其他因素影响IBD患者的服药依从性,职业中离退休患者服药依从性好,其他各组之间无差异,可能通过年龄因素影响服药依从性;进食油腻食物、饮食结构不良均与IBD发病有关,反映患者的饮食知识缺乏,因此这两个因素可能是通过知识水平对服药依从性起作用。
综上所述,IBD患者服药依从性较差,文化程度、年龄、服药总数、IBD知识掌握情况和社会支持程度是影响IBD患者服药依从性的重要因素,临床工作中,应该针对影响因素建立科学合理的筛查标准,考虑患者年龄、文化程度等因素,及早发现潜在服药依从性差的患者;另外还应针对危险因素,制定相应的干预措施,例如简化用药方案、增加社会支持程度和增加知识宣教力度等,以提高IBD患者服药依从性,进而提高治疗效果。由于时间和人力的限制,本研究样本量相对较少,且仅涉及2家三级甲等医院,样本代表性较差,研究结果有待于进一步多中心大样本队列研究。
作者贡献:柏亚妹进行试验设计与实施、撰写论文、成文并对文章负责;宋玉磊、卞秋桂、王丹丹、万红、许晨、陈菁进行试验实施、评估、资料收集;倪冬梅进行质量控制和审校。
本文无利益冲突。
[1]中华医学会消化病学分会炎症性肠病学组.炎症性肠病诊断与治疗的共识意见(2012年·广州)[J].中华内科杂志,2012,51(10):818-831.DOI:10.3760/cma.j.issn.0578-1426.2012.10.024.
Inflammatory Bowel Disease Group of Chinese Medical Association Digestive Medicine Branch.The consensus on diagnosis and management of inflammatory bowel disease[J].Chinese Journal of Internal Medicine,2012,51(10):818-831.DOI:10.3760/cma.j.issn.0578-1426.2012.10.024.
[2]李如源,杨雪松,穆尔扎·别克,等.炎症性肠病患者健康相关生活质量评价研究[J].中华消化杂志,2012,32(1):24-28.DOI:10.3760/cma.j.issn.0254-1432.2012.01.006.
LI R Y,YANG X S,MUERZHA B K,et al.The evaluation of health-related quality of life in patients with inflammatory bowel disease[J].Chinese Journal of Digestion,2012,32(1):24-28.DOI:10.3760/cma.j.issn.0254-1432.2012.01.006.
[3]BAUMGART D C,BERNSTEIN C N,ABBAS Z,et al.IBD around the world:comparing the epidemiology,diagnosis,and treat:proceedings of the World Digestive Health Day 2010-Infammatory Bowel Disease Task Force meeting[J].Inflamm Bowel Dis,2011,17(2):639-644.DOI:10.1002/ibd.21409.
[4]DEVLEN J,BEUSTERIEN K,YEN L,et al.Barriers to mesalamine adherence in patients with inflammatory bowel disease:a qualitative analysis[J].J Manag Care Spec Pharm,2014,20(3):309-314.DOI:10.18553/jmcp.2014.20.3.309.
[5]LELEIKO N S,LOBATO D,HAGIN S,et al.Rates and predictors of oral medication adherence in pediatric patients with IBD[J].Inflamm Bowel Dis,2013,19(4):832-839.DOI:10.1097/MIB.0b013e3182802b57.
[6]EADEN J A,ABRAMS K,MAYBERRY J F.The Crohn′s and Colitis Knowledge Score:a test for measuring patient knowledge in inflammatory bowel disease[J].Am J Gastroenterol,1999,94(12):3560-3566.DOI:10.1111/j.1572-0241.1999.01536.x.
[7]王雪,洪利.延续心理护理对脑卒中后遗症患者负性情绪的影响[J].实用医学杂志,2016,32(8):1352-1355.DOI:10.3969/j.issn.1006-5725.2016.08.048.
WANG X,HONG L.Effect of continuing psychological nursing on negative emotions in patients with stroke sequela[J].Journal of Practical Medicine,2016,32(8):1352-1355.DOI:10.3969/j.issn.1006-5725.2016.08.048.
[8]肖水源.《社会支持评定量表》的理论基础与研究应用[J].临床精神医学杂志,1994,4(2):98-100.
XIAO S Y.The theoretical basis and application of social support rating scale[J].Journal of Clinical Psychiatry,1994,4(2):98-100.
[9]VIK S,MAXWELL C,HOGAN D,et al.Assessing medication adherence among older persons in community settings[J].Can J Clin Pharmacol,2005,12(1):e152-164.
[10]MORISKY D E,GREEN L W,LEVINE D M.Concurrent and predictive validity of a self-reported measure of medication adherence[J].Med Care,1986,24(1):67-74.
[11]GREENLEY R N,KUNZ J H,WALTER J,et al.Practical strategies for enhancing adherence to treatment regimen in inflammatory bowel disease[J].Inflamm Bowel Dis,2013,19(7):1534-1545.DOI:10.1097/MIB.0b013e3182813482.
[12]陈晨,戴新娟,韩现红.炎症性肠病患者用药依从性现况及其影响因素调查[J].护理管理杂志,2016,16(5):308-310.
CHEN C,DAI X J,HAN X H.The level and influencing factors of medication compliance in patients with inflammatory bowel disease[J].Journal of Nursing Administration,2016,16(5):308-310.
[13]朱迎,林征,丁霞芬,等.炎症性肠病患者疾病知识与需求调查分析[J].中华护理杂志,2014,49(1):66-69.
ZHU Y,LIN Z,DING X F,et al.Disease-related knowledge and health information needs in patients with inflammatory bowel disease[J].Chinese Journal of Nursing,2014,49(1):66-69.
2017-04-05;
2017-08-02)
(本文编辑:贾萌萌)
MedicationAdherenceandItsInfluencingFactorsamongInflammatoryBowelDiseasePatients
BAIYa-mei1,SONGYu-lei1,BIANQiu-gui2,WANGDan-dan1,WANHong1,XUChen1,CHENJing3,NIDong-mei3*
1.NanjingUniversityofChineseMedicine,Nanjing210023,China2.JiangsuProvinceHospital,Nanjing210029,China3.ChangzhouTCMHospital,Changzhou213003,China
ObjectiveTo investigate the status and influencing factors of medication adherence among patients with inflammatory bowel disease(IBD).MethodsIBD patients
treatment in Department of Gastroenterology,Jiangsu Province Hospital and Changzhou TCM Hospital from November 2014 to November 2015 were recruited.Medication adherence was assessed by the Morisky Medication Adherence Questionnaire(MAQ),and the possible influencing factors for medication adherence were identified by a self-developed Baseline Characteristics Questionnaire,Crohn′s and Colitis Knowledge(CCKNOW,Chinese version) score,Zung Self-rating Anxiety Scale(SAS),Zung Self-rating Depression Scale(SDS) and Social Support Rating Scale(SSRS).Univariate and stepwise multiple linear regression analyses were performed to investigate the influencing factors of medication adherence.ResultsA total of 126 patients with IBD were investigated,and 118 effective questionnaires were collected with a response rate of 93.6%.There were 92 patients with ulcerative colitis (UC),26 patients with Crohn′s disease(CD).The average medication adherence score of IBD patients was (11.3±3.7).CD patients had higher average medication adherence score than the UC patients〔(12.8±4.1) vs. (10.9±3.4),t=-2.365,P=0.020〕.Univariate analysis showed that medication adherence score significantly varied by occupation,educational attainment,frequency of fatty food consumption,diet type,disease type,prevalence of adverse drug reactions (P<0.05).Pearson correlation coefficient analysis showed that the medication adherence score was negatively correlated with age,CCKNOW score and social support score(P<0.05),while it was positively correlated with the total number of medications and SDS score(P<0.05).Stepwise multiple linear regression analysis found that educational attainment,age,total number of medications,CCKNOW score and social support score were influencing factors for medication adherence score(P<0.05).ConclusionThe medication adherence is unsatisfactory among IBD patients.More attention should be focused on the young and low educational attainment patients.There is a need to establish accessible education programs to raise the level of social support,correct erroneous knowledge,and simplify the medication scheme to improve their medication adherence.
Inflammatory bowel disease;Medication adherence;Root cause analysis
国家自然科学基金面上资助项目(71573140);江苏省优势学科二期项目南京中医药大学护理学一级学科指令性课题(YSHL2016-007)
1.210023江苏省南京市,南京中医药大学
2.210029江苏省南京市,江苏省人民医院
3.213003江苏省常州市中医院
*通信作者:倪冬梅,副主任护师;E-mail:jshlz@126.com
R 322.45
A
10.3969/j.issn.1007-9572.2017.00.043
柏亚妹,宋玉磊,卞秋桂,等.炎症性肠病患者服药依从性及其影响因素研究[J].中国全科医学,2017,20(32):4018-4022.[www.chinagp.net]
BAI Y M,SONG Y L,BIAN Q G,et al.Medication adherence and its influencing factors among inflammatory bowel disease patients[J].Chinese General Practice,2017,20(32):4018-4022.
*Correspondingauthor:NIDong-mei,Co-chiefsuperintendentnurse;E-mail:jshlz@126.com

