妊娠合并甲状腺功能减退患者的临床治疗效果
赵文梅 赵 琪
(1 河北省高碑店市医院,河北 高碑店 074000;2 北京市昌平区妇幼保健院,北京 102200)
妊娠合并甲状腺功能减退患者的临床治疗效果
赵文梅1赵 琪2
(1 河北省高碑店市医院,河北 高碑店 074000;2 北京市昌平区妇幼保健院,北京 102200)
目的研究临床治疗妊娠合并甲状腺功能减退的有效方式。方法回顾性分析我院自2015年12月至2016年12月期间收治的93例妊娠合并甲状腺功能减退患者所有临床资料,所有患者均给予左旋甲状腺素(L-T4)替代治疗,将经过治疗恢复正常的50例患者作为实验组,将治疗之后为恢复的43例患者作为参照组,对比分析两组妊娠结局以及合并症等情况。结果经对症治疗之后实验组并发症发生率6.00%、死胎0%、早产2%、胎儿畸形0%、新生儿窒息0%、新生儿体质量(3456.22±256.39)g等指标对比参照组的并发症发生率23.25%、死胎9.30%)、早产13.95%)、胎儿畸形11.62%、新生儿窒息11.62%、新生儿体质量(3056.35±223.36)g差异显著且P<0.05,统计学显示存在意义。结论将左旋甲状腺素(L-T4)替代治疗应用于妊娠合并甲状腺功能减退患者中效果显著,可以有效改善妊娠结局,降低并发症发生率,值得广泛应用。
妊娠;甲状腺功能减退;临床效果
甲状腺功能减退症是因众多因素导致甲状腺激素抵抗或者低甲状腺激素血症等诱发的低代谢全身性综合征。育龄期妇女因为放射治疗、自身免疫性甲状腺炎、手术治疗等十分容易诱发妊娠合并甲状腺功能减退症[1],可能对胎儿与产妇造成严重的不良影响,可能发生严重并发症,如糖代谢异常、高血压疾病、贫血、胎儿宫内生长受限,严重可能导致早产、流产、死胎等。现对我院此次收治的93例妊娠合并甲状腺功能减退患者临床研究结果进行以下报道。
1 资料与方法
1.1 基础资料:此次我院收治研究的93例样本数据均选自2015年12月至2016年12月期间收治的妊娠合并甲状腺功能减退患者,其中最大年龄为33岁,最小年龄为22岁,中位年龄为(24.36±5.23)岁,最多孕次3次,最少孕次1次,中位孕次(2.13±0.23)次,孕前发现既往无甲状腺功能异常30例,既往有甲状腺病史63例,产妇平均产检次数为(11.23±5.23)次,所有产妇都是因为甲状腺肿大等进行孕前检查,并且在明确病因之后均进行对症治疗。治疗前需要对患者病史进行检查,查看产妇是否存在疾病是,对临床体征与症状进行观察,如腹胀、体温下降、便秘以及畏寒等,利用德国罗氏电化学发光仪对孕妇进行检查,包括血清促甲状腺素、游离的三碘甲状腺原氨酸、游离甲状腺素、血清中三碘甲状腺原氨酸、甲状腺素等指标。游离甲状腺素(FT4)低于23.2 nmol/L,血清促甲状腺素(TSH)超过5.50 nmol/L,或者血清中三碘甲状腺原氨酸、游离的三碘甲状腺原氨酸、甲状腺素等指标均小于正常范围,此时产妇可以判定为甲状腺功能减退症。假设产妇游离甲状腺素处于正常范围且血清促甲状腺素指标升高判定为亚临床甲减。
1.2 方法:对本次收治的93例妊娠合并甲状腺功能减退患者均实行左旋甲状腺素(L-T4)替代治疗,依据患者实际情况每天口服25~100 μg优甲乐剂型左旋甲状腺素(批准文号:0102H2305;生产企业:Merck KGaA),每间隔4~6周均对患者恢复甲状腺功能情况予以检查,依据检查情况对治疗计划进行及时调整,对胎儿与孕妇的情况予以监测,产后对新生儿甲状腺功能进行检查,同时给予定期复查干预。在对妊娠合并甲状腺功能减退患者实施对症治疗之后将实验组设置为恢复正常家甲状腺功能的患者,参照组设置为未恢复正常甲状腺功能的患者,对比分析两组患者妊娠结局以及妊娠合并症。
1.3 观察指标:对比分析两组并发症发生率、妊娠结局以及新生儿体质量等变化情况。
1.4 统计学方法:此次我院研究收治的93例妊娠合并甲状腺功能减退患者均应用SPSS19.0软件予以处理分析所有数据,两组并发症发生率、死胎、早产、胎儿畸形、新生儿窒息等对比分析以率(%)的形式表示,且采取χ2检验,两组新生儿体质量对比用(均数±标准差)形式表示,且予以t检验,检验结果差异对比显著且P<0.05,统计学显示有意义。
2 结 果
2.1 对比分析两组发生并发症的情况:实验组经治疗之后糖代谢异常、胎儿宫内窘迫、妊娠期高血压、妊娠肝内胆汁淤积症等并发症情况对比参照组,组间数据差异显著且P<0.05,统计学显示存在意义。见表1。
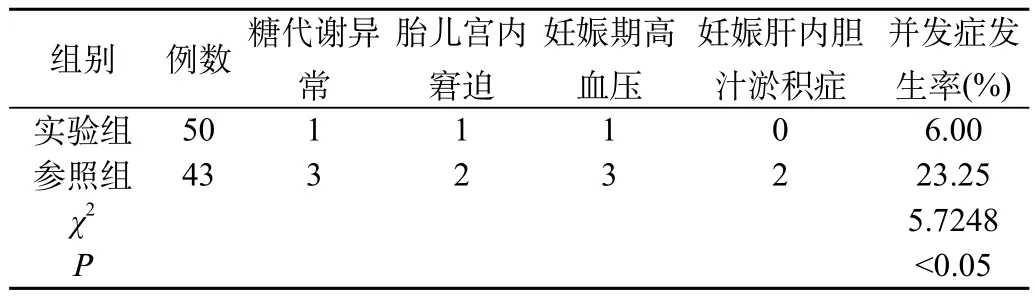
表1 两组发生并发症的情况对比
2.2 对比分析两组妊娠结局:实验组经对症治疗后发生死胎、早产、胎儿畸形、新生儿窒息等概率对比参照组显著更低,两组数据对比差异显著且P<0.05,统计学分析有意义。见表2。
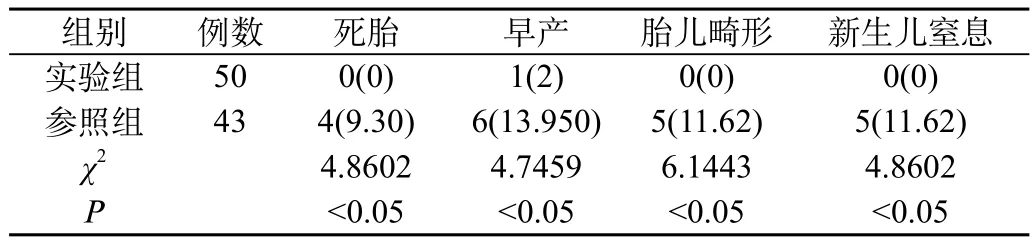
表2 两组妊娠结局对比[n(%)]
2.3 对比两组新生儿体质量:参照组经对症治疗后之后新生儿体质量为(3056.35±223.36)g,实验组新生儿体质量为(3456.22±256.39)g,经t检验之后数值为8.0387,数据差异对比显著且P<0.05,统计学显示存在意义。
3 讨 论
妊娠合并甲状腺功能减退症因为体内缺少甲状腺素十分容易对造血功能进行抑制,降低红细胞生成素的数量,减少胃酸,促使吸收维生素与铁的障碍[2]。进而诱发贫血,但是贫血可能导致对产妇乏力症状进行加重,到最后发生产程异常。妊娠合并甲状腺功能减退症是一种常见的女性妊娠期疾病,母体贫血、产后大出血、胎盘早剥等是该疾病母体主要临床表现与症状,胎死腹中、流产以及早产等是胎儿主要临床表现[3]。母体缺少甲状腺素不仅或导致出现不良妊娠结局,也可能降低甲状腺素的运转,导致胎儿出现不良发育的脑神经,对胎儿的智商造成严重影响,且甲状腺功能减退属于比较隐匿的疾病,目前还没有获得统一、显著的发病病程以及症状,在临床治疗中十分容易被忽视[4]。一般都是在女性孕期发现妊娠合并甲状腺功能减退症状,因此需要临床提升检查妊娠期妇女该疾病方面的力度,确保做到早发现、早诊断、早治疗。
在早期甲状腺疾患中的首选指标为血清促甲状腺素TSH,是因被人绒毛膜促性腺激素(HCG)对机体造成影响,在不同孕期血清促甲状腺可能出现一定生理变化。在甲状腺功减退诊断中血清促甲状腺是最为灵敏的指标,也是最适合进行干预治疗的特异性指标[5]。经研究显示,产妇患有妊娠合并甲状腺功能减退症一般都是依据剖宫产方式进行分娩,产后贫血是比较严重的并发症,给予产妇正规甲状腺素补充治疗尤为重要,如口服优甲乐剂型左旋甲状腺素可以显著降低并发症发生率以及改善妊娠结局,所以,在诊断妊娠期妇女的时候若出现甲状腺功能减退现象,此时需要及时给予甲状腺素制剂,以便于保证胎儿可以维持正常发育,防止发生不良妊娠结局[6-7]。
经笔者研究显示两组在并发症发生率、妊娠结局以及新生儿体质量等指标方面差异比较显著且P<0.05,统计学显示存在意义。
综合以上结论,对于产妇妊娠结果而言妊娠合并甲状腺功能减退引发诸多不利影响,采取口服优甲乐剂型左旋甲状腺素等正规方式可以显著降低发生并发症的概率,改善妊娠结局。所以,对于妊娠产妇而言甲状腺功能筛查十分重要,在孕期或者孕前需要给予及时的甲状腺功能检查且予以正确治疗措施,依据实际情况予以甲状腺素制剂,确保胎儿可以正常生产与发育,此外也能够降低发生出生人口缺陷的概率,对于优生优育有着十分重要的作用。
[1] 王立媛,陈颖.妊娠合并甲状腺功能减退72例临床分析[J].山东医药,2013,53(36):68-70.
[2] 王梅,孙丽洲.妊娠合并甲状腺功能减退的临床分析[J].浙江中医药大学学报,2012,36(4):378-381.
[3] 张明会.妊娠合并甲状腺功能减退的筛查及其妊娠结局初步分析[J].山东医药,2014,54(25):73-74.
[4] 邹冬冬,管晓丽,洪梅等.妊娠合并甲状腺功能减退与不良妊娠结局的研究[J].中国妇幼保健,2014,29(23):3724-3726.
[5] 杨小青.62例妊娠合并甲状腺功能减退的临床回顾分析[J].中国妇幼保健,2016,31(16):3214-3216.
[6] 赵丽杰,贾政伟,缪玉梅等.妊娠合并甲状腺功能减退患者用药安全性及对妊娠结局的影响[J].实用药物与临床,2015,18(12):1462-1465.
[7] 王情,牟英辉,高英等.妊娠合并甲状腺功能减退对妊娠结局及胎儿的影响[J].医学综述,2015,21(20):3818-3819.
R714.256 文献标识码:B 文章编号:1671-8194(2017)30-0050-02

