鼻内翻性乳头状瘤的MRI诊断价值分析
张利岩,孙小芹,龚小萍,祁海峰
(青海省西宁市第一人民医院 放射科,青海 西宁 810000)
临床报道
鼻内翻性乳头状瘤的MRI诊断价值分析
张利岩,孙小芹,龚小萍,祁海峰
(青海省西宁市第一人民医院 放射科,青海 西宁 810000)
目的探讨MRI诊断鼻内翻性乳头状瘤(NIP)的临床价值。方法选取2014年1月-2016年1月在该院进行诊治的NIP患者67例,对MRI资料进行回顾性分析,以手术后病理分期作为金标准,计算MRI在诊断NIP分期结果与病理结果的差异。结果病变部位累及范围,累及鼻腔42例(62.29%)、累及筛窦35例(52.24%)、累及上颌窦 37例(55.22%)、累及蝶窦 3例(4.48%)、累及额窦9例(13.43%)、累及眼眶 3例(4.48%)、累及硬脑膜2例(2.99%)。骨质发生改变的情况,NIP的主要骨质改变特点为肿块生长导致骨质被压迫、吸收,鼻腔外侧壁为受累最为严重的部位。术后病理诊断T1期6例、T2期19例、T3期30例、T4期12例,MRI诊断T1期7例、T2期19例、T3期30例、T4期11例。MRI结果较手术病理结果诊断分期提高6例、诊断分期降低4例。MRI诊断结果与术后病理比较,一致性高(Kappa=0.781,P=0.000)。结论MRI检查能较为清楚地诊断鼻内翻性乳头状瘤的病变范围、累及部位,诊断结果的克鲁斯(Krouse)分期与手术病理结果一致性高。
磁共振;鼻内翻性乳头状瘤;分期
鼻内翻性乳头状瘤(inverting papilloma,NIP)为黏膜上皮源性肿瘤,是比较常见的良性肿瘤的一种,其发病率为0.5%~4%[1],研究其临床特征,发现其与鳞状细胞癌有关,NIP恶化及伴发鳞状细胞癌的几率为5%~10%[2];NIP若手术切除不彻底,术后极易复发,复发率占15%~20%[3];NIP还会破坏周围解剖结构造成骨质重塑[4]。既往治疗NIP的最有效方式为手术切除,包括鼻腔外侧壁(上颌窦内侧壁)切除术和鼻侧切开术,但常出现切除不彻底、肿瘤残留,易造成复发状况的发生[5]。因此,做好术前工作,精确地判断瘤体组织的范围,特别是肿瘤的起源部位,预判是否恶变合并为鳞状细胞癌,对确定合适的手术方案,彻底切除NIP,防止术后复发有重要的意义。近年来,越来越多的研究者把MRI应用在NIP的诊断研究中[6],本研究选取在本院进行诊治的NIP患者的MRI资料进行回顾性分析,以手术后病理分期作为金标准,计算MRI在诊断NIP分期结果与病理结果的差异,探讨MRI诊断NIP的临床价值。
1 资料与方法
1.1 一般资料
选取2014年1月-2016年1月在本院诊治的NIP患者67例,根据MRI资料进行回顾性分析。其中,男性51例、女性16例;年龄29~69岁,平均(45.9±15.6)岁;主要临床表现:鼻塞58例、流涕36例、头痛14例、视力下降9例、复视6例、鼻部出血19例、嗅觉减退13例。
1.2 纳入和排除标准
纳入标准:①所有入组患者术前均在本院影像科接受MRI检查;②在本院接受手术治疗,资料完整;③均进行手术后标本的病理学检查。排除标准:①合并鼻腔及鼻咽部其他恶性肿瘤的患者;②影像学资料不完整的患者。
1.3 MRI检查方法
67例患者术前均采用1.5 T MRI进行平扫和增强扫描,扫描层面为冠状面、横断面积矢状面。扫描参数:水平位 T1WI:TE 10~15 ms,TR 500~600 ms;冠状位平扫 T2WI:TE 95~130ms,TR 3000~4000ms。激励次数2次。图像参数:层厚4.0~5.0 mm,层间隔1 mm,视野 24 cm×24 cm,矩阵 512×512。注射造影剂,采集造影后的T1WI图像。MRI的造影剂选用钆喷酸葡胺(上海旭东海普药业有限公司)剂量为0.1 mmol/kg。
1.4 NIP的克鲁斯(Krouse)分期标准
T1期:NIP肿瘤仅限于鼻腔内,不侵犯鼻窦;未发生恶性病变;T2期:NIP肿瘤不局限于鼻腔内,可侵犯窦口鼻道复合体、筛窦和上颌窦的内侧;可伴有鼻腔侵犯,未发生恶性变;T3期:NIP肿瘤已经侵犯上颌窦外侧壁、上壁、下壁和前后壁,可侵犯上颌窦内侧壁、鼻腔筛窦,未发生恶性变;T4期:NIP肿瘤侵犯鼻窦外组织,累及临近组织结构(眼眶部、颅内和翼突上颌等),NIP肿瘤组织病理学检查已经发生恶性病变。
1.5 统计学方法
数据分析采用SAS 10.0统计软件,计量资料以均数±标准差(±s)表示,计数资料以频数表示,一致性分析采用Kappa检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术后病理结果
67例NIP患者,肿瘤病灶位于左侧33例(49.25%)、右侧31例(46.27%)、双侧3例(4.48%);原发肿瘤59例(80.06%)、术后复发8例(11.94%);恶性病变7例(10.45%)、不典型局灶性增生2例(2.99%)。
2.2 MRI检查结果
病变部位累及范围,累及鼻腔42例(62.29%)、累及筛窦 35例(52.24%)、累及上颌窦 37例(55.22%)、累及蝶窦3例(4.48%)、累及额窦9例(13.43%)、累及眼眶3例(4.48%)和累及硬脑膜2例(2.99%)。骨质发生改变的情况,NIP的主要骨质改变特点为肿物生长导致骨质被压迫、吸收,鼻腔外侧壁为受累最为严重的部位。
2.3 MRI术前检查结果与手术病理分期比较
术后病理诊断T1期6例、T2期19例、T3期30例、T4期 12例,MRI诊断 T1期 7例、T2期 19例、T3期30例和T4期11例;MRI结果较手术病理结果诊断分期提高6例、诊断分期降低4例;MRI诊断结果与术后病理比较,一致性高(Kappa=0.781,P=0.000)。见附表。
2.4 MRI术前检查典型影像
患者,女性,44岁,因鼻塞>3个月到本院进行诊治,确诊为右侧鼻腔外侧壁鼻道内翻性乳头状瘤,(见附图A~C)分别为轴位T1WI、轴位T2WI和冠状位T2WI信号图像(见附图)为轴位增强图像,可见病变部位呈不规则的条块状,T1、T2呈中等均匀信号,游离缘呈小波浪状。
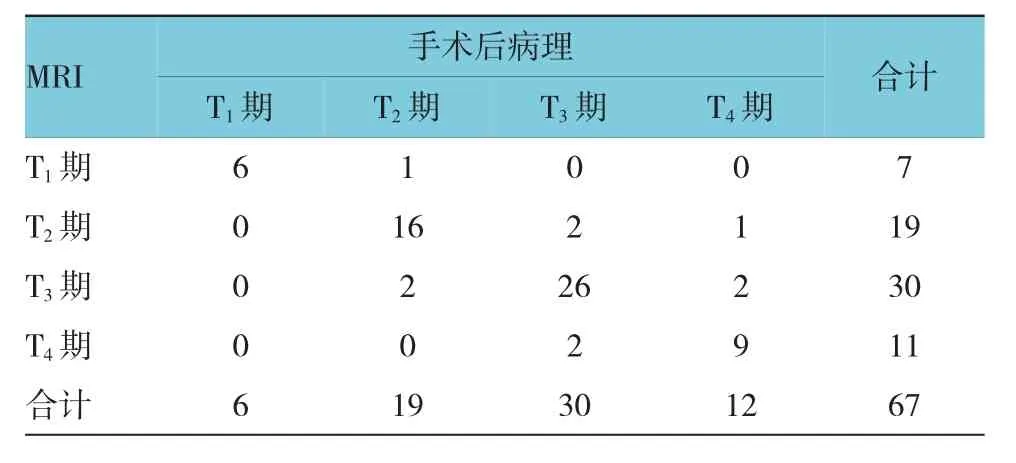
附表 MRI诊断结果与术后病理比较 例

附图 NIP患者的MRI检查结果
3 讨论
NIP的命名是根据病理上鼻腔、鼻窦黏膜的表层上皮细胞分裂加剧并向基质内反向生长的特点而来,NIP被世界卫生组织于1991年确定为鼻腔鼻窦乳头状瘤中的3种类型之一,其发病率在鼻腔及鼻窦良性肿瘤中居第1位[7]。NIP的临床特征为复发性和局部组织的侵润性,具有特殊的组织学特征,虽属良性肿瘤,但其发展快、局部呈破坏性生长和手术易复发,具有多发性等特性[8]。手术治疗NIP的首选,但手术频次多易产生恶变,且通常男性的恶变率高于女性,年龄越大越容易产生恶变[9]。临床调查显示[10],NIP很少出现双侧发病,一般都是单侧发病。肿瘤一般从上颌窦或中鼻道鼻腔外侧壁生发,有的病例也显示会在鼻中隔或筛窦处生发。肿瘤的临床表现常表现为进行性鼻塞,时常伴有头痛、嗅觉减退及涕中带血等,可出现邻近的鼻窦被阻塞的鼻道感染现象。NIP的复发率很高,任何极微的组织瘤组织残留都将引起复发。此外,临床经验或诊断数据的错误经常将NIP误诊为鼻息肉而进行手术治疗,造成部分肿瘤组织残留体内,都将造成肿瘤的复发或恶变,因此,术前做好准备工作,明确肿瘤的范围,进行准确的定性、定位,才能确保术中将肿瘤全部切除[11]。
随着MRI技术的发展与成熟,越来越多的研究者把它应用到NIP的诊断上,MRI有很高的组织分辨力,能区别肿瘤和伴发的炎症,清晰地显示出病变的边界以及内部结构特点,是NIP诊断的最佳影像学检查方法,同时也是临床分期的最佳标准。有研究表明,NIP有易于辨别的MRI信号,即T1WI和T2WI呈高低相间的条纹状结构,常呈柱状、栅栏状或卷曲脑回状等,有时也呈放射状排列[12]。有研究者[13]认为,NIP的起源部位是放射状的中心位置。在本研究中分析手术后的病理结果表明,67例NIP患者,肿瘤病灶位于左侧33例(49.25%),右侧31例(46.27%),双侧 3例(4.48%);原发肿瘤 59例(80.06%),术后复发 8例(11.94%);恶性病变 7例(10.45%),不典型局灶性增生2例(2.99%)。本研究结果表明,MRI也可以确定鼻内翻性乳头状瘤的病变范围,为手术更精确地切除肿瘤提供了依据。同时MRI检查结果情况为:累及鼻腔42例(62.29%),累及筛窦35例(52.24%),累及上颌窦37例(55.22%),累及蝶窦3例(4.48%),累及额窦9例(13.43%),累及眼眶3例(4.48%),累及硬脑膜2例(2.99%)。表明MRI能够较清晰地表明NIP的累及部位,为确定手术方案,制定具体的手术步骤提供依据。鼻内翻性乳头状瘤的表层上皮过度增生,会破坏周围解剖结构造成骨质重塑。而且通过对MRI图像结果的分析发现骨质发生改变的情况:NIP的主要骨质改变特点为肿物生长导致骨质被压迫、吸收,鼻腔外侧壁为受累最为严重的部位。
NIP肿瘤的分期从TI~T4期病情逐渐恶化,因而做好准确临临床分期对手术的实施尤为重要。本研究结果显示MRI术前检查结果与手术病理分期比较,一致性高。本研究结果说明,MRI诊断基本与术后病理诊断相一致,能较好地判断手术分期,为术前诊断提供了依据。
综上所述,MRI检查能较为清楚地诊断鼻内翻性乳头状瘤的病变范围、累及部位,诊断结果的Krouse分期与手术病理结果一致性高。
[1]温海涛,丁岩,关荣春,等.鼻内镜下等离子手术治疗35例鼻腔内翻性乳头状瘤疗效分析[J].中国医药导刊,2014,16(4):588-589.
[2]房高丽,王成硕,张罗.鼻腔鼻窦内翻性乳头状瘤起源部位的影像学研究进展[J].临床耳鼻咽喉头颈外科杂志,2014,28(23):1902-1906.
[3]潘忠,田鹏,邹华,等.经鼻内镜鼻腔鼻窦内翻性乳头状瘤手术术后复发率的Meta分析[J].临床耳鼻咽喉头颈外科杂志,2015,29(3):230-234.
[4]JUSTICE J M,DAVIS K M,SAENZ D A,et al.Evidence that human papillomavirus causes inverted papilloma is sparse[J].International Forum of Allergy&Rhinology,2014,4(12):995-1001.
[5]HEALY D Y,CHHABRA N,METSON R,et al.Surgical risk factorsforrecurrence ofinverted papilloma[J].Laryngoscope,2015,126(4):796-801.
[6]姚西坤.鼻窦增强核磁共振(MRI)在鼻内翻性乳头状瘤(NIP)临床诊断中的意义[J].中外医疗,2015,25(7):177-178.
[7]袁益兵,孟宪影,邬旭.C/EBPα和CK10在鼻腔鼻窦内翻性乳头状瘤中的表达及临床意义[J].临床耳鼻咽喉头颈外科杂志,2015,29(5):437-440.
[8]邓启华.鼻内镜下鼻内翻性乳头状瘤切除效果及复发因素分析[J].齐鲁医学杂志,2016,31(1):15-17.
[9]YAMASHITA Y,UEHARA T,HASEGAWA M,et al.Squamous cell carcinoma antigen as a diagnostic marker of nasal inverted papilloma[J].American Journal of Rhinology&Allergy,2016,23(1):84-92.
[10]孟宪影,邬旭,袁益兵.鼻内翻性乳头状瘤中COX-2、p21、Ki-67的表达及HPV感染的临床意义 [J].临床耳鼻咽喉头颈外科杂志,2014,28(23):1823-1827.
[11]王春宇.鼻腔及鼻窦内翻性乳头状瘤的CT和MRI表现[J].解剖学研究,2016,38(1):52-55.
[12]曾琦,王天宇,唐建斌.生物响应MRI对比剂的研究进展[J].磁共振成像,2014,5(5):381-386.
[13]张梅华,张念凯,单长胜,等.CT对鼻腔鼻窦内翻性乳头状瘤起源的探讨[J].山东大学耳鼻喉眼学报,2016,30(1):43-46.
R739.62
B
10.3969/j.issn.1005-8982.2017.24.025
1005-8982(2017)24-0118-03
2017-02-28
(唐勇 编辑)

