全麻复合硬膜外阻滞麻醉的术中观察与护理
张晓敏
(南通大学附属医院,江苏 南通 226006)
全麻复合硬膜外阻滞麻醉的术中观察与护理
张晓敏
(南通大学附属医院,江苏 南通 226006)
目的对比全麻复合硬膜外阻滞麻醉与单纯全麻对患者术中的影响,并总结全麻复合硬膜外阻滞麻醉的护理要点。方法选择上腹部手术的全麻复合硬膜外阻滞麻醉患者60例,随机分为联合组和对照组,每组各30例。联合组采用全麻复合硬膜外阻滞麻醉,对照组采用单纯气管内全麻。对插管前后两组患者的生命体征进行观察比较。结果联合组插管前后生命体征变化不明显;对照组插管前后,生命体征变化有统计学差异(P<0.05)。且联合组的术后苏醒时间较对照组缩短。结论全麻复合硬膜外阻滞麻醉适用于上腹部手术,患者术中生命体征稳定。护理人员要重视患者术中体位和心理评估。
全身麻醉;硬膜外阻滞麻醉;观察护理
气管插管全麻和硬膜外阻滞是临床上常用的2种麻醉方法,在上腹部手术中,单纯硬膜外麻醉由于可致血流动力学不稳定,术野肌松不完善及难以有效抑制术中牵拉反射等原因,采用者日趋减少而代之以全麻。单纯全麻虽避免了硬膜外麻醉中的许多缺点,但也有其自身的一些弊端和不足,最突出的方面就是全麻用药量较大,加重患者脏器负担,而且术后苏醒延迟,术后镇痛并发症较多,增加护理工作量[1,2]。本文对全麻复合硬膜外阻滞麻醉与单纯全麻进行对比观察,探讨这两种麻醉方式下患者的血流动力学变化及术后苏醒时间的差异,为麻醉期间的护理提供理论依据。现报道如下。
1 资料与方法
1.1 一般资料 选取2014至2015年两年间在本院择期行上腹部手术、ASAⅠ~Ⅱ级的60例患者。术前检查血常规、肝功能均在正常范围,无心血管病史和慢性阻塞性肺疾病,心电图检查无异常。采用随机数字表法,分为对照组和联合组,每组30例。对照组男18例,女12例,年龄28~71岁,中位年龄49.5岁,其中胃大部切除术12例,胆囊切除+胆总管探查9例,脾切除术5例,肝叶切除术2例,胰腺癌根治术2例;联合组男17例,女13例,年龄25~70岁,中位年龄47.5岁,其中胃大部切除术10例,胆囊切除+胆总管探查7例,脾切除术6例,肝叶切除术4例,胰腺癌根治术3例。两组患者性别、年龄、病种等一般资料比较,无统计学差异(P<0.05)。
1.2 麻醉方法 两组均于术前30 min肌内注射阿托品0.5mg,苯巴比妥纳0.1g,入室后静脉输注乳酸钠林格氏液8-10mL/kg。联合组全麻诱导前先于硬膜外穿刺、置管, 平卧测定呼吸、循环基础值后,经硬膜外导管注入2%利多卡因5mL,麻醉平面控制在T4~12之间,硬膜外麻起效后,经硬膜外导管追加2%利多卡因5mL。静脉注射丙泊酚、琥珀酰碱快速诱导气管内插管,术中吸入安氟醚,浓度为1%,间断芬太尼、万可松入壶。对照组不用硬膜外阻滞,全麻诱导和维持同联合组,术中安氟醚吸入浓度为2%-4%。
1.3 护理
1.3.1 心理护理 手术和麻醉均为有创性的治疗,常使患者术前生理和心理处于应激状态,再加上患者存在一些与外科疾病并存的内科疾病,使患者机体生理潜能承受巨大负担,负性心理干扰麻醉和手术顺利实施,突出表现为紧张、恐惧和焦虑。同时由于患者自身疾患和应激负荷的不同,有的患者即使术前应用镇静剂,效果也欠满意。因手术室术前访视在降低患者的应激反应中有很好的作用,故护理人员术前要访视患者,评估患者情绪状态,向患者解释此麻醉方式的目的、过程、硬膜外镇痛的意义及镇痛泵的使用方法、术中体位变化的方法等,消除心理障碍,减轻负性心理情绪对术中生命体征和麻醉效果的影响,提高其对手术和麻醉的耐受力,从而获得安全感和相对稳定心态,使其以良好的心理状态愉快地接受手术及配合手术[3]。
1.3.2 体位护理 体位的正确与否直接影响到麻醉及手术的效果。由于术中硬膜外穿刺时患者取侧卧位,而全麻诱导、插管期间需取平卧位及手术本身的体位要求,患者在此期间体位变动频繁,同时又因手术床窄,因此体位安全不可忽视。护理人员在麻醉过程中要做到以下3点(1)安置患者体位时,要扶持或协助患者更换体位,慎防改变患者体位时坠床。(2)要及时评估患者术中体位的适应度、改变体位和姿势的能力,以保证术中患者体位处于放松、舒服和协调的状态。(3)改变体位时应稳、轻、柔,避免拖、拉、推。对无法维持稳定性体位的患者,应使用合适的支持物及保护性设施,防止术中因体位不当引起的皮肤损伤和并发症。
1.4 观察指标 分别记录两组患者插管前、插管时的收缩压)SBP)、舒张压(DBP)及心率(HR)的变化。
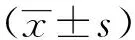
2 结果
2.1 两组患者不同时段血压及心率变化情况比较 入室插管前两组患者SBP、DBP、HR比较无统计学差异(P>0.05)。联合组患者诱导平稳,插管时应激反应轻,心率与插管前相比无统计学差异(P>0.05),血压较插管前降低;对照组患者诱导插管时的应激反应较重,血压、心率较插管前显著增加(均P<0.05)。组间比较,在诱导插管时,对照组患者的血压和心率显著高于联合组(P<0.05)。详见表1
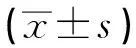
表1 对照组和联合组麻醉期间血压和心率的变化情况比较
2.2 两组患者术毕苏醒时间比较 联合组术后平均苏醒时间为(3.12±1.05)min,仅3例术后10min左右清醒,其他患者均术毕清醒。对照组术后平均苏醒时间为(16.5±1.12)min,经统计学分析,差异有统计学意义(P<0.05),即联合组患者术后苏醒时间短于对照组。手术后麻醉清醒时间。见表2
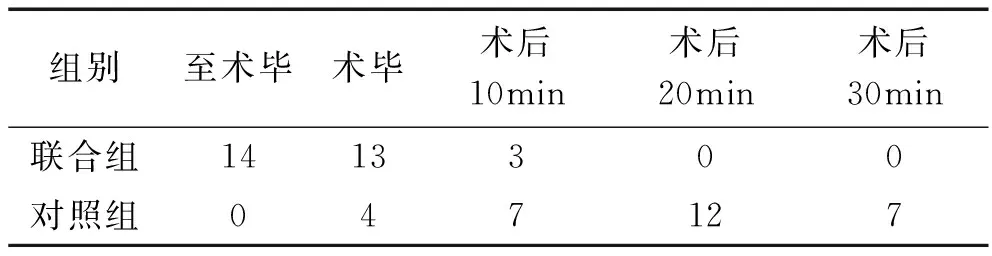
表2 手术后麻醉清醒时间(例)
3 讨论
全麻气管插管期间由于机械刺激喉部和气管的神经末梢,而引起交感-肾上腺的应激反应,表现平均动脉压升高,心率加快,血浆中儿茶酚胺(肾上腺素、去甲肾上腺素)、生长激素等均升高[4]。同时,气管插管全麻还存在麻醉药物耗量大和术后苏醒延迟等缺点。而硬膜外阻滞从应激反应的角度来说,使手术部位的向心传导阻滞,从而降低了交感神经紧张性,去甲肾上腺素得以稳定。但单纯的硬膜外阻滞后,迷走神经反射依然存在,手术探查时导致内脏牵拉痛、鼓肠、恶心等。应用浅全麻复合硬膜外阻滞,起到了取长补短的作用,病人插管时的应激反应明显减轻,减少了术中需加深麻醉而用大量的肌松药及吸入大量的安氟醚而延长术后清醒时间,还可用于术后镇痛,同时气管插管全麻弥补了单纯硬膜外阻滞易引起内脏牵拉痛和关腹困难等不足。做好患者的心理评估及体位的护理,对于保证全麻复合硬膜外阻滞麻醉的效果也起到重要作用。
[1] 林美珍.手术室无墙式围手术期护理体会[J].现代临床护理,2006,8(5):33.
[2]刘俊杰,赵俊.现代麻醉学[M].北京:人民卫生出版社,1997.554
[3]邹展.全麻复合硬外麻应用于大型胸腹部手术的麻醉效果观察[J].广东医学院学报,1997,15(3):245.
[4]余毅玲,吴绮丽,蔡友娟.全麻复合硬膜外阻滞麻醉的术中观察及护理[J].现代临床护理,2008,7(5):39-40.
10.3969/j.issn.2095-9559.2017.05.028
2095—9559(2017)05—3374—02
2016-10-29

