床旁肺部超声评分对呼吸窘迫患儿持续气道正压通气疗效的评估
牛慧敏 徐丽瑾 高洁 于明月 薛红元
·临床研究·
床旁肺部超声评分对呼吸窘迫患儿持续气道正压通气疗效的评估
牛慧敏 徐丽瑾 高洁 于明月 薛红元
目的 探讨床旁肺部超声评分对新生儿氧合能力的评估价值,研究其在预测肺表面活性物质需求管理方面的应用价值。方法 选取178例呼吸窘迫且行持续气道正压通气治疗的新生儿,根据出生时胎龄分为孕周≤37周组患儿85例和孕周>37周组患儿93例,分析肺部超声评分与氧合状态的相关性,以及其在预测新生儿肺表面活性物质应用需求中的诊断效能。结果 178例患儿床旁肺部评分中位数为16分,肺部超声评分与平均气道压(MAP)水平呈正相关(r=0.429,P<0.01);孕周>37周组与≤37周组比较,除肺部评分比较差异无统计学意义外,氧动脉分压与吸入氧浓度比值(PaO2/FiO2)、肺泡-动脉氧分压差、氧合指数及动脉血氧与肺泡气氧分压比值比较差异均有统计学意义(均P<0.05)。两组肺部超声评分与PaO2/FiO2、肺泡-动脉氧分压差、氧合指数及动脉血氧与肺泡气氧分压比值均相关(均P<0.05);ROC曲线分析显示,肺部超声评分预测孕周>37周患儿应用肺表面活性物质的临界值为12分,曲线下面积为0.793,敏感性为84.7%,特异性为57.8%;预测孕周≤37周患儿应用肺表面活性物质的临界值为15分,曲线下面积为0.931,敏感性为99.7%,特异性为62.8%。结论 肺部超声评分与新生儿的氧合状态呈正相关;与孕周>37周相比,其可以更有效地预测孕周≤37周持续气道正压通气治疗早产儿应用肺表面活性物质。
超声评分,肺部;氧合状态;新生儿,早产;表面活性物质
近年来,肺部超声诊断结果的标准化和可信度已经在不同年龄段得到验证和确认,床旁肺部超声使简单快速识别正常肺充气与间质模式或肺泡模式形成对比成为可能[1-2]。新生儿体型较小,通常无肥胖或体质量超标现象,床旁肺部超声对其呼吸窘迫诊断更为容易。新生儿瞬间呼吸急促和呼吸窘迫综合征是新生儿最为常见呼吸系统疾病,通常给予患儿持续气道正压通气(continuous positive airway pressure,CPAP)治疗或表面活性剂处理[3-7]。本研究旨在探讨应用肺超声评分评估新生儿氧合状态,以及其在预测CPAP治疗时肺表面活性物质的价值。
资料与方法
一、研究对象
选择2015年1月至2017年1月在我院分娩且同时接受CPAP治疗的呼吸窘迫新生儿178例,其中男90例,女8例。出生时胎龄29.1~40.1周,平均(33.2± 3.1)周,体质量2403~3309 g,平均(3104±849)g。其中,经肺表面活性物质处理者45例(25.3%)。根据出生时胎龄分为孕周≤37周组患儿85例和孕周>37周组患儿93例。纳入标准:患儿的临床病历资料完整,除外先天性畸形患儿或染色体异常患儿、先天性肺部疾病患儿、严重脓毒症或脓毒性休克患儿、胎粪吸入综合征患儿及非生产时表面活性物质处理的患儿。所有患儿均由其监护人代为签订书面知情同意书;本研究经我院道德伦理委员会审核通过。
二、仪器与方法
1.超声检查:使用Philips CX 50彩色多普勒超声诊断仪,L12-3探头,频率3~12 MHz。患儿取仰卧位,超声检查双肺区域的划分参考《新生儿肺脏疾病超声诊断学》[8],即对患儿前、后、侧胸壁的上、下部共计12个肺部区域进行检查,肺部超声评分为上述12个区域的总和,总分为0~36分。肺部超声评分标准[7]:①正常通气,少于2个单独B线或肺滑动征伴A线,评分为1分;②肺通气中度降低区,典型多发B线,评分为2分;③肺通气重度减少区,多发融合性B线,评分为2分;④肺实变区,组织成像伴典型支气管充气征,评分为3分。为保证检测结果的一致性,所有患儿均由经过专业培训的同一检测者完成检查。
2.氧合状态检测:使用GEM Premier 3000血气分析仪检测患儿动脉血,获取氧动脉分压(PaO2)及相关参数;使用美国AVEA Ventilator AJV04175呼吸机给予患儿机械通气,根据患儿动脉血气分析调节吸入氧浓度(FiO2)。根据公式获得以下参数:①PaO2与FiO2比值(PaO2/FiO2);②肺泡-动脉氧分压差=肺泡气氧分压(PA)-PaO2;③氧合指数=平均气道压(MAP)× FiO2×100/PaO2;④PaO2与PA比值(PaO2/PA)。
三、统计学处理
应用SPSS 22.0统计软件,计量资料以x±s或中位数和范围区间描述,组间比较行t检验或方差齐性检验;计数资料以百分比表示,行χ2检验或Fisher精确检验;肺部超声评分与MAP水平、氧合指数及肺功能相关指标的关系采用Spearman相关性分析;ROC曲线分析床旁肺部超声评分预测患儿应用肺表面活性物质的诊断效能。P<0.05为差异有统计学意义。
结果
178例患儿出生后(2.7±0.9)h进行床旁超声监测,肺部超声声像图分别可见:①肺实变:肺呈“肝样变”;②支气管充气征:支气管内充气或充液征;③肺泡-间质综合征:肺野内存在3条以上B线;④弥漫性白肺:肺野内各区均表现为密集的B线,A线消失;⑤肺滑动征减少或消失:胸模线随呼吸运动减低或消失,与胸壁的相对运动减低;⑥胸腔积液:胸腔内可见无回声区。见图1。
一、肺部超声评分与MAP水平、氧合指数的关系
根据评分标准,178例患儿CPAP治疗前床旁肺部超声评分4~34分,中位数16分;患儿MAP水平4.12~7.04 cmH2O,平均(5.14±1.83)cmH2O;氧合指数1.3~3.3,平均2.2±1.6。178例患儿肺部超声评分与MAP水平、氧合指数呈正相关(r=0.429、0.549,均P<0.01)。
二、两组肺部超声评分与肺功能评价指标的关系
孕周≤37周组和孕周>37周组肺部超声评分及肺功能评价指标比较见表1。两组比较,除肺部超声评分比较差异无统计学意义外,其余肺功能评价指标差异均有统计学意义(均P<0.05);且两组肺部超声评分与肺功能评价指标、PaO2/FiO2、肺泡-动脉氧分压差、氧合指数及PaO2/PA均相关,见表2。
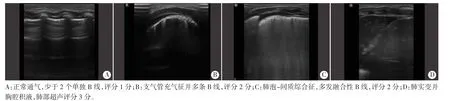
图1 肺部超声图像

表1 孕周>37周组与≤37周组患儿肺部超声评分及肺功能评价指标比较
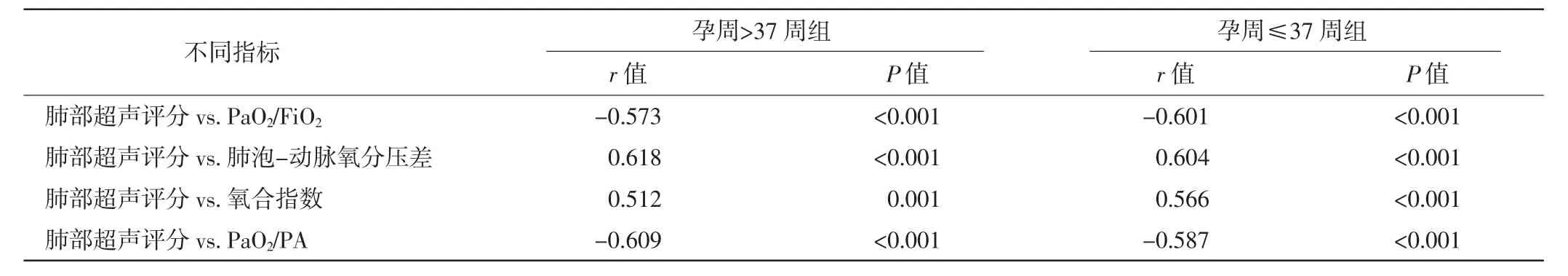
表2 孕周>37周组和孕周≤37周组肺部超声评分与肺功能评价指标的相关性测值
三、ROC曲线预测肺部超声评分在肺表面活性物质中的应用
ROC曲线分析显示肺部超声评分预测178例患儿应用肺表面活性物质的临界值为13分,曲线下面积为0.864(95%可信区间:0.694~0.923,P<0.001),敏感性为89.4%,特异性为60.3%。其中,肺部超声评分预测孕周>37周患儿应用肺表面活性物质中的临界值为12分,曲线下面积为0.793(95%可信区间:0.504~0.887,P<0.01),敏感性为84.7%,特异性为57.8%;肺部超声评分预测孕周≤37周患儿应用肺表面活性物质的临界值为15分,曲线下面积为0.931(95%可信区间:0.799~0.984,P<0.01),敏感性为99.7%,特异性为62.8%。见图2。
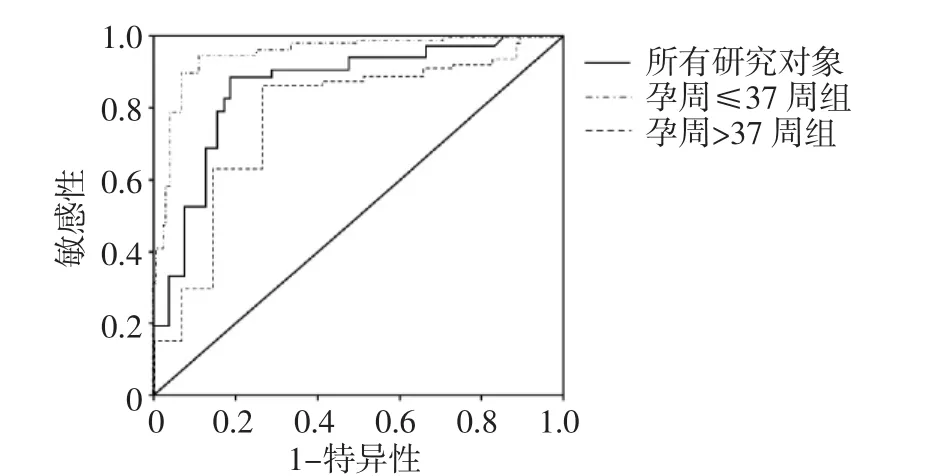
图2 床旁肺部超声评分预测患儿应用肺表面活性物质的ROC曲线图
讨论
新生儿呼吸窘迫综合征是由于肺成熟度差,肺泡表面活性物质缺乏所致,主要表现为出生后进行性呼吸困难和呼吸衰弱,该病死亡率高,多见于早产儿,CPAP治疗和肺表面活性物质的使用是目前治疗呼吸窘迫综合征的主要手段。Schmölzer等[3]采用Meta分析方式纳入4项临床研究共2782例研究对象,评估出生时给予经鼻CPAP治疗在预防早产儿死亡和支气管肺发育不良的作用,结果显示与侵入性气管插管比较其具有更好的治疗效果。云金妹[4]将120例早产新生儿随机分为两组,分别给予肺表面活性物质和常规处理措施,观察显示预防性地给予肺表面活性物质后,早产新生儿呼吸窘迫综合征的发生率显著降低,患儿血气分析指标也有所改善。李花和韦红[5],以及韩文等[6]均对呼吸窘迫综合征新生儿早期进行肺表面活性物质注入后给予CPAP治疗,结果发现两者联合应用可使呼吸窘迫综合征患儿的通气状况、氧合及MAP水平均改善,治疗成功率显著提高。床旁肺部超声图像可用于新生儿瞬间呼吸急促和呼吸窘迫综合征的诊断,且可以对治疗效果进行及时评估,并可达到很好的一致性。本研究将肺部超声评分用于评估呼吸窘迫综合征患儿的治疗效果,结果表明肺部超声评分与氧合指数均呈正相关,且不同孕周患儿二者相关程度类似。
床旁肺部超声评分在预测应用肺部表面活性物质的诊断准确性与新生儿出生时孕周有一定关系,本研究表明,对于胎龄<37周的新生儿具有较高的诊断可靠性,其诊断的敏感性为99.7%,特异性为62.8%,曲线下面积为0.931;而对于胎龄≥37周的新生儿,其诊断的敏感性为84.7%,特异性为57.8%,曲线下面积为0.793,均低于胎龄<37周新生儿。分析原因可能为孕周≥37周组的患儿均为伴有新生儿瞬间呼吸急促和肺部感染等所导致的症状,进而影响肺部超声评分对其的诊断效能。羊水板层小体计数虽然可通过诊断肺成熟度预测新生儿呼吸窘迫综合征发生的可能性[9-10],但对于需采取肺表面活性物质进一步治疗的患儿尚存不足之处[11];鉴于肺表面活性物质在CPAP治疗患儿中的应用具有选择性,所以临床上亟须一项有效方式来识别;而床旁肺部超声评分有助于准确识别该类患儿,尽可能及早给予患儿肺表面活性物质的应用,不必待氧合进一步恶化后才予以处理。本研究中,床旁肺部超声在患儿出生后约2 h内即进行监测,这也与指南上对于新生儿瞬间呼吸急促的推荐时间基本一致[12]。
本研究存在一定的局限性:首先采用超声波进行检查和诊断在一定程度上依赖于操作者技术水平,但是可以通过培训操作者降低上述因素的影响,本研究结果分析也表明操作者影响并非显著性因素;其次,本研究所纳入的患者数量较少,一定程度会影响统计处理结果。结合上述的不足之处,后续的研究应注重结果的判读和纳入更多的研究对象,同时对纳入的研究对象进行分层处理,进一步分析肺部超声评分在新生儿不同呼吸严重程度诊断和疗效评价中的价值。
综上所述,肺部超声评分与新生儿的氧合状态呈正相关;与孕周>37周相比,其可以更有效地预测孕周≤37周持续气道正压通气治疗早产儿应用肺表面活性物质。
[1] Raimondi F,Rodriguez Fanjul J,Aversa S,et al.Lung ultrasound for diagnosing pneumothorax in the criticallyⅢneonate[J].J Pediatrics,2016,175(5):74-78.
[2] Volpicelli G,Elbarbary M,Blaivas M,et al.International evidencebased recommendations for point-of-care lung ultrasound[J].Intensive Care Medicine,2012,38(4):577.
[3] Schmölzer GM,Kumar M,Pichler G,et al.Non-invasive versus invasive respiratory support in preterm infants at birth:systematic review and meta-analysis[J].BMJ,2013,347(10):5980.
[4] 云金妹.肺表面活性物质预防新生儿呼吸窘迫综合征的临床疗效评价[J].临床肺科杂志,2015,20(3):556-557.
[5] 李花,韦红.早晚期实施气管插管-肺表面活性物质-拔管使用持续气道正压通气技术对新生儿呼吸窘迫综合征的影响[J].中国小儿急救医学,2014,21(9):579-581.
[6] 韩文,尹丽明,冯晓英,等.早期应用持续气道正压通气治疗新生儿呼吸窘迫综合征临床观察[J].中华实用诊断与治疗杂志,2014,28(2):193-194.
[7] 李莲花,杨倩,李黎明,等.肺部超声评分评估急性呼吸窘迫综合征患者病情严重程度及预后的价值[J].中华危重病急救医学,2015,27(7):579-584.
[8] 刘敬.新生儿肺脏疾病超声诊断学[M].郑州:河南科学技术出版社,2013:21-26.
[9] Sakonidou S,Dhaliwal J.The management of neonatal respiratory distress syndrome in preterm infants(European Consensus Guidelines-2013 update)[J].Arch Dis Child Educ Pract Ed,2015,100(5):9-11.
[10]王循红,陈宝艳,吴伟华,等.整体护理在羊水板层小体检测新生儿呼吸窘迫综合征中的应用效果[J].中华现代护理杂志,2015,21(29):3562-3564.
[11]郭芳,朱进秋,李佳,等.150例早产儿出生时羊水板层小体计数和泡沫试验的阴性预测值、阳性预测值、敏感性及特异性之间的比较[J].中国优生与遗传杂志,2014,6(7):99-100.
[12]Bowen JR,Algert CS,Tim BP,et al.Trends in use of neonatal CPAP:apopulation-basedstudy[J].BMCPediatrics,2011,11(1):1-7.
欢迎基金资助课题的论文投稿
为了进一步提高本刊的学术水平,鼓励基金资助课题(国家自然科学基金,国家各部委及省、市、自治区各级基金)的论文投到本刊。我刊决定,将对上述基金课题论文以绿色通道快速发表。请作者投稿时,在文中注明基金名称及编号,并附上基金证书复印件。
欢迎广大作者踊跃投稿!
本刊编辑部
Evaluation of the effect of bedside lung ultrasound score on continuous positive airway pressure in treatment of neonates with respiratory distress
NIU Huimin,XU Lijin,GAO Jie,YU Mingyue,XUE Hongyuan
Department of Ultrasound,Hebei General Hospital,Shijiazhuang 050051,China
Objective To investigate the value of using lung ultrasound score(LUS)in the evaluation of the oxygenation capacity of neonates in the beside,and to explore the application value of this method in predicting the need for surfactant administration.Methods A total of 178 cases of respiratory distress with treatment of continuous positive airway pressure ventilation were included.According to gestational age,there were 85 cases of neonates with gestational age≤37 weeks and 93 cases of gestational age>37 weeks groups.The correlation between LUS and oxygenation status,and its diagnostic efficacy in the prediction of the need for surfactant administration in neonates were analyzed.Results The median LUS in 178 neonates was 16,there was a significant positive correlation between LUS and mean airway pressure(r=0.429,P<0.01).There was no difference in LUS between gestational age≤37 weeks and gestational age>37 weeks.However,significant correlation was found between LUS score and PaO2/FiO2,alveolar-arterial gradient,oxygenation index and arterial to alveolar ratio in gestational age≤37 weeks group and gestational age>37 weeks group,there were significant difference(all P<0.05).There were significant differences between the two groups in terms of oxygen partial pressure and oxygen inhalation ratio,alveolar-arterial gradient,oxygenation index and arterial to alveolar ratio(all P<0.05).The ROC curve showed that the critical score of using pulmonary surfactant was 12 in gestational age>37 weeks group,the area under the curve was 0.793,the sensitivity was 84.7%,the specificity was 57.8%.The critical score of using pulmonary surfactant was 15 in gestational age≤37 weeks group,the area under the curve was 0.931,the sensitivity was 99.7%,and the specificity was 62.8%.Conclusion The LUS is positive correlated with oxygenationstatus in both term and preterm neonates,and compared with gestational age>37 weeks which can be more effective in prediction of the surfactant administration in preterm babies with a gestational age less than 37 weeks under continuous positive airway pressure.
Ultrasound score,lung;Oxygenation status;Neonates,preterm;Surfactant
R445.1
A
2017-03-03)
河北省卫计委重点课题计划(20170344)
050051 石家庄市,河北省人民医院超声科(牛慧敏、高洁、于明月、薛红元),儿科(徐丽瑾)
薛红元,Email:nhm7865@163.com

