医院不合理用血现象调查分析
冯长俊
(金昌市中心血站,甘肃金昌737100)
医院不合理用血现象调查分析
冯长俊
(金昌市中心血站,甘肃金昌737100)
为加强临床医生对输血指征的掌握和风险意识,树立科学合理的输血理念,确保输血安全和减少输血传播疾病的发生,同时对有限的血液资源进行有效保护,近几年卫生行政部门和输血医疗机构加大对临床合理输血的监管力度,以杜绝临床不合理输血现象的发生。
医院;不合理用血;输血医学
随着医学科学的快速发展,输血医学也在迅速发展和进步,从开始的输注全血发展到现在的成分输血,尤其是卫生行政部门和输血医疗机构加大对临床合理输血的监管力度,加强了临床医生对输血指征的掌握和风险意识。通过2015年甘肃省卫计委的督导检查,发现我市几乎所有医院都存在用血不合理现象,主要表现在对输血适应证把握不严,且血浆输注的不合理现象较为突出,现以金昌市某三级医院为例介绍如下。
1 资料与方法
1.1 资料
2015年对金昌市某三级医院所有科室用血的350名患者进行统计分析。
1.2 方法
以中华人民共和国卫生部《临床输血技术规范(2000)》(以下简称《规范》)为依据,分析红细胞、血浆、血小板、冷沉淀的用血适应证是否符合要求。
1.3 判断指标
(1)如果输血浆,患者凝血酶原时间(PT)或活化部分凝血活酶时间(APTT)小于正常的1.5倍时输注为不合理,血浆用来扩容、补充白蛋白、提高免疫力、搭配输血、促进伤口愈合均为不合理输注。
(2)输红细胞时,内科患者血红蛋白>60 g/L或血细胞比积>0.2为不合理,外科患者血红蛋白>70 g/L为不合理。
(3)输注冷沉淀时纤维蛋白原>0.8 g/L为不合理。
2 结果(见表1)
3 讨论
3.1 冰冻血浆不合理输注
卫生部《规范》中规定,凝血酶原时间(PT)或活化部分凝血活酶时间(APTT)≥正常的1.5倍,可以输注新鲜冰冻血浆(FFP),以纠正凝血机制障碍。临床上有些患者PT或APTT虽然延长,但仍在正常的1.5倍范围内,却输注了血浆,且输注血浆时多数剂量不足(血浆使用量每次为10~15m l/kg才能达到较好的治疗效果)。目前FFP在国内外均有滥用趋势,不合理性主要表现在使用血浆扩容、补充白蛋白、提高免疫力、搭配输血、促进伤口愈合等。殊不知血浆的使用目的是为了补充凝血因子,而不应用于扩充血容量[1]。冰冻血浆制品分新鲜冰冻血浆和普通冰冻血浆两种,少数临床医生遇到患者急性失血、出血等情况时,不认真评估需要输多少血及是否需要输注血浆,而为提高成分输血应用比率,临床上均采用不同献血者悬浮红细胞或血浆混合输注,违背了临床更科学、合理和安全有效的成分输血技术的宗旨[1],这对受血者的危害远大于单一献血者全血的输注。补充蛋白的最佳方法应该是输注血清蛋白;补充营养的正确方式是进食及胃肠外静脉营养的方法,因为异体蛋白质必须先分解成氨基酸才能参与机体组织蛋白质的合成。血浆蛋白的半衰期为20天,所含氨基酸释放缓慢,且人体必需的色氨酸和亮氨酸含量较低,所以用输注血浆的方法提高机体蛋白水平和补充营养是极不合理的。同时应该认识到,输注血浆的风险较大,有可能使患者患上某些传染病,还可能给患者带来较多输血不良反应[2],也可能通过输注导致患者患上新的疾病。
3.2 悬浮红细胞不合理输注
主要表现为医生未能严格掌握输注指征。红细胞输注是临床输血最主要和最多的输血形式,其功能主要是携带氧气到机体的组织细胞。若患者严重贫血或血容量不足时都会影响机体氧的输送,从而影响其生理功能。按照卫生部《规范》[2],一般情况下,心血管功能正常的患者总体失血量<20%,可通过输注大量胶体液或晶体液来补充因失血造成的血容量不足,然后再根据患者具体情况考虑是否输注少量红细胞或不输,基本可解决失血带来的机体供氧问题。急性失血患者血红蛋白保持在70~100 g/L之间,根据患者的贫血程度、心肺代偿功能、代谢情况及年龄等因素决定是否需要输血。血红蛋白<70 g/L和失血量达血容量的20%~30%,内科血红蛋白<60 g/L或血细胞比积<0.2,伴有明显贫血症状就属于输血适应证,同样根据患者的贫血程度、心肺代偿功能、有无代谢率增高以及年龄等因素决定是否输血。但较多临床医生存在对机体失血后的代偿机制和机体低氧耐受力认识不足的现象,从而导致不必要的红细胞输注。甚至部分患者对失血的误解及认识不足,为了能尽快使病情好转而主动要求输血,导致了不科学、不合理的输血。
3.3 血小板和冷沉淀的不合理输注
血小板不合理输注主要表现在对输注效果评价有误、没有掌握输注一个单位机采血小板的实际含量等。部分临床医生未掌握输注指征,认为指标的数值低就必须输注,反正输注血小板会使血小板数值增高,这是有益无害的,结果造成不合理输注血小板。其实只要掌握了血小板输注指征,就不会出现此类情况。
冷沉淀的不合理输注主要表现在没有了解其成分,最主要的是没有掌握如何使用,只知道含有凝血因子Ⅷ,不了解还含有其他4种成分,只要出血量多,就使用冷沉淀进行止血。其实,这只是治疗的一个方面,另一方面可考虑手术,因为冷沉淀在临床中还有其他作用。
4 对策建议
4.1 强化管理
各医院要遵照合理、科学的原则制订用血计划,不得浪费和滥用血液。严格落实临床用血申请管理制度,做到临床用血前的备案登记以及用血后的效果质量评估,为配合做好临床诊疗工作提供有效依据。完善管理制度,不定期对本单位临床用血制度执行情况进行自查,杜绝不合理用血情况的发生。
4.2 加强培训
各级卫生行政部门和血液管理机构要加强对医务人员临床用血制度的培训工作,对新入职的医务人员做到岗前培训考核合格后上岗,对在临床用血和输血岗位工作的医务人员进行业务培训,使其对临床用血相关知识的知晓率达到100%。
4.3 积极开展自体输血
临床医生及输血相关技术人员都应熟练掌握输血适应证,正确应用临床输血和血液保护技术,科学、合理地用血,防止滥用血液,倡导并有效实施自体输血技术。坚持临床输血基本原则:(1)能不输血尽量不输;(2)能少输绝不多输;(3)输血应首选成分血。三级医院、有条件的二级医院应积极开展自体输血,建立并完善管理制度和技术规范,提高合理用血水平,保证医疗质量和安全。各医院应动员符合条件的患者接受自体输血,以增强输血治疗效果和安全性。
综上所述,临床医生在输血治疗上存在较多误区,且输血风险意识不强,要真正做到科学、合理用血的根本取决于医院输血制度和监督机制的建立,还取决于医务人员高度的责任心。在输血管理委员会充分发挥监督和管理作用的前提下,临床医生输血技术水平不断更新和提高显得尤为重要,只有这样,才能从根本上杜绝临床不合理输血现象的发生。
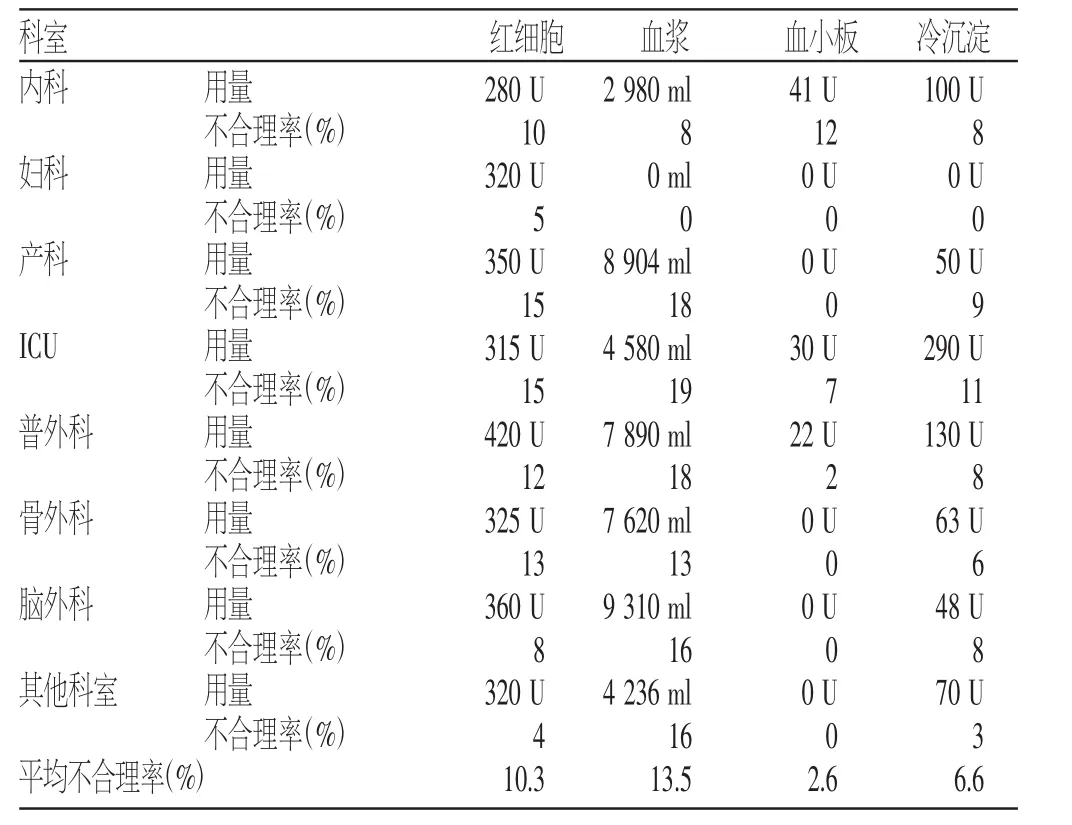
表1 2015年金昌市某三级医院各科室用血统计结果
[1]邓永福,杨明清.临床输血实用新技术[M].北京:人民军医出版社,2007.
[2]刘利明,陈蓉.成分输血不合理现象浅析[J].中国输血杂志,2006(6):486-487.
R195
B
1671-1246(2017)18-0088-02

