ICU脓毒血症患者胰岛素强化治疗的护理
李朝霞
(华中科技大学同济医学院附属同济医院急诊科ICU,湖北 武汉 430030)
ICU脓毒血症患者胰岛素强化治疗的护理
李朝霞
(华中科技大学同济医学院附属同济医院急诊科ICU,湖北 武汉 430030)
目的 探究ICU脓毒血症患者胰岛素强化治疗的护理。方法 选取本院2014年1月~2015年1月收治的63例浓毒血症的患者,将其随机分成强化治疗组(32例)与常规治疗组(31例)。两组患者都是根据药敏结果进行选用抗生素的,强化组在此基础上选用的是胰岛素强化控制血糖。观察两组患者住院的时候,患者的死亡率、ICU住院的时间、患者治疗期间白细胞出现异常情况的时间、发热的时间以及治疗过程中抗生素使用的时间,并将其进行对比。结果 通过与常规的治疗组相比,使用胰岛素进行强化治疗的患者在住院期间出现患者死亡的情况降低,ICU患者的住院时间、白细胞出现异常时间、发热的时间以及抗生素使用的时间都得到了明显的缩短,经过对比,差异有统计学意义(P<0.05)。结论 使用胰岛素对患者进行强化治疗能够有效地缓解患者的病情,对于ICU脓血症的患者进行血糖控制,缓解患者的病情。
重症监护病房;脓毒症;胰岛素/治疗应用;护理工作
在对危重症病患者进行治疗的过程中,严重的疾病会使患者出现过激的情绪,这样就会导致患者的机体出现严重损坏的情况,甚至是影响到能量的代谢。通常情况下,都是认为这是患者的血糖过高而使患者出现过激的情绪,同危重症患者的临床生理变化一致,为此,人们加强了对应激性高血糖代谢絮乱的研究。为了能够有效地控制患者血糖过高对患者机体产生的危害,应该将胰岛素的强化治疗应用在ICU危重症患者的治疗上。对患者进行短期的强化胰岛素治疗能够有效的缓解患者出现感染并发症的情况、MODS发生的几率以及患者出现病死的情况,并且能够有效地缩短ICU患者住院的时间。以下将对危重症病患者的高血糖进行胰岛素强化治疗以及相关的护理。
1 资料与方法
65.1岁,肺部感染16例,腹部感染11例,血液感染2例,其他部分感染2例。两组患者性别、年龄以及感染部分的分布等方面比较,差异无统计学意义(P>0.05)。
1.2 方法
强化治疗组与常规治疗组均是根据药敏结果选用的抗生素进行治疗的。在对强化治疗组的患者进行治疗而时候,需要在此基础上使用胰岛素进行治疗,使用微量泵对患者的血糖进行控制(50 mL的生理盐水与50 U的胰岛素)。在对患者进行治疗的时候,强化治疗组的患者血糖应该控制在4.0~6.1 mmol/L,常规组患者的血糖应该控制在10.0~11.1 mmol/L。在对强化治疗组的患者进行血糖控制的时候,需要每隔1 h就对患者的末梢血糖进行检测,等到患者的血糖等到有效地控制之后在每个4 h对患者的末梢血糖进行监测。
1.1 一般资料
选取2014年1月~2015年1月收治的63例浓毒血症的患者,均符合脓血症患者的诊断的标准[2]。将其随机分成强化治疗组(32例)与常规治疗组(31例)。强化治疗组男18例,女14例;年龄23~79岁,平均年龄62.8岁,感染部位是肺部17例,腹部9例,血液感染3例,其他部位感染3例。常规治疗组男16位,女15位,年龄20~83岁,平均年龄
2 结 果
将两组患者的治疗情况进行对比,强化治疗组患者在住院时发生病死的几率明显降低,在ICU患者住院的时间、患者白细胞出现异常的时间、发热的时间以及患者抗生素使用的时间都得到了明显的下降,差异有统计学意义(P<0.05)。见表1。
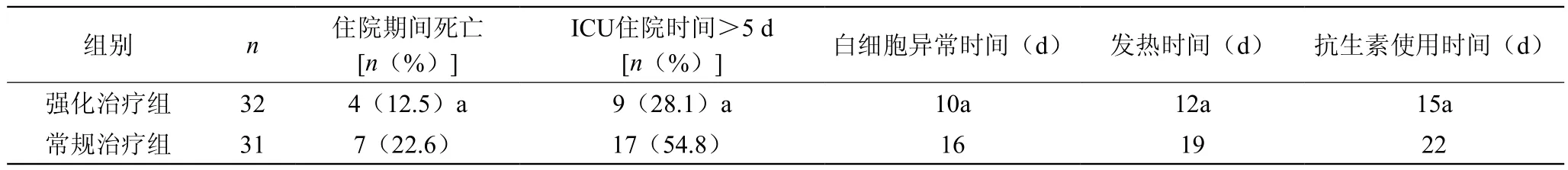
表1 两组患者预后比较
3 讨 论
应激性高血糖是人体进行自身防御反应的一部分,血糖的持续升高与患者,出现危重病情情况成正关系。有越来越多的研究数据表明,保证正常的血糖与胰岛素的治疗,即使将这些原理应用到无糖尿病危重病患者身上,对于,控制器官的损伤也有所帮助,出现应激性高血糖患者的机体免疫功能会有所下降,这样产生感染的情况非常高,感染本身也可以作为应激原,加重患者出现应激性高血糖,这样就会产生一定的恶性循环。人体的营养底物是维持人体组织、器官功能的基础,人体处于高度应激状态下,会出现高能耗、高氧耗和高分解代谢的情况,这样就增加了机体能量储存的消耗,最终导致细胞出现水肿、溶解和器官功能衰竭的情况。当患者的血糖达标之后,还应该加强血糖的控制,防止出现低血糖。
3.1 在治疗的过程中加强培训
在对患者血糖进行控制的时候,护士主要是负责患者血糖的检测以及胰岛素静脉注射的速度,但是长久以来,对患者血糖的控制并没有像呼吸、肾功能的检测一样得到广大医护人员的重视,这样就导致患者出现低血糖的情况,并且医护人员对患者血糖的控制并不合理。本医院子在对患者的血糖进行监控的时候,糖尿病小组应该定期对全科护士进行高血糖危害以及血糖检测控制的培训,及时发现患者血糖出现的问题,并将其进行上报。
3.2 心理护理
对于住进ICU的患者来讲,医生需要对患者实际的病情进行评估,并将ICU的环境、探视情况、护理人员工作的主要程序详细的介绍给患者的家属,使其了解到ICU的实际情况,并且得到患者与家属的信任。因为在使用胰岛素进行治疗的时候,需要频繁的进行采血,但是这样就会导致患者的因为采血的疼痛而出现紧张、焦虑的情绪,甚至是出现抗拒采血的情况。所以,在对高血糖患者进行采血检测的时候,应该对患者及家属解释血糖检测重要性,对患者不良的心理进行疏导,使其能够积极地配合治疗。
3.3 正确监测血糖
在对患者进行治疗的时候,准确的使用血糖测定的方式能够有效地保证患者血糖检测的准确性,可以有效地增强患者治疗的安全性。但是就目前的情况看,末梢快速血糖检测仪是患者临床上使用的最为广泛的,因为这样的血糖测试仪器使用方式必要简单,对患者出现损害比较少,并且已经得到了广泛的应用。在对患者进行采血的时候,应该固定在一定的时间之内,选择无名指尖,并且进针的深度在2~3 mm,使皮肤乳头层毛细血管的血液自然流出,出现用力挤压导致血糖值偏低的情况出现。
3.4 预防低血糖
患者出现低血糖通常都是在禁食、病情变得危重或者是胰岛素过量的时候,有时低血糖带来的危害比高血糖更加严重,特别是危重病患者大多数存在意识障碍或者是接受机械通气、镇静药物等治疗的时候出现低血糖的症状、体征不典型,并且没有及时发现,这样就会造成患者出现严重的脑损害情况,甚至是出现死亡的可能性。所以,在对患者进行治疗的时候,需要严格监控患者的血糖情况,注意低血糖出现的非特异性情况,比如:患者的心率增加、皮肤出现多汗的情况等等,及时发现患者出现的低血糖情况,并进行高糖处理。当患者的血糖低于3.9 mmol/L就是低血糖,这是采用胰岛素进行治疗的时候经常出现的并发症。如果患者的血糖低于2.2 mmol/L,就可能导致患者出现神经系统不可逆的损害,所以,必须及时发现并进行处理。如果出现低血糖的情况,应该立即停止使用胰岛素进行治疗,采用50%葡萄糖40~60 mL静脉注射,30 min后对患者的血糖进行检测。
综上所述,相关学者认为,浓毒血症是临床上一种非常常见的并发症,出现这种并发症的情况主要是因为患者的脂多糖介导信号比较活跃,这样就会导致患者的免疫系统出现失衡的情况,加强对患者炎症介质以及胰岛素的治疗,能够有效地降低患者病死率、缩短白细胞异常的时间等等。
[1] 陈桂青.入院24 h平均血糖对重症脓毒血症患者预后的影响[J].中外医疗,2012,31(6):57-58.
[2] 敖 薪,罗晓华.ICU病人强化胰岛素治疗中关键问题的分析和对策[J].全科护理,2010,8(3):825.
[3] 李付华. ICU昏迷患者胰岛素强化治疗的护理体会[J].中国实用神经疾病杂志,2010,13(19):94-95.
本文编辑:苏日力嘎
R473
A
ISSN.2096-2479.2017.24.25.02

