MRI对直肠腺瘤的诊断价值及临床分析
郑州大学第一附属医院磁共振科(河南 郑州 450052)
李 娟 高雪梅 程敬亮
MRI对直肠腺瘤的诊断价值及临床分析
郑州大学第一附属医院磁共振科(河南 郑州 450052)
李 娟 高雪梅 程敬亮
目的探讨直肠腺瘤的MRI影像学特征,提高对直肠腺瘤的诊断水平。方法 对26例经手术病理证实的直肠腺瘤病人的临床资料进行回顾性分析。结果26例直肠腺瘤中管状腺瘤4例,管状绒毛状腺瘤17例,绒毛状腺瘤5例。MRI影像特征有:从黏膜层向腔内呈团块状或菜花状生长,肠壁无增厚,宽基底生长;平扫T1WI以低信号为主,T2WI以稍高信号为主,b=800s/mm2时DWI轻度扩散受限呈稍高信号,增强扫描以轻中度强化为主;病灶与直肠壁相贴时留下通气的间隙20例,可作为直肠腺瘤的特征性表现。结论 MRI有助于直肠腺瘤的诊断及鉴别。
直肠肿瘤;腺瘤;磁共振
直肠腺瘤是由异型增生的腺上皮所构成的良性肿瘤,直肠腺瘤与直肠癌发生率的正相关性已得到流行病学证实,早期切除可避免直肠癌的发生[1-2]。本文收集26例经病理证实的直肠腺瘤的临床资料,对其MRI影像特征进行分析,旨在提高术前诊断直肠腺瘤的准确性。
1 资料与方法
1.1 资料收集本院2011年12月~2016年12月经临床检查及手术病理明确诊断的直肠腺瘤26例,其中男12例,女14例,男女之比1:1.2。年龄37~81岁,平均58岁。病程4天至4年,平均15.9月。主要临床表现有肛门下坠伴排便习惯改变11例,便血10例,腹泻3例,排便困难1例,体检发现1例。所有病例术前均行常规直肠指检,21例可触及瘤体。
1.2 方法MRI检查前嘱患者尽量排空内容物,无需灌肠。使用Siemens Skyra 3.0T超导型磁共振和18通道相控阵线圈,受试者取仰卧位。扫描序列及参数:矢状位快速自旋回波(TSE)序列T2WI:TR 5100ms,TE86ms,FOV 28×28cm,矩阵320×320;脂肪抑制冠状位TSE序列T2WI:TR 4800ms,TE86ms,FOV 28×35cm,矩阵320×320;横轴位TSE序列T2WI:TR 4500ms,TE 86ms,FOV 20×20cm,矩阵640×640;横轴位自旋回波(SE)序列T1WI:TR 680ms,TE 20ms,FOV 20×20cm,矩阵320×320;横轴位T2WI及T1WI采用小FOV扫描。横轴位DWI:扩散敏感因子b值采用0、800s/mm2,TR4400ms,TE85ms,FOV 28×28cm,矩阵192×192,NEX4;上述序列层厚4mm,层间距0.4mm。动态增强采用vibe序列连续扫描21个时相,TR4.1ms,TE1.9ms,FOV 27×38cm,层厚3mm,无间隔扫描,矩阵320×320,NEX1;延迟增强采用脂肪抑制矢状位、冠状位及横轴位扫描,TR4.3ms,TE2.0ms,FOV矢状位、冠状位32×32cm,横轴位28×28cm,层厚3mm,层间距0.3mm,矩阵320×320。对比剂采用钆喷酸葡胺(Gd-DTPA)注射液(马根维显:德国拜耳公司),使用高压注射器经肘静脉团注推入,剂量为0.2mmol/kg体重,注射速率为2ml/s,药物注射完毕后再以同样速率注入20ml生理盐水以便冲洗血管。
1.3 图像分析由两名高年资MRI诊断医师进行双盲法阅片并取得一致意见,对26例直肠腺瘤患者的MRI征象进行观察与分析。
2 结 果
2.1 术前MRI诊断结果术前诊断直肠腺瘤20例,诊断腺瘤可疑癌变4例,诊断直肠癌2例。
2.2 术后病理类型管状腺瘤4例;管状绒毛状腺瘤17例(见图1-4),其中轻度不典型增生4例,中-重度不典型增生7例,癌变4例;绒毛状腺瘤5例(见图5-8),癌变4例(见表1)。
2.3 MRI征象①病变位置:4例位于直肠中上段(距肛缘10~15cm),16例位于直肠中段(距肛缘5~10cm),6例位于直肠下段(距肛缘<5cm)。②单发18例,占69%;多发8例,占31%。③形态特征:团块状11例,菜花状13例,不规则状2例;瘤体直径<2.0cm者6例,≥2.0cm者20例;肠壁无增厚18例,增厚8例;肠腔变窄24例,扩张变薄2例;宽基底生长21例,窄基底带蒂生长5例。④信号特征:平扫T1WI低信号13例,稍低信号7例,等信号6例;T2WI高信号4例,稍高信号20例,等信号2例,其中7例信号较混杂;b=800s/mm2时 DWI轻度扩散受限呈稍高信号16例,明显扩散受限呈高信号10例;增强扫描轻中度强化18例,明显强化8例,时间-信号强度曲线(time-signal intensity curve,TIC)多为静脉期轻中度强化后信号强度维持在一个平台水平(见图9-11)。⑤病变与直肠壁相贴时留下通气的间隙20例(见图2、9),可作为直肠腺瘤的特征性表现(见表2)。
3 讨 论
3.1 概述直肠息肉是指直肠黏膜上所有的隆起性病变,包括非肿瘤性息肉和肿瘤性息肉。肿瘤性息肉,即指腺瘤性息肉,与直肠癌关系密切,约80%的直肠癌由直肠腺瘤演变而来[3-4]。现代分子生物学大量研究揭示,在结直肠癌的发展过程中涉及到癌基因(K-ras等)的激活和抑癌基因(APC、P53、DCC等)的失活,这些基因的改变遵循一定的顺序,即是在由“正常细胞→腺瘤→腺癌→转移”的演变过程中依次发生“APC→K-ras→P53→DCC”的基因突变[5-6]。有研究表明,直肠腺瘤的发生与年龄有关,好发年龄在50~80岁。高脂血症与腺瘤的发生呈正相关,绒毛状腺瘤患者的血清总胆固醇水平高于管状腺瘤和管状绒毛状腺瘤患者[7-8]。国内外研究表明2型糖尿病是结直肠腺瘤的危险因素,胰岛素治疗增加结直肠癌的风险,因此,对于2型糖尿病患者,建议在治疗过程中及早进行肠道肿瘤筛查,预防结直肠癌的发生[9-10]。
3.2 直肠腺瘤的病理基础腺瘤是黏膜腺体组织增生肥大,形成皱襞样蒂状结构,继而黏膜层甚至黏膜下层组织增生,通过蒂部向腺瘤内伸展[11]。腺瘤从组织学类型上分为管状腺瘤,管状绒毛状腺瘤及绒毛状腺瘤。管状腺瘤绒毛成分占20%以下,大多有蒂;绒毛状腺瘤绒毛成分占80%以上,病理上绝大多数为广基,与肠壁紧密相连;管状绒毛状腺瘤由管状和绒毛状结构混合而成,常出现不同程度的异型增生,形态学和生物学表现介于两者之间[12]。本组4例管状腺瘤3例有蒂,17例管状绒毛状腺瘤16例为广基,5例绒毛状腺瘤4例为广基,宽基底为大多数直肠腺瘤的特点。

表1 26例直肠腺瘤术后病理类型
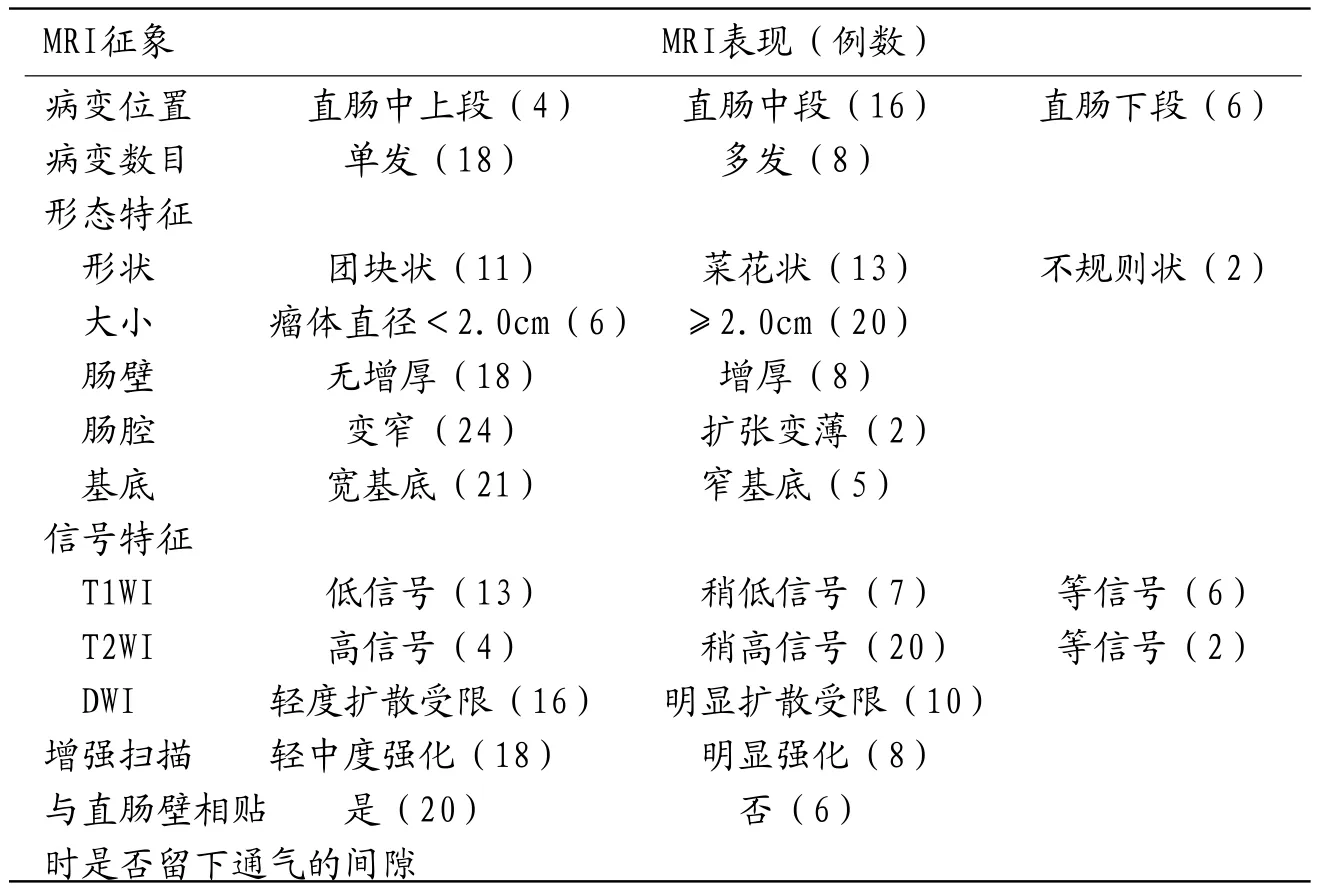
表2 26例直肠腺瘤的MRI征象

图1-4 女,57岁,直肠管状绒毛状腺瘤。图1 横轴位T1WI示菜花状新生物呈稍长T1信号;图2 横轴位T2WI示菜花状新生物呈稍长T2信号,肠壁无增厚,肠腔狭窄,宽基底生长,病变与直肠壁相贴时留下通气的间隙(箭头);图3 b=800s/mm2时DWI病变轻度扩散受限呈稍高信号;图4 横轴位增强病变呈中度不均匀强化。图5-8 女,59岁,直肠绒毛状腺瘤伴癌变。图5 横轴位T1WI示团块状新生物呈长T1信号;图6 横轴位T2WI示肠壁增厚,肠腔狭窄,团块状新生物呈稍长T2信号,宽基底生长,病变侵犯肌层(箭头);图7 b=800s/mm2时DWI病变扩散受限呈不均匀高信号;图8 横轴位增强病变呈中度不均匀强化。图9-11 男,63岁,绒毛状腺瘤。图9 横轴位T2WI示菜花状新生物呈稍长T2信号,肠壁无增厚,肠腔狭窄,宽基底生长,病变与直肠壁相贴时留下通气的间隙(箭头) ;图10 横轴位增强图像上选取感兴趣区(region of interest, ROI),1为病变区,2为肌肉组织,3为血管;图11 时间-信号强度曲线示病变静脉期轻中度强化后信号强度维持在一个平台水平(实线)。
3.3 直肠腺瘤的MRI影像表现MRI具有高的软组织分辨率,是一种非常可靠的评价息肉组织的影像学方法,可以准确的评估肿瘤生长及直肠腔内、外的情况,还能够反映病变的血供情况,在直肠疾病诊断中的应用日益广泛。本组直肠腺瘤的MRI表现多为:从黏膜层向腔内呈团块状或菜花状生长,肠壁无增厚,宽基底生长;平扫T1WI以低信号为主,T2WI以稍高信号为主,b=800s/mm2时DWI轻度扩散受限呈稍高信号,增强扫描以轻中度强化为主;病灶与直肠壁相贴时留下通气的间隙,一般边界清晰,无黏膜下层肌层侵犯。
DWI是反映细胞完整性、组织细胞密度及微血管灌注的技术。直肠腺瘤是由正常直肠腺上皮细胞增生形成,水分子扩散运动轻度受限,在DWI多呈稍高信号;而直肠癌主要是由于肿瘤细胞增生导致细胞密度增加、细胞外间隙减小,水分子扩散运动受限明显,在DWI常呈明显高信号。MRI动态增强扫描能反映病变的血供情况,有研究发现,直肠腺瘤的血管粗细均匀,走行自然,增强扫描以静脉期轻中度强化为主,本组良性腺瘤动态增强的时间-信号强度曲线与之相符;而腺瘤恶变或直肠癌等恶性肿瘤的血管不均匀增粗,增强扫描以动脉期显著强化为主[13-14]。
3.4 直肠腺瘤恶变的相关因素及手术方式的选择从腺瘤恶变单因素分析来看,腺瘤的恶变与病变的大小有明确相关性,直径>2cm时,其恶变率明显升高。从组织类型来看,管状腺瘤的恶变率为5%,管状绒毛状腺瘤为22%,绒毛状腺瘤为40%。无蒂或广基的绒毛状腺瘤以及瘤体直径>2cm时其癌变率,复发率也高[15-16]。若MRI上边界不清或有黏膜下层肌层侵犯则提示腺瘤恶变可能,本组8例恶变的管状绒毛状腺瘤及绒毛状腺瘤均为广基,直径均>2cm,与文献相符;其中4例术前诊断为直肠腺瘤恶变,因为有黏膜下层肌层侵犯;2例诊断为直肠癌,因为其腺瘤特征不明显,MRI表现为肠壁增厚,软组织肿块影向黏膜下层肌层浸润;2例术前未明确诊断恶变,考虑与MRI上浸润深度不够有关,病理证实病变仅侵及黏膜下层。
3.5 鉴别诊断直肠腺瘤需与直肠癌、淋巴瘤、间质瘤等相鉴别。直肠癌常引起粘液便、消瘦及里急后重等症状,直肠指诊可扪及质硬肿块,活动度小。病理上,直肠癌从黏膜面生长,往往侵犯黏膜下层、肌层,从而形成肠壁僵硬增厚、肠腔狭窄的特征。直肠腺瘤自黏膜面生长,向腔内匍匐式或菜花状生长为主。MRI对直肠腺瘤的诊断及与直肠癌的鉴别有一定价值,对不典型腺瘤的恶变与直肠癌的鉴别相对困难,需结合组织病理学检查。直肠淋巴瘤主要有腹痛、乏力及消瘦等症状,MRI可表现为黏膜下肿块,信号均匀,增强后轻度强化。直肠间质瘤是常见的间叶组织来源的肿瘤,MRI表现为圆形或分叶状肿块,边界清晰,外生性倾向,对周围脏器以推移改变为主;血供较丰富,可出现坏死或囊变[17-19]。
综上所述,直肠腺瘤的MRI影像表现有一定的特征性,从黏膜层向腔内呈团块状或菜花状生长,肠壁无增厚,宽基底生长;平扫T1WI以低信号为主,T2WI以稍高信号为主,b=800s/mm2时DWI轻度扩散受限呈稍高信号,增强扫描以轻中度强化为主;病灶与直肠壁相贴时留下通气的间隙,在T2WI显示最好,可作为直肠腺瘤的特征性表现。MRI可清晰显示直肠腺瘤及其周围结构,对直肠腺瘤的诊断及鉴别有一定的价值。本研究的局限性在于样本量较少,未进行大样本统计学分析,我们将在以后进一步研究。
[1]陈孝平,石应康,段德生.外科学[M].北京:人民卫生出版社,2006:624.
[2]X.-M,Zhang,Z.Wang,H.-R.Hou,et al.A new technique of totally laparoscopic resection with natural orifice specimen extraction(NOSE) for large rectal adenoma[J].Tech Coloproctol,2015,19(6):355-360.
[3]唐万旭,李仁业.直肠充满绒毛样腺瘤一例[J].中国CT和MRI杂志,2014,12(6):118-119.
[4]Nicholls RJ,Zinicola R,Binda GA.Indications for colorectal resection for adenoma before and after polypectomy[J].Tech Coloproctol,2004,8(2):291-294.
[5]Makkar R,Pai RK,Burke CA.Sessile serrated polyps:cancer risk and appropriate surveillance[J].Cleve Clin J Med,2012,79(12):865-871.
[6]Zauber AG,Winawer SJ,O’Brien MJ,et al.Colonoscopic polypectomy and long-term prevention of colorectalcancer deaths[J].N Engl J Med,2012,336(8):687-696.
[7]刘中辉,胡小明,崔胜金,等.代谢综合征及其相关指标与结直肠腺瘤发生的关系[J].中华胃肠外科杂志,2016,19(6):675-679.
[8]Wang YY,Lin SY,Lai WA,et al. Association between adenomas of rectosigmoid colon and metabolic syndrome features in a Chinese population[J].J Gastroenterol Hepatol,2005,20(9):1410-1415.
[9]骆秀婷,许岸高,陈利强,等.2型糖尿病与结直肠腺瘤的关系[J].广东医学,2014,35(3):432-434.
[10]Eddi R,Karki A,Shah A,et al.Association of type 2 diabetes and colon adenomas[J].J Gastrointest Cancer,2012,43(1):87-92.
[11]焦荣红,赵玉珍,杨漪,等.腔内彩色多普勒技术诊断直肠良、恶性肿瘤的价值[J].中国医学影像学杂志,2005,13(5):321-324.
[12]黄勤,张丽华.大肠锯齿状病变的病理学分类及诊断要点[J].临床与实验病理学杂志,2007,23(1):6-8.
[13]张留龙,王萌,李洪福,等.磁共振扩散加权成像在直肠肿瘤性病变诊断中的价值[J].医学影像学杂志,2014,24(11):1981-1984.
[14]李洪,马春,李汝辉,等.64层螺旋CT显示肿瘤血管征与结直肠管状-绒毛状腺瘤恶变关系的研究[J].华西医学,2015,30(2),295-299.
[15]Marina D,Alessandra C,Lucia M,et al.Rectal villous tumours:MR features and correlation with TRUS in the preoperative evaluation[J].European Journal of Radiology,2010,73(2):329-333.
[16]胡煦晨,杨雪松,刘艳霞,等.结直肠腺瘤382例癌变相关危险因素分析[J].中华消化杂志,2016,36(4):271-274.
[17]杨军克,黄筠洋,黄权,等.3.0T MRI在直肠癌诊断及术前TN分期中的临床应用[J].中国CT和MRI杂志,2016,14(10):102-104.
[18]吴正阳,赵俊功,赵培荣,等.结肠绒毛状肿瘤的CT表现[J].实用放射学杂志,2011,27(10):1512-1514.
[19]彭卫军,蒋朝霞,师英强,等.CT与MRI对直肠间质瘤的诊断价值[J].中国实用外科杂志,2006,26(8):610-612.
(本文编辑: 刘龙平)
Application of MRI Imaging in Diagnosis of Rectal Adenoma and Clinical Analysis
LI Juan, GAO Xue-mei, CHENG Jing-liang. Department of MRI, the First Affiliated Hospital of Zhengzhou University, Zhengzhou 450052, Henan Province, China
ObjectiveTo explore the MRI imaging of rectal adenoma and clinical analysis, and to improve the level of diagnosis.Methods26 cases with rectal adenoma pathologically proved were analysed retrospectively. Results The pathological types of 26 cases included 4 cases of tubular adenoma, 17 cases of tubulovillous adenoma and 5 cases of villous adenoma. The MRI manifestations were as followed: crumb or cauliflower growing from the mucous membrane layer to the lumen, no thickening of rectal wall, wide base. On un-enhanced T1WI the lesions showed hypointense mainly, on T2WI showed slightly hyperintense mainly, on b=800s/mm2DWI showed mild diffusion limited as slightly hyperintense. After contrast administration, the lesions showed slightly-moderately enhancement mainly. There was a venting gap between the tumor and the rectal wall in 20 cases, which were regarded as the characteristic feature of rectal adenoma.ConclusionMRI was of value in the diagnosis and differential diagnosis of rectal adenoma.
Rectal Tumors; Adenoma; Magnetic Resonance Imaging
R735.3+5;R445.2
A
10.3969/j.issn.1672-5131.2017.09.037
2017-08-07
程敬亮

