俯卧位通气在重症破伤风合并肺不张患者中的应用
封丽琴 蔡莉芬 侯桂英 赵洁 董建霞
·论著·
俯卧位通气在重症破伤风合并肺不张患者中的应用
封丽琴 蔡莉芬 侯桂英 赵洁 董建霞
目的 观察俯卧位通气对重症破伤风合并肺不张患者的疗效及呼吸力学的影响。方法 收治的60例重症破伤风合并肺不张患者随机分成俯卧位通气组和对照组,每组30例。观察2组患者在俯卧位通气2 h后呼吸、循环指标的变化,以及治疗1周后肺部影像的变化,和在ICU居住时间。结果 观察2 h后,2组患者心率、血压、氧分压、二氧化碳分压及PH值比较差异无统计学意义(P>0.05)。但在ICU的居住时间及影像学显效率差异有统计学意义(P<0.05)。较大的不良反应发生率比较差异无统计学意义(P>0.05)。结论 重症破伤风合并肺不张的患者采用俯卧位通气可明显改善肺不张,缩短ICU居住时间,但不增加不良反应发生率。
重症破伤风;肺不张;俯卧位通气
重症破伤风是一种由特异菌感染引起的以全身骨骼肌强直收缩为主要表现的疾病,病死率高达15%~30%[1],死亡多由其他并发症引起,如窒息、肺不张、继发感染等,近年来随着人们对重症破伤风患者的早期识别及早期气管切开,使病死率极大降低[2],但破伤风毒素在体内的代谢过程决定了其较长的病程,尤其是重症破伤风患者,住院时间较长且需要卧床治疗,使得肺不张的发生率高达50%[3]。本研究通过观察对重症破伤风合并肺不张的患者实施俯卧位通气,可以短时间内改善重症破伤风合并肺不张患者的情况,缩短病程及降低病死率,报告如下。
1 资料与方法
1.1 一般资料 回顾分析2005年1~6月在石家庄市第五医院ICU住院的重症破伤风合并肺不张患者60例,随机分成2组,行俯卧位通气组30例,其中男19例,女11例;平均年龄(45±5)岁。常规治疗组(对照组)30例,其中男22例,女8例;平均年龄(42±8)岁。2组性别比、年龄比较差异无统计学意义(P>0.05),具有可比性。
1.2 入选与排除标准
1.2.1 入选标准:所有患者均符合重症破伤风的诊断(Ablett Ⅲ/Ⅳ级)[4],并且已行气管切开,给予导管吸氧,收入ICU,在治疗中均出现不同程度肺不张,经胸部CT证实为双下肺的不张、实变、坠积性改变以及渗出。
1.2.2 排除标准:排除支气管异物,肺结核,肺部恶性肿瘤,脓胸及气胸,紫绀型先天性心脏病。
1.3 方法 俯卧位通气组每天20∶00至次日8∶00行俯卧位通气,日间行仰卧位通气,并给予常规的营养支持。行俯卧位期间,禁食肠内营养,且每2小时按摩面部受压部位。对照组每2小时翻身叩背1次,并给予氨溴索雾化吸入每6小时一次。俯卧位时在额部,双面部,前胸,双肘部及双侧膝部等处应用减压垫防止压疮。2组患者均给咪达唑仑0.03~0.2 mg·kg-1·h-1持续静脉泵入镇静,每日评估镇静情况,保持Ramsay评分2~3分。另外2组患者基础的破伤风治疗均相同,包括中和游离毒素,抗生素,镇静及营养支持治疗。
1.4 观察指标 2 h后观察2组患者血气分析及生命体征(心率、呼吸及右侧桡动脉有创血压)的变化。以及治疗1周后,观察患者肺部影像学表现(肺部病变改善在80%以上为显效,50%~80%为有效,小于50%为无效)。
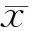
2 结果
2.1 2组患者血气分析情况 2组患者动脉血pH值、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)差异无统计学意义(P>0.05)。见表1。
2.2 2组患者生命体征变化 2组患者HR、RR、MAP差异无统计学意义(P<0.05)。见表2。
2.3 2组患者住ICU时间比较 行俯卧位通气治疗组患者在7~10d转出ICU,平均(7.2±2.7)d。对照组患者在治疗8~14d后转出ICU,平均(10.1±2.8)d。2组患者在ICU住院时间比较差异有统计学意义(P<0.05)。
2.4 2组患者治疗1周后复查肺CT疗效比较 见表3。
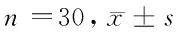

指标治疗组对照组P值pH值 7.38±0.027.39±0.050.445PaO2(mmHg)116.5±30.85123.24±26.360.148PaCO2(mmHg)41.28±0.9340.52±0.970.162
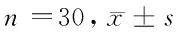

指标治疗组对照组P值HR(次/min) 89.03±7.2385.26±9.270.814RR(次/min) 18.47±1.2516.72±1.620.272MAP(mmHg)80.66±5.3078.94±6.810.185

表3 2组患者在治疗1周后复查肺CT疗效比较 n=30,例(%)
注:与对照组比较,*P<0.05
2.5 并发症 2组患者在治疗期间均未出现心脑血管等严重并发症,其中俯卧位组出现球结膜水肿1例,面部出现皮肤破溃2例,停止俯卧位后2d球结膜水肿消失,皮肤破溃部位结痂愈合。
3 讨论
近年来,随着人们对重症破伤风的认识,以及早期的气管切开,呼吸机及肌松剂、镇静剂的应用,使得重症破伤风患者的生存率明显提高,但由于选择人工气道开放的时机及镇静、肌松剂应用的把握不同,使得大多数患者均出现镇静过深,导致患者的咳痰能力明显减弱,痰液引流不畅,加之长时间卧床,肺不张的发生率明显增高,从而延长了住院时间,增加了经济费用。俯卧位通气治疗早是由Wenz等[5,6]发现在麻醉患者中利用俯卧位通气能改善氧合,20世纪80年代,科学家用来试验性治疗ARDS,尤其对于氧和低的非常严重的ARDS在结合应用小潮气量和高PEEP共同治疗时取得了良好的效果[7,8]。近年来,作为肺保护策略的一种手段逐渐用于各种肺部病变[9]。临床应用俯卧位通气治疗主要用于改善低氧血症,并且俯卧位提高氧合指数的机制,在国内外众多文献中都有报道,主要是改善了通气血流比值。目前对于俯卧位通气是否能够改善生存率的结论还不肯定[10,11],可能与俯卧位时间不足有关。本研究中由于入选患者无基础肺部病变,亦无全身炎症引起的ARDS的表现,2组患者PaO2指标差异无统计学意义(P>0.05)。
本研究中发现俯卧位通气对患者生命体征无明显影响,对平均动脉压的影响亦无统计学意义,在一定条件下平均动脉压能够反应心脏的后负荷,代表全身的灌注水平,这也提示俯卧位通气对机体的血流动力学影响不大,在刘荣等[12]的研究中也得到了证实。但对于心功能差的患者是否也适用呢,有待进一步研究。
俯卧位后改善了胸腔内压力梯度的变化,跨肺压增大,使得更多的肺泡膨胀,更多的气体进入肺泡,使萎陷的肺泡重新膨胀,并且俯卧位更利于痰液的引流。本试验观察到俯卧位通气患者在俯卧位前期痰液量增多,引流通畅。Martin等[13]应用动物实验证实俯卧位后,背部的肺区通气变得更好,但毗邻胸骨的肺区通气也不会受到影响。赵施竹等[14]研究发现,对健康成年人行CT扫描,俯卧位时位于心脏下方的肺组织明显少于仰卧位时,平均要少4%~30%,表明俯卧位时受压的肺组织减少。所以仰卧位时心脏对左肺下叶和大部分右肺下叶的压迫会导致受压区的肺膨胀受限,引起肺不张。俯卧位后心脏对肺脏的压迫减少,胸腔体积相对扩大,有利于塌陷肺泡的复张。此外,俯卧位时膈肌对膈神经的刺激反应性增强,跨膈压增高,呼吸肌功能加强,对改善呼吸功能及肺膨胀是有利的。本研究观察到俯卧位通气患者,1周内胸部CT显示肺不张明显好转,而对照组肺部病变吸收的时间相对延长。
综上所述,破伤风的治疗重在预防,提高人们对破伤风的认识,创伤后尽早肌注破伤风抗毒素或是破伤风免疫球蛋白,能极大降低重症破伤风的发病率。已经发生的重症破伤风,在中和游离毒素,抗感染及营养支持方面等治疗外,要警惕肺不张等并发症的发生。近些年来有研究显示重症破伤风合并肺不张或是肺部感染的患者应用电子支气管镜治疗是安全、有效的,但是存在一定风险[15,16]。所以我们建议对已经发生肺不张并且符合俯卧位通气指证者的患者首先选择俯卧位通气治疗,不仅能提高治愈率,而且可以明显缩短住院时间,减少经济消耗,因此值得推广。
1 Chun P,Ying ZH,Yi.Titration of high dose sedation is effective in severe tetanus:a case report.Cases J,2009,2:6865-6869.
2 Trieu HT,Lubis IN,Qui PTJ.Neonatal tetanus in vietnam:comprehensive intensive care support improves mortality.Pediatric Infect Dis Soc,2016,5:227-30.
3 莫亚华.ICU重症破伤风患者的治疗研究进展.内科,2016,11:214-216.
4 方军,邵永胜,张应天.成人重症破伤风治疗进展.临床外科杂志,2013,16:492-494.
5 Wenz M,Hoffmann B,Bohlender J,et al.Angiotensin IIformation and endothelin clearance in ARDS patients in supine and prone positions.Intensive Care Med,2000,26:292-298.
6 Nakos G,Tsangaris I,Kostanti E,et al.Effect of the prone position on patients with hydrostatic pulmonary edema compared with patients with acute respiratory distress syndrome and pulmonary fibrosis.Am J Respir Crit Care Med,2000,161:360-368.
7 Kallet RH. A comprehensive review of prone position in ARDS. Respir Care,2015,60:1660-1687.
8 王艳玲,肖倩,吴瑛.24 h内不同俯/仰卧位通气时间比对急性肺损伤模型病理的影响.中国实用护理杂志,2011,27:1-4.
9 张育才,廖惠洁,急性呼吸窘迫综合征俯卧位通气治疗现状和再认识.中华实用儿科临床杂志,2016,31:1387-1389.
10 Maneebo J,Fernandez R,Blanch L,et al.A mulfic.entertrial of pro-longed prone ventilation in sewre acute respiratory distress syndrome.AmJRespir Crit Care Med,2006,173:1233-1239.
11 Gattinoni L,Pelesi P,Vitale G,et al.Body position changes redis· tribute lung computed-tomographie density in patients with acute respiratoryfailure.Anesthesiology,1991,74:15-23.
12 刘荣,陈朝明,李锦春,等.俯卧位通气对AECOPD患者有创通气后期氧合状态及血液动力学的影响.中华急诊医学杂志,2012,21905-908.
13 Martin TJ.Critical care medicine in AJRCCM 2000.Am J Respir Crit Care Med,2001,164:1347.
14 赵施竹,段摄霞.俯卧位通气可消除心脏对肺的压迫作用.国际护理学杂志,2000,19:577.
15 乔亚红.纤维支气管镜治疗急危重症合并严重肺部感染的疗效观察.现代中西医结合杂志,2013,22:719-721.
16 陈实,李承红.电子支气管镜在重症破伤风合并肺部感染患者中的应用观察.中国内镜杂志,2016,22:34-37.
10.3969/j.issn.1002-7386.2017.17.030
050011 河北省石家庄市第五医院ICU(封丽琴、蔡莉芬、董建霞),营养科(侯桂英);河北省赵县中西医结合医院内科(赵洁)
R
A
1002-7386(2017)17-2665-03
2017-04-17)

