胫骨内翻畸形对全膝关节置换术胫骨假体对线影响的临床研究
贺强,马建兵,孙相祥
(陕西省西安市红会医院关节外科,陕西 西安 710054)
胫骨内翻畸形对全膝关节置换术胫骨假体对线影响的临床研究
贺强,马建兵*,孙相祥
(陕西省西安市红会医院关节外科,陕西 西安 710054)
目的 胫骨内翻畸形(tibia vara)是膝关节关节外畸形的一种特殊类型。胫骨内翻畸形会给全膝关节置换术中胫骨假体的正确对线和安装带来困难。本研究的目的在于:a)测量国人内翻膝关节骨关节炎患者的胫骨平台内翻角(tibial varus angle,TVA),分析胫骨内翻畸形在内翻膝关节骨关节炎患者中所占的比例;b)探讨胫骨内翻畸形对全膝关节置换术术后胫骨假体对线和临床功能的影响。方法 本研究回顾了我科从2015年8月至2015年12月收治的连续60例女性内翻膝关节骨关节炎的全膝关节置换患者资料,将患者分为正常组和胫骨内翻畸形组两组,术前下肢全长X线片中测量髋膝踝角(hip knee ankle angle,HKA)、TVA,术前所有患者的膝关节功能评分采用美国膝关节协会(knee society score,KSS)评分和西大略湖麦克马斯特大学(Western Ontario McMaster Universities,WOMAC)评分系统,术后下肢全长X线片中测量HKA以及胫骨假体近端内侧角(medial proximal tibial angle,MPTA),采用KSS评分和WOMAC评分系统评价膝关节功能。结果 正常组TVA为(0.69±0.44)°,胫骨内翻畸形组TVA为(2.53±0.56)°,两组差异具有统计学意义。60例患者平均TVA为(1.12±0.52)°。正常组中TVA为0°的患者9例,占正常组病例数的20%。胫骨内翻畸形组中TVA大于等于2°的患者14例,占胫骨内翻畸形组的100%,即TVA大于等于2°为胫骨内翻畸形,胫骨内翻组患者占总病例数的23.3%。术后正常组HKA为(178.8±1.5)°,大于术后胫骨内翻畸形组HKA(177±2.0)°。术后正常组HKA异常值(Outlier值)有2例,占正常组病例的4.3%;术后胫骨内翻畸形组HKA Outlier值有3例,占胫骨内翻畸形组病例的21.4%。术后正常组活动度(range of motion,ROM)为(112.0±11.5)°,大于胫骨内翻畸形组ROM(105±8.0)°,两组比较差异有统计学意义。正常组术后WOMAC评分为(15.6±3.2)分,胫骨内翻畸形组WOMAC评分为(16.8±4.0)分。正常组术后KSS功能评分为(92.5±3.5)分,胫骨内翻畸形组术后KSS功能评分为(94.0±2.4)分。结论 本研究中有23.3%的女性内翻膝骨关节炎患者合并胫骨内翻畸形(TVA大于等于2°),女性内翻膝关节骨关节炎患者平均TVA为(1.12±0.52)°。术前TVA大于等于2°的患者行全膝关节置换术发生术后对线不良的风险显著增加,手术时须注意胫骨近端正确截骨以及胫骨假体偏外安装,以避免术后对线不良的发生。
全膝关节置换;胫骨内翻;胫骨平台内翻角;对线不良
胫骨内翻畸形(tibia vara)是指由于发育原因导致胫骨近端内侧生长迟滞而产生的一种内翻畸形,是膝关节关节外畸形的一种特殊类型[1]。胫骨平台内翻角(tibial varus angle,TVA)是测量胫骨内翻畸形的一个重要参数[2]。TVA为胫骨机械轴(胫骨髁间棘中点与踝穴中点的连线)与胫骨解剖轴(胫骨近端1/3髓腔中点与胫骨远端1/3髓腔中点的连线)之间的角度[3]。在发育正常胫骨的标准下肢全长X线片中,胫骨的机械轴与解剖轴基本平行,胫骨的解剖轴位于胫骨髁间棘的中间。而在胫骨内翻畸形的标准下肢全长X线片中,胫骨的解剖轴位于胫骨髁间棘的外侧,胫骨的机械轴与解剖轴之间呈一定的角度即TVA[4]。据文献报道,在欧美人种中合并胫骨内翻畸形较为少见,而在亚洲人种中合并有胫骨内翻的患者在膝关节骨关节炎的患者中占有不小的比例[5-6]。Mori等[1]认为TVA大于0°的膝关节骨关节炎患者即为胫骨内翻畸形,他们报道83%的膝关节骨关节炎的日本患者合并胫骨内翻,日本人TVA平均值为0.6°。日本学者Ko等分析中国人的胫骨近端髓腔后发现,中国人的TVA平均值为1.8°[7]。
在发育正常胫骨的全膝关节置换术中,为了保证胫骨假体的最大覆盖,通常将胫骨假体柄安装于胫骨髁间棘中间,胫骨假体柄平行于胫骨机械轴安装[8]。但是,胫骨内翻畸形会给全膝关节置换术中胫骨假体的正确对线和安装带来困难:a)如果将胫骨假体柄置于胫骨髁间棘中心放置,胫骨假体可能会接触胫骨近端皮质,若安装胫骨延长杆更有可能会穿透胫骨内侧皮质;b)如果将胫骨假体柄垂直于水平面安装,将导致胫骨假体的内翻安装。因此,在合并严重胫骨内翻畸形的全膝关节置换术中,要达到胫骨假体冠状面的正确对线是较为困难的。而且,既往文献中对国人胫骨内翻畸形的报道较少,仅有国人健康人群TVA的数据[7],尚缺乏内翻膝关节骨关节炎TVA的数据。合并胫骨内翻畸形的全膝关节置换术的文献报道较少,胫骨内翻畸形对于术后胫骨假体对线的影响尚不清楚。
本研究通过回顾性分析我院行全膝关节置换术患者的术前和术后影像学资料,根据是否合并胫骨内翻畸形(即在标准下肢全长X线片中胫骨的解剖轴位于胫骨髁间棘的外侧为胫骨内翻畸形)分为正常组与胫骨内翻畸形组两组。在全长X线片中测量两组的术前TVA,测量术后胫骨假体内侧角(medial proximal tibial angle,MPTA),评价胫骨假体对线,记录患者术前和术后美国膝关节协会(knee society score,KSS)评分和西大略湖麦克马斯特大学(Western Ontario McMaster Universities,WOMAC)评分。目的在于:a)测量国人内翻膝关节骨关节炎患者的胫骨平台内翻角度,分析胫骨内翻畸形在内翻膝骨关节炎患者中所占的比例;b)探讨胫骨内翻畸形对全膝关节置换术术后胫骨假体对线和临床功能的影响。
1 资料与方法
1.1 纳入和排除标准 入选标准:a)膝关节骨关节炎;b)内翻膝。排除标准:a)类风湿性关节炎;b)膝关节手术病史;c)膝关节创伤性关节炎;d)外翻膝;e)年老体弱不能耐受手术者;f)急性感染患者。
1.2 一般资料 本研究按上述纳入和排除标准,回顾了我科从2015年8月至2015年12月收治的58例患者(60膝)骨关节炎的全膝关节置换术前患者资料。胫骨内翻畸形组为在标准下肢全长X线片中胫骨的解剖轴位于胫骨髁间棘外侧的患者,正常组为标准下肢全长中胫骨的解剖轴位于胫骨髁间棘之间的患者。
所有患者均拍摄术前的下肢全长X线片和膝关节正侧位X线片。为了减少测量者的测量误差,进行X线拍片时保证双侧髌骨朝前以减少下肢旋转对膝关节参数的影响。两位骨科医生分别独立地对X线片进行测量。骨关节炎的分级采用Kellgren-Lawrence分级标准[9],18膝为3级骨关节炎,42膝为4级骨关节炎。术前全长X线片中使用Auto CAD 2007软件测量以下参数:a)髋膝踝角(hip knee ankle angle,HKA),髋关节中心到膝关节中心,再由膝关节中心到踝关节中心连线的角度[10];b)胫骨平台内翻角(见图1,胫骨机械轴与胫骨解剖轴的夹角;胫骨机械轴为胫骨髁间棘中点与踝穴中点的连线;胫骨解剖轴为胫骨近端1/3髓腔中点与胫骨远端1/3髓腔中点的连线。术前所有患者的膝关节功能评分采用KSS评分、WOMAC评分系统。
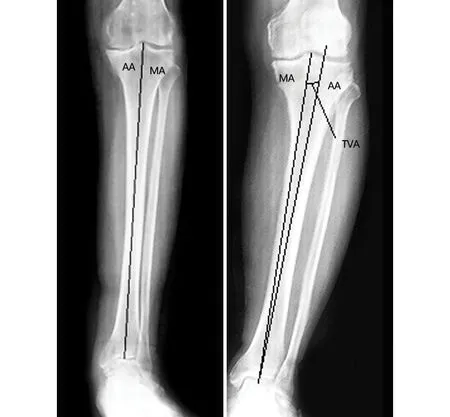
注:AA-胫骨解剖轴;MA-胫骨机械轴;TVA-胫骨平台内翻角
1.3 手术方法 手术均由本研究作者中的一名经验丰富的手术医生完成。患者均采用全身麻醉,取仰卧位。取膝关节正中皮肤切口,依次切开皮肤、皮下组织及深筋膜,于髌骨内侧缘切开髌旁内侧支持带及关节囊,向外牵开,显露膝关节。术中见左膝关节严重退变,股骨、胫骨、髌骨关节软骨面退变。屈曲膝关节,将髌骨翻向股骨外髁之外侧,充分显露膝关节,见股骨远端、胫骨平台、髌骨关节缘骨质增生,软骨下骨硬化,内外侧半月板、前后交叉韧带磨损退变严重。清理关节增生骨赘及滑膜组织,松解内侧副韧带,切除内外侧半月板、前后交叉韧带,依次安装股骨及胫骨定位器械。对于正常胫骨的患者,胫骨髓外定位入点位于髁间前棘中间;对于合并胫骨内翻畸形的患者,胫骨髓外定位入点位于髁间前棘外侧。股骨远端截骨规及胫骨近端截骨器械进行股骨远端截骨及胫骨近端标准截骨,胫骨近端骨面后倾3°,股骨远端骨面外翻6°,外旋3°,同时处理股骨髁间窝骨质,松解后关节囊。上试模测量大小,调整下肢力线,检查伸屈膝间隙平衡。无菌生理盐水脉冲冲洗关节腔后,拭干。选用全膝关节,对于正常胫骨的患者,依据最大覆盖原则选择胫骨假体;对于合并胫骨内翻畸形的患者,胫骨须假体偏外安装,并选用小号假体避免假体外侧overhang的发生。分别以骨水泥粘附胫骨假体及股骨假体植入,夯实,骨水泥固化后清理多余骨水泥,安装胫骨垫,见膝关节稳定,活动膝关节无阻碍感,活动度0°~140°。清理髌骨周围增生骨赘,电刀沿髌骨缘烧灼1周。再次冲洗关节腔,伤口放置引流管1根。清点器械敷料无误后关闭关节腔,活动膝关节,见髌骨无脱位,依次缝合伤口,无菌敷料加压包扎。
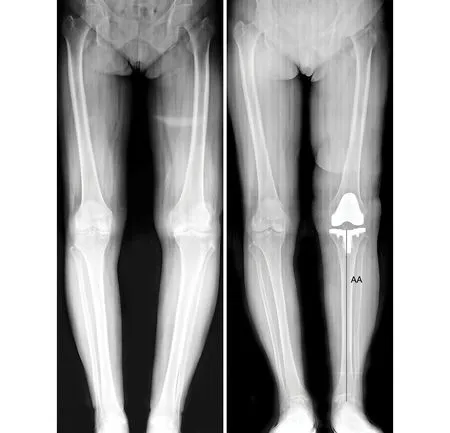
1.4 术后随访及疗效评价 在术后的下肢全长X线片中测量HKA以及MPTA。HKA为股骨机械轴与胫骨机械轴之间的夹角。HKA的正常值范围为(180±3)°,Outlier为HKA小于177°或HKA大于183°。MPTA为胫骨假体托的水平线与胫骨机械轴之间的夹角,MPTA的正常范围为(90±3)°,Outlier为MPTA小于87°或MPTA大于93°(图2)。术后2周时,采用KSS评分和WOMAC评分系统评价膝关节功能。
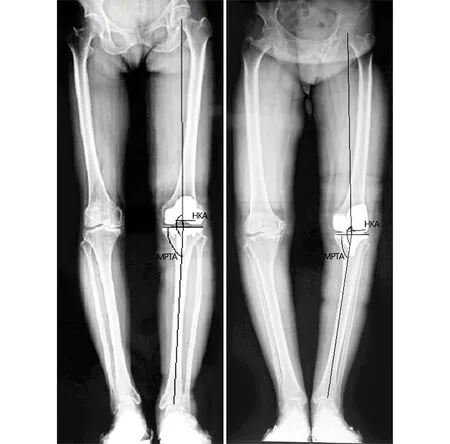
注:HKA-髋膝踝角;MPTA-胫骨假体内侧角
2 结 果
2.1 一般资料 患者的一般情况见表1,包括年龄、性别、身体质量指数(body mass index,BMI)、骨关节炎(osteoarthritis,OA)K-L分级、TVA。正常组病例数为46膝TKA,占总病例数的76.7%;胫骨内翻畸形组为14膝TKA,占总病例数的23.3%。正常组平均年龄为64.1岁,胫骨内翻畸形组平均年龄为61.2岁。正常组平均BMI为27.4 kg/m2,胫骨内翻畸形组平均BMI为28.0 kg/m2。正常组TVA为(0.69±0.44)°,胫骨内翻畸形组TVA为(2.53±0.56)°,两组之间差异具有统计学意义(t=-11.14,P=0.000)。60个OA患膝平均TVA为(1.12±0.52)°。正常组中TVA为0°的患者9膝,占正常组病例数的20%。胫骨内翻畸形组中TVA大于等于2°的患者14膝,占胫骨内翻畸形组的100%,即TVA大于等于2°为胫骨内翻畸形,胫骨内翻组患者占总病例数的23.3%。正常组术前活动度(range of motion,ROM)(95.5±10.0)°,胫骨内翻畸形组ROM(93.0±5.5)°。正常组术前WOMAC评分为(84.0±5.6)分,胫骨内翻畸形组WOMAC评分为(88.0±6.0)分。正常组术前KSS功能评分为(40.0±4.0)分,胫骨内翻畸形组术前KSS功能评分为(42.0±4.5)分。正常组术前KSS疼痛评分为(45.6±6.0)分,胫骨内翻畸形组术前KSS疼痛评分为(43.0±5.6)分。
表1 胫骨内翻畸形组和正常组患者的一般资料比较±s)
2.2 术后影像学评价结果 术后正常组HKA为(178.8±1.5)°,术后胫骨内翻畸形组HKA为(177±2.0)°,两组之间差异具有统计学意义(t=3.628,P=0.001,见图2)。术后正常组HKA Outlier值有2膝,占正常组病例的4.3%;术后胫骨内翻畸形组HKA Outlier值有3膝,占胫骨内翻畸形组病例的21.4%,两组之间差异具有统计学意义(χ2=4.10,P=0.043)。术后正常组MPTA为(89.2±1.8)°,术后胫骨内翻畸形组MPTA为(88.0±2.0)°,两组之间差异具有统计学意义(t=2.129,P=0.038)。术后正常组MPTA Outlier值有2膝,占正常组病例的4.4%;术后胫骨内翻畸形组MPTA Outlier值有4膝,占胫骨内翻畸形组病例的28.6%,两组之间差异具有统计学意义(χ2=6.17,P=0.013,见表2)。
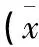
表2 术后胫骨内翻畸形组和正常组的影像学与临床结果比较±s)
2.3 术后临床结果 术后正常组ROM为(112.0±11.5)°,大于胫骨内翻畸形组ROM(105±8.0)°,两组之间差异有统计学意义(t=2.121,P=0.038)。正常组术后WOMAC评分为(12.6±3.2)分,胫骨内翻畸形组WOMAC评分为(16.8±4.0)分,两组之间差异具有统计学意义(t=-4.052,P=0.000)。正常组术后KSS功能评分为(94.5±3.5)分,胫骨内翻畸形组术后KSS功能评分为(90.0±2.4)分,两组之间差异具有统计学意义(t=4.487,P=0.000)。正常组术后KSS疼痛评分为(84.6±4.2)分,胫骨内翻畸形组术后KSS疼痛评分为(86.6±3.6)分。
2.4 并发症 术后2周内正常组无深部组织感染、膝关节强直及肺栓塞发生。胫骨内翻畸形组在术后2周内有1例出现膝关节强直,通过麻醉下手法推拿,膝关节活动度得到明显改善。
3 讨 论
3.1 胫骨平台内翻角在亚洲人种中的差异 本研究结果提示,在国人内翻膝关节骨关节炎女性患者中有23.3%的患者为胫骨内翻畸形,胫骨内翻畸形患者的胫骨平台内翻角TVA大于等于2.0°。在本研究中,胫骨内翻畸形定义为在标准下肢全长X线片中胫骨的解剖轴位于胫骨髁间棘外侧的患者。而Shigeshi Mori等的研究将TVA大于0°定为胫骨内翻畸形,他们报道有83%的内翻膝关节骨关节炎日本人存在胫骨内翻畸形[1]。Ko等通过测量20名男性和52名女性的中国人骨关节炎患者的下肢全长片发现,膝关节骨关节炎中国人的TVA为(1.8±1.4)°[7]。在本研究中,胫骨内翻畸形组TVA为(2.53±0.56)°,正常组TVA为(0.69±0.44)°,60名患者平均TVA为(1.12±0.52)°。纳入本研究中的都是女性患者,由于性别差异本研究的测量结果与Ko等的研究有差异。Yoo等报道在韩国人群中TVA平均值为0.7°[11],推测是人种差异的结果。
3.2 胫骨内翻畸形与正常患者全膝关节置换术后的对比 全膝关节置换术后胫骨内翻畸形组的HKA小于正常组,提示胫骨内翻畸形组术后容易形成内翻对线。胫骨内翻畸形组HKA Outlier发生率为21.4%,显著高于正常组的发生率4.3%,即胫骨内翻畸形组术后发生冠状面对线不良的风险显著高于正常组。术后胫骨内翻畸形组MPTA为(88.0±2.0)°,小于正常组MPTA(89.2±1.8)°,提示胫骨内翻畸形组术中容易将胫骨假体内翻安装。胫骨内翻畸形组的MPTA Outlier发生率为26.7%,显著高于正常组的发生率4.4%,提示胫骨内翻畸形组术后发生胫骨假体对线不良的风险显著高于正常组。
胫骨内翻畸形组术后ROM为(105±8.0)°,小于正常组术后(112.0±11.5)°。胫骨内翻畸形组术后WOMAC评分为(12.6±3.2)分,小于正常组(16.8±4.0)分。胫骨内翻畸形组术后KSS功能评分为(90.0±2.4)分,小于正常组(94.5±3.5)分。胫骨内翻畸形组全膝关节置换术后临床结果差于正常组,推测与胫骨内翻畸形组术后假体对线不良风险较高有关。
3.3 胫骨内翻畸形患者全膝关节置换术的胫骨截骨定位方法 以往研究认为髓内定位法较髓外定位法能够在全膝关节置换术中取得更好的下肢对线[12-13]。髓内定位法通过髓内定位杆平行于胫骨机械轴取得准确的胫骨截骨。这种方法的前提必须是胫骨的机械轴与解剖轴平行。但是,亚洲人种中存在胫骨畸形的比例较高,比如胫骨内翻畸形,使得髓内定位杆插入困难。然而,髓外定位对于胫骨假体安装的准确性差异较大,据报道准确性从65%~88%[14]。总之,无论是髓外定位还是髓内定位对于胫骨内翻畸形的全膝关节置换术都各有其优缺点。计算机导航辅助下的胫骨截骨和假体安装可以达到100%的准确率[15-16],所以,未来对于胫骨内翻畸形患者采用计算机导航技术的全膝关节置换术或许是一种理想的方法。
3.4 胫骨内翻畸形患者全膝置换术的手术注意事项 为了避免胫骨假体对线不良的发生,对于合并胫骨内翻的患者,全膝关节置换术中需要注意以下几点:a)将安装胫骨截骨导板的胫骨髓外定位杆的近端固定钉稍向髁间棘外侧放置(见图3),可以避免胫骨平台的内翻截骨[17];b)将胫骨假体中心偏于胫骨解剖轴外侧放置(见图4),胫骨假体柄平行于胫骨机械轴,可以避免胫骨假体柄接触胫骨近端内侧皮质;c)由于胫骨假体偏外放置,需选用较小号的假体,避免假体外侧突出(overhang)的发生;d)为了避免内侧平台覆盖不佳造成的撞击,可以去除部分内侧平台骨质[18]。

图3 胫骨内翻畸形组TKA术中图片示胫骨截骨导板的胫骨髓外定位杆的近端固定钉稍向胫骨髁间棘外侧放置
注:AA-胫骨解剖轴
3.5 本研究的局限性 本研究为回顾性研究,病例数量不大,随访时间较短,如果进行更长时间的随访研究,假体生存率和临床结果的差异就能够更加体现出来。
综上所述,本研究中有23.3%的女性内翻膝骨关节炎患者合并胫骨内翻畸形(TVA大于等于2°),女性内翻膝骨关节炎患者平均TVA为(1.12±0.52)°。术前TVA大于等于2°的患者行全膝关节置换术发生术后对线不良的风险显著增加,手术时须注意胫骨近端正确截骨以及胫骨假体偏外安装以避免术后对线不良的发生。
[1] Mori S,Akagi M,Asada S,et al.Tibia vara affects the aspect ratio of tibial resected surface in female Japanese patients undergoing TKA[J].Clin Orthop Relat Res,2013,471(5):1465-1471.
[2] 陶坤,吴海山,储小兵,等.国人胫骨平台内翻角的测 量及其临床意义[J].中国矫形外科杂志,2006,14 (6):434-436;442.
[3] Park IS,Ong A,Nam CH,et al.Transepicondylar axes for femoral component rotation might produce flexion asymmetry during total knee arthroplasty in knees with proximal tibia vara[J].Knee,2014,21 (2):369-373.
[4] 陈坚锋,冯宗权,王全兵.骨关节炎患者股骨后髁角 与股骨髁外翻角、胫骨平台内翻角、股胫角的相关关 系[J].中国矫形外科杂志,2010,8(5):416-420.
[5] Kwak DS,Surendran S,Pengatteeri YH,et al.Morphometry of the proximal tibia to design the tibial component of total knee arthroplasty for the Korean population[J].Knee,2007,14(4):295-300.
[6] Hovinga KR,Lerner AL.Anatomic variations between Japanese and Caucasian populations in the healthy young adult knee joint[J].J Orthop Res, 2009,27(9):1191-1196.
[7] Ko PS,Tio MK,Ban CM,et al.Radiologic analysis of the tibial intramedullary canal in Chinese varus knees:implications in total knee arthroplasty[J].J Arthroplasty,2001,16(2):212-215.
[8] Longstaff LM,Sloan K,Stamp N,et al.Good alignment after total knee arthroplasty leads to faster rehabilitation and better function[J].J Arthroplasty, 2009,24(4):570-578.
[9] Liu L,Huang R,Ma D,et al.Correlation of adrenomedullin concentrations with knee osteoarthritis grade[J].Med Sci Monit,2016(22):2775-2778.
[10] Moreland JR,Bassett LW,Hanker GJ.Radiographic analysis of the axial alignment of the lower extremity [J].J Bone Joint Surg(Am),1987,69(5):745-749.
[11] Yoo JH,Kang YG,Chang CB,et al.The relationship of the medially-offset stem of the tibial component to the medial tibial cortex in total knee replacements in Korean patients[J].J Bone Joint Surg(Br),2008, 90(1):31-36.
[12] Maestro A,Harwin SF,Sandoval MG,et al.Influence of intramedullary versus extramedullary alignment guides on final total knee arthroplasty component position:a radiographic analysis[J].J Arthroplasty, 1998,13(5):552-558.
[13] Jeffery RS,Morris RW,Denham RA.Coronal alignment after total knee replacement[J].J Bone Joint Surg(Br),1991,73(5):709-714.
[14] Teter KE,Bregman D,Colwell CW,Jr.Accuracy of intramedullary versus extramedullary tibial alignment cutting systems in total knee arthroplasty[J]. Clin Orthop Relat Res,1995(321):106-110.
[15] Pang HN,Yeo SJ,Chong HC,et al.Computer-assisted gap balancing technique improves outcome in total knee arthroplasty,compared with conventional measured resection technique[J].Knee Surg Sports Traumatol Arthrosc,2011,19(9):1496-1503.
[16] Lee HJ,Lee JS,Jung HJ,et al.Comparison of joint line position changes after primary bilateral total knee arthroplasty performed using the navigationassisted measured gap resection or gap balancing techniques[J].Knee Surg Sports Traumatol Arthrosc, 2011,19(12):2027-2032.
[17] Saibaba B,Dhillon MS,Chouhan DK,et al.Significant incidence of extra-articular tibia vara affects radiological outcome of total knee arthroplasty[J]. Knee Surg Related Res,2015,27(3):173-180.
[18] 贺强,卿忠,姚舒馨,等.全膝关节置换术后下肢位置 变化的影像学研究[J].实用骨科杂志,2016,22(3): 212-214.
Extra-Articular Tibia Vara Affects Radiological Outcome of Total Knee Arthroplasty
He Qiang,Ma Jianbing*,Sun Xiangxiang
(Department of Joint Surgery,Xi’an Red Cross Hospital,Xi’an 710054,China)
Objective Tibia Vara is an extra-articular deformity,in which the development of medial proximal tibial growth is retarded because of dysplasia.Our objective is to measure tibial varus angle in patients with knee osteoarthritis,to analyze the proportion of patients with tibial varus deformity in patients with knee osteoarthritisand to investigate the effect of tibial varus deformity on the component alignment and clinical outcomes after total knee arthroplasty.Methods We retrospectively reviewed and selected sixty adult patients with varus knee osteoarthritis underwent TKA between from August 2015 to December 2015.The patients were divided into two groups as the tibia vara group and the non-tibia vara group.Two surgeons measured the tibia vara angle (TVA) and Hip knee ankle angle (HKA) in preoperative radiography.All patients were also recorded with the American Knee Society score and WOMAC score preoperatively.After surgery,the HKA and medial proximal tibia angle (MPTA) were measured in long-standing radiography.Patients' KSS score and WOMAC score were also recorded.Results The mean TVA was (0.69±0.44)° in non-tibia vara group,while the mean TVA was (2.53±0.56)° in tibia vara group.The mean TVA in all patients was (1.12±0.52)°.Nine patients (20%) had TVAs of 0° in in non-tibia vara group.Fourteen patients (100%) had TVAs of more than 2° in tibia vara group.All patients in tibia vara group had TVAs of more than 2 degree.14 out of 60 patients (23.3%) had of more than 2 degree.The mean HKA was (178.8±1.5)° in non-tibia vara group,while the mean HKA was (177±2.0)° in tibia vara group.After TKA,two patients (4.3%) had HKA Outlier in non-tibia vara group,but three ones (21.4%) had HKA Outlier in tibia vara group.The mean range of motion (ROM) was (112.0±11.5)° in non-tibia vara group,while the mean ROM was (105±8.0)° in tibia vara group.The mean WOMAC score was (15.6±3.2) in normal group,while the mean WOMAC score was (16.8±4.0) in tibia vara group.The mean KSS function score was (92.5±3.5) in normal group,while the mean KSS function score was (94.0±2.4) in tibia vara group.Conclusion 23.3% patients of Chinese female people scheduled for TKA had tibia vara (TVA≥2°).The mean TVA in female patients with knee arthritis was (1.12±0.52)°.An TVA greater than 2 degree was found to have a statistically significant influence on postoperative MPTA.Accurate proximal tibial cutting and tibial component lateralized is suggested,if the degree of tibia vara is considable significant.
total knee arthroplasty;tibia vara;tibial plateau varus angle;mal-alignment
1008-5572(2017)07-0583-06
陕西省科学技术研究发展计划(2013JM4057);西安市红会医院院级科研基金(YJ2016011);*本文通讯作者:马建兵
R687.4+2
B
2016-11-14
贺强(1983- ),男,主治医师,陕西省西安市红会医院关节外科,710054。
贺强,马建兵,孙相祥.胫骨内翻畸形对全膝关节置换术胫骨假体对线影响的临床研究[J].实用骨科杂志,2017,23(7):583-588.

