长期护理保险需求评估和等级评定的国内外比较研究

[摘要]文章基于国家开始试点探索长期护理保险制度建设的背景,分别以青岛市和日本为例,对国内外长期护理保险制度采取的服务需求评估和等级评定方式进行了讨论与比较。研究发现,虽然青岛市的长期护理制度在全国范围内起步最早,但其需求评估环节在目的、主体、手段、过程和结果等方面与日本都存在着较大差距,有待进一步的改进与完善。国家层面应探索开发一套全国统一适用的需求评估工具,在制度正式建立之初便保证标准化水平与基础。
[关键词]长期护理;需求评估 ;等级评定;日本; 比较研究
[DOI]1013939/jcnkizgsc201720060
2016年6月人力资源和社会保障部办公厅发布《关于开展长期护理保险制度试点的指导意见》(下文简称《意见》),[1]提出将在我国探索建立长期护理保险制度,作为应对人口老龄化、健全社会保障体系的重要制度安排;并提出将积极推进长期护理服务体系建设和促进长期护理服务产业发展作为配套措施。《意见》中确定了首批启动长期护理保险制度的15个试点城市,各地根据《意见》要求开始了积极的探索。与已经建立长期护理保险制度的国家相比,中国目前的经济发展水平还相对滞后,且老龄人口基数大、增长速度快、高龄化趋势,将要建立的长期护理保险制度在未来一段时期内都应坚持“保基本”的原则,将制度的保障能力定位在一个较低的水平,首先覆盖最基本的护理服务和失能程度最为严重的人群,待制度框架初步建立后,随着经济发展水平的上升逐步提高制度覆盖面和保障标准。在此背景下,资源的高效分配是值得优先考虑的重要问题。
老年人对于长期护理具有多层次的需求,其失能程度决定着护理服务的强度、时间和定价收费、报销比例等,长期护理服务应按照服务对象失能的程度划分为不同的等级。建立全国统一的标准化需求评估和护理服务分级机制,科学确定长期护理准入资格以及老年人服务需求类型、享受护理的等级,是合理配置养老服务资源、全面提升养老机构服务质量和运行效率的前提与客观要求。《意见》中把护理需求评估和等级评定等标准体系和管理办法的建设作为试点的任务目标之一,但是目前国家尚未明确统一的标准体系,各试点地区的情况并不一致。因青岛市的长期医疗护理保险制度在国内起步最早,实践时间最长,本文将其作为国内实践的代表,对其需求评估和护理等级划分情况进行探讨,并将之与国外长期护理保险制度发达的国家——日本的情况进行对比,以发现差距,为相关制度的完善思考建议。
1青岛市老年人长期护理需求评估和等级评定现状
早在2012年7月1日,青岛市就出台了《关于建立长期医疗护理保险制度的意见(试行)》,[2]通过医保统筹的方式在全国率先建立了长期医疗护理保险制度,目前也取得了一定的积极成效。但是青岛市长期医疗护理保险并不是一个独立的社会保险体系和完整意义的长期护理保险,制度名称在长期护理中加入“医疗”二字,其保险基金(分为职工护理保险资金和居民护理保险资金)从基本医疗保险基金中定期划转,并不具有独立的筹资模式。由于基金规模较小,只能支付与医疗直接相关的护理费用,从而决定了其服务主體和支付范围存在一定的局限性。
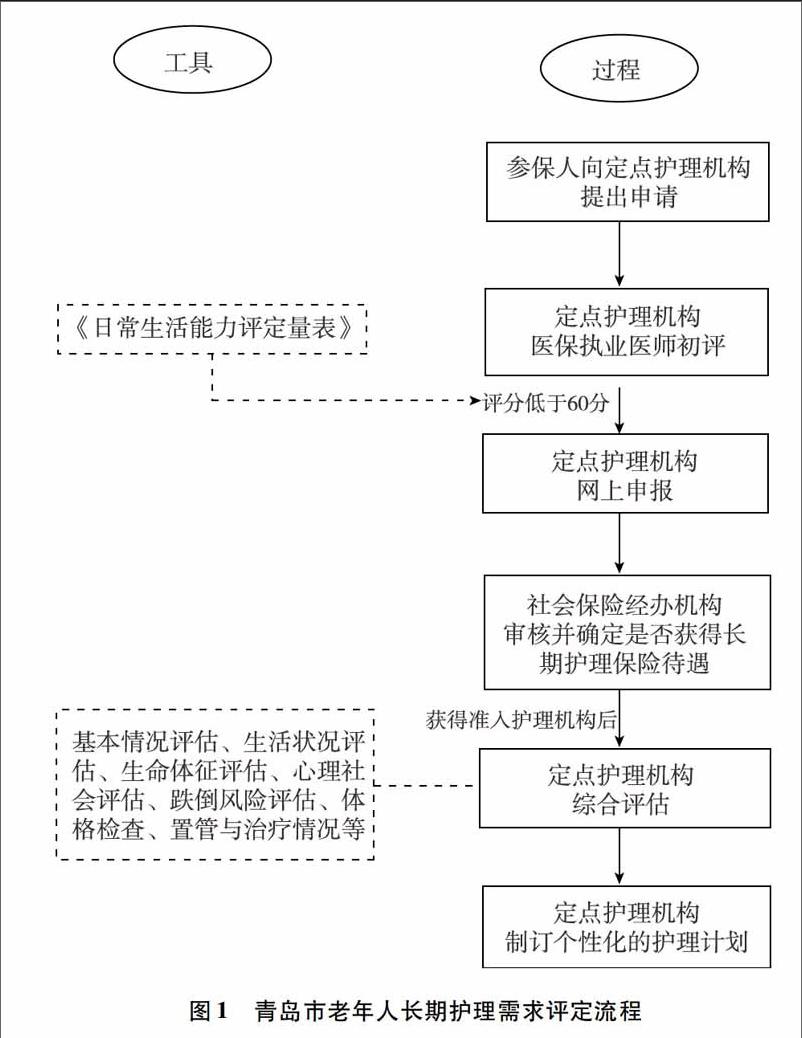
青岛市最初确定的长期医疗护理保险的覆盖范围包括职工社会医疗保险、居民社会医疗保险的参保人,其中因年老、疾病、伤残等导致人身某些功能全部或部分丧失,长年卧床,生活无法自理的,可向定点护理机构申请不同形式的医疗护理,经评估鉴定后符合条件的,自核准之日起享受长期护理保险;可享受的护理保险待遇依据其病情和自理情况确定,享受护理保险待遇期间发生的符合规定的护理费用,由护理保险资金根据申请人参与医保类型按一定比例报销(护理保险待遇不设起付线,参保职工报销比例为90%,一档医保缴费成年居民、少年儿童和大学生报销比例为80%,二档医保缴费成年居民报销比例为40%)。参保人可获得的医疗护理形式包括:医疗专护,指二级及以上住院定点医疗机构医疗专护病房为参保人提供长期24小时连续医疗护理服务;护理院医疗护理,指医养结合的护理服务机构为入住本机构的参保人提供长期24小时连续医疗护理服务;居家医疗护理,指护理服务机构派医护人员到参保职工家中提供医疗护理服务;社区巡护,指护理服务机构(含一体化管理村卫生室)派医护人员到参保人家中提供巡诊服务。不同形式的医疗护理有不同的申请条件,申请人只有满足特定的申请条件,且在定点护理机构按照《日常生活能力评定量表》对其进行的初评中得分低于60分,才可享受相应的长期医疗护理待遇。[3]具体的需求评估过程如下(见图1)。
有长期护理需求的参保人首先需向定点护理机构(凡经卫生、民政、残联等部门批准成立的医疗服务机构,具备相应医疗资质的老年护理机构,或与相关医疗机构签订合作服务协议的养老服务机构、残疾人托养机构,均可申请为定点护理服务机构)[2]提出申请,定点护理机构接到申请后,按规定安排医保执业医师对申请人的病情和自理情况进行现场审核,并使用《日常生活能力评定量表》对申请人的失能情况进行初步评估,评估内容包括进食、洗澡、梳洗修饰、穿衣、如厕、行走、上下楼梯等。[4]此量表满分为100分,评定结果分为三级:得分≥60分表示有轻度功能障碍,能独立完成部分日常活动,需要一定的帮助;41~59分表示有中度功能障碍,需要极大的帮助才能完成日常生活活动;≤40分表示有重度功能障碍,多数日常生活活动不能完成或需人照料。只有评分低于60分(不含60分)且符合特定医疗护理形式申请条件的申请人,定点医疗机构才可按规定及时为其进行网上申报,并将其病情和生活能力评定情况等信息传送至社会保险“一体化”管理系统。高于60分(含60分),以及低于60分但没有慢性疾病明确诊断的,不得进行网上申报。定点护理机构提报的网上申请由社会保险经办机构或委托的第三方进行进一步的审核,并提出审核意见确定申请人能否获得长期护理保险待遇。申请人获得准入定点护理机构后,由定点护理机构中的医生、护士再对其进行综合性的评估,综合评估内容包括基本情况评估(如性别、年龄、过敏史、家族史等)、生活状况评估(如饮食、睡眠、排泄、嗜好等)、生命体征评估(如体温、脉搏、呼吸、血压等)、心理社会评估(如情绪、思维、与亲友关系等)、跌倒风险评估(如自理能力、肢体活动、跌倒史等)、体格检查(如皮肤黏膜、呼吸系统、生殖系统等)、置管与治疗情况(如胃管、尿管、造瘘管等)七个方面。[5]通过综合评估明确失能患者主要的健康问题和医疗护理需求,并以此为参考制订个性化的服务计划,最终按照计划提供服务。
自2017年1月1日起,青岛市将失智老人纳入了长期护理保险保障范围并实行“失智专区”管理,[6]在全国率先探索建立了针对失智老人的精准护理保障制度。初评由经社保经办机构确定的失智诊断评估机构特约专家进行,使用的评估工具为《青岛市长期护理保险失智老人失智状况评估量表》(为国际通用的《简易智能精神状态检查量表(MMSE量表)》)等有关检查量表。评分低于60分的申请人的可申请支持临床诊断和病情判断,病情为重度的失智人员可按规定申办长期护理保险待遇。[7]
2日本老年人长期护理需求认定和等级评定方式
日本的长期护理保险保障内容全面,除医疗护理外还覆盖了日常生活方面的照料,除病后护理还包括了防止进入护理状态的预防服务。其早期的护理形式分为居家护理与机构护理两种,两种护理类型又划分为7个不同程度的等级,由低到高分别为“要支援”1、2级,“要护理”1~5级,不同护理等级给付的服务项目和时间不同,护理等级越高服务给付越多同时产生的护理费用越高。[8]2005年日本的长期护理体系中增加了社区依托型护理。[9]日本长期护理保险的覆盖人群是40岁以上的全体国民,其中65岁及以上的国民为第一号保险者,40~ 64岁的医保参保人员为第二号保险者。[10]根据日本《长期护理保险法》的规定,第一号保险者一旦有长期护理服务需求,保险权利就自然产生;第二号被保险人只有在患上帕金森病、老年前期痴呆或者中风等15 种疾病时,才可享受长期护理保险提供的服务。长期护理保险按照国家和个人各负担一半的原则筹资,65 岁以上人口的保险费从退休金中直接扣除或与国民健康保险费一起征收,仍在职的40岁到64岁人口的长期护理保险费则与医疗保险费一起缴纳。[11]
日本的长期护理保险制度对具体的服务内容、服务时间以及服务费用的限额等都做出了详尽的规定,老年人要获得长期护理服务,首先需要经过严格的需求评估和资格认定,具体的申请流程如下(见图2)。
由老年人本人或其家属向所居住的市町村护理保险机构或护理保险代办处提出申请,护理保险机构接到申请后,派护理管理者对申请人的身体和心理状况进行入户初次评估并填写一份统一的调查表,评估项目包括老年人的视力、步行能力、能否自己翻身等85项内容。护理管理者必须是具有5年以上工作经验的专业人士(如医生、护士、社会工作者、物理治疗师等)或有10年以上护理服务经验的非专业人士(如居家护理服务工作者),他们需通过地区级的从业资格考试,且之后接受32小时的强化从业训练,才能获得护理管理者资格证书。[8]护理管理者完成调查表之后,将表中的数据输入到计算机,再用一套特定软件对评估结果进行分析,从而推算出申请者需要的护理时间。初步评估完成之后,护理管理者将评估报告提交给市町村的一个专家委员会或称之为“护理认定审查会”(由5名左右专家组成,成员应当具有保健、医疗和福利三方面的知识与经验),由该委员会根据初次评估的结果,并参考申请人主治医生的意见书及访问调查时的记录对申请人的情况进行第二次审查,并做出“符合”或“不符合”(享受长期护理保险待遇的条件)的最终决定。[10]若审查结果为“不符合”,申请人则被认定为具备自立生活能力,而不能享受长期护理保险所提供的服务;如果申请人“符合”接受長期护理服务的条件,“护理认定审查会”则会进一步对其接受护理服务的程度做出如上文所述7个等级的区分。[11]确定了护理等级之后,护理支援机构的工作人员根据“要护理”或“要支援”的被保险人的身体情况,与被保险人及其家属共同协商制订与其相适应的“护理服务使用计划”和“护理预防计划”。
3青岛市与日本长期护理需求认定和等级评定现状的比较
青岛的长期医疗护理保险尚处于起步阶段,制度设计不完善,制度的保障范围和支付能力与日本相比存在着较大的差距。目前其给付范围限定在医疗领域,而日本长期护理保险的给付项目则扩展到了日常生活照料领域,且日本不仅注重事后保险,还将进入护理前的预防措施纳入保障范围。就两者的需求认定和等级评定而言,通过上文的分析发现二者之间最为突出的区别是,相较日本将长期护理服务按照护理需求程度高低划分为7个不同的等级,目前青岛市尚未出台服务分级给付与管理的具体措施,不仅没有细化老年护理的具体需求,而且也没有对护理服务的收费标准进行科学分层。[12]因缺少对其制度运行现状的调查,本文无法将二者的资源分配状况进行对比,但在我国护理资源有限的国情下,服务等级与认定方式的划分是服务提供和待遇给付的重要依据,也是制度可持续发展与资源有效配置的必要前提,必须将其作为标准化建设的重要内容。
两者的其他区别体现在护理服务准入前的需求评估环节,虽然两者的需求评估都包括初评和二次评估两个阶段,并且都由第二次评估结果最终决定申请人能否获得保险待遇,但是需求评估的主体、工具、内容和结果等都存在较大差距。本文认为其中较为突出的几点包括:
第一,需求评估的目的和用途不同。日本长期护理保险制度的申请,需提交给申请人所在地区的护理保险机构,由该机构组织评估判定其失能程度,再以此为依据安排适当级别的护理机构与服务,这一评估过程主要决定的是“能否获得长期护理保险待遇”,只要被认定“生活不能完全自理”即可享受保险给付,需求评估的最终结果作为分配不同等级护理服务和制订个性化服务计划的依据。而青岛市长期医疗护理制度的申请,实际上是一种“定向申请”,即申请直接提交给定点护理机构,申请获得的也是该机构提供的特定类型的服务,评估的目的是确认申请人是否满足获得享受该机构服务的条件,因此这一评估过程主要决定的是“能否获得某种特定的护理服务”,评估结果不用做分配护理资源和制订服务计划的依据。或者说日本是根据评估结果分配不同的资源,而青岛则是先申请某种资源,再评估是否具有享受该资源的条件,缺乏一个上级部门在机构间对资源进行整合与分配。因此两者从源头上便存在实质性的差别。
第二,需求评估的标准和内容不同。青岛市的初评所使用的评估工具为《日常生活能力量表》,评估内容主要为病情和自理情况,即身体失能程度的评估,初评结果为重度失能才能进入第二个阶段的评估。而日本的初评内容除身体状况,还加入了精神状态、感知觉与沟通、社会参与等方面的评估,评估内容更加全面,而且日本初次评估的结果有计算机分析软件的提供的技术支持,分析结果更加科学具体,初评结果只是得出申请者需要护理的时间,并不做决策性的评定。就二次评估而言,青岛市的评估内容是提前限定的享受特定护理服务的条件;日本则是除了评估是否失能,还将申请者划入到某一服务等级中。青岛市在初评阶段只依据日常生活能力评分即身体状况评估将轻度和中度失能的申请人排除在了制度之外,而日本则是在第二次评估才做出是否获得准入的决定,且被排除在外的只是生活能够自理的人。
第三,需求评估的机构和人员不同。青岛市初评机构为定点护理机构,执行者是医保职业医师,即医保医师,主要考察的是医疗保险的专业知识,对医学、护理、心理学等其他学科知识并无要求,青岛市的相关文件中也没有对医保职业医师的资格进行说明,且缺乏其他类型专业人员的参与。而日本的初评机构为护理保险机构或代办处,评估者则为有丰富工作经验的医生、护士、社会工作者、物理治疗师等护理管理员。两者的评估实施者的学科背景和专业水平存在差距,日本的护理管理者除了要求具备社会福利学科知识,还要求具备有医学、护理、社会工作等学科基础,并要求有充足的工作经验,这更加有利于做出科学全面的评估。就二次评估而言,青岛市的评估主体是社保经办机构或委托的第三方,没有要求一个多学科背景专家组成的委员会,而日本的二次评估引入了多学科专家小组,相较青岛市而言日本的需求评估主体更为专业。
4思考
青岛市的长期医疗护理制度探索虽然在全国范围内走在了前列,但与日本的制度相比还是存在很大的差距。需求评估是确定服务资格、制度服务计划、提供护理服务的重要前提和依据,青岛市在制度的下一步标准化建设中有待强化护理需求认定和等级评定、服务质量评价等体系的顶层设计。放眼全国状况,由于国家尚未明确统一的标准体系,各地对失能程度的认定存在不一致的情况,而且我国不仅是在长期照护领域,连最基础的居家、机构养老、社区养老都没有一套合理的需求评估工具,极大地制约了资源的有效配置和服务的有效供给,影响养老服务业的健康发展。因此,本文建议在全国范围内采取统一的护理需求分级制度和评估标准,可在借鉴国外经验基础上开发一套全国统一适用的需求评估工具,使之有利于整合各个不同部门的资源,实现资源的有效配置和更具针对性的供给。目前国内还没有相应的机构可承担专业的护理需求评估职能,多学科人才队伍的培养是解决这一问题的重要思路。
参考文献:
[1]人力资源和社会保障部 人力资源社会保障部办公厅关于开展长期护理保险制度试点的指导意见 人社厅发〔2016〕80号[Z].2016-06-27
[2]青岛市人民政府 关于建立长期医疗护理保险制度的意见(试行),青政办字〔2012〕91号[Z].2012-06-19
[3]青岛市人力资源和社会保障局办公室 关于印发 《青岛市长期医疗护理保险管理办法》的通知,青人社发〔2014〕23号[Z].2014-12-30
[4]青岛市人力资源和社会保障局,青岛市财政局,青岛市民政局 关于印发《青岛市人力资源和社会保障局长期医疗护理保险实施细则(试行)》的通知,青人社发〔2012〕52号[Z].2012-08-10
[5]青島市人力资源和社会保障局 关于长期医疗护理保险医疗护理服务实行标准化管理的通知,青人社办字〔2016〕81号[Z].2016-06-12
[6]人民网 青岛将重度失智老人试点纳入长期护理保险 开设“失智专区[EB/OL].(201-01-04)http://sdpeoplecomcn/n2/2017/0104/c166192-29552609html
[7]青岛市人力资源和社会保障局 关于规范长期医疗护理保险经办管理有关问题的通知,青人社发〔2014〕23号[Z].2014-12-30
[8]陶秀彬,匡霞 国外老年长期护理服务供给体系及启示[J].中国老年学杂志,2013(8):1967-1970
[9]吕学静日本长期护理保险制度的建立与启示[J].中国社会保障,2014(4):74-75
[10]戴卫东解析德国、日本长期护理保险制度的差异[J].东北亚论坛,2007,69(1):39-44
[11]张拓红日本的长期护理保险[J].国外医学:医院管理分册,1999(4)
[12]邓大松,郭婷中国长期护理保险制度构建浅析——以青岛市为例[J].卫生经济研究,2015(10):33-37
[作者简介]马骁(1991—),女,汉族,山东潍坊人,山东大学哲学与社会发展学院社会保障专业博士研究生。研究方向:社会保障,社会工作。

