连续硬膜外分娩镇痛对初产妇产后压力性尿失禁的影响
李媚芳 张远军 黄媛


[摘要] 目的 探討连续硬膜外分娩镇痛对初产妇产后压力性尿失禁的影响。 方法 选取2015年1月~2016年12月在我院住院分娩的初产妇200例为研究对象,根据分娩方式分为分娩镇痛组(92例)与无分娩镇痛组(108例)。分娩镇痛组给予连续硬膜外分娩镇痛,无分娩镇痛组未给予干预措施。比较两组疼痛评分、产程、压力性尿失禁发生率、盆底电生理指标(Ⅰ、Ⅱ类纤维的肌力和疲劳度)和盆腹动力学(阴道动态压力、阴道张力)。 结果 分娩镇痛组会阴侧切率为14.13%,无分娩镇痛组为31.48%,有显著差异(P<0.05)。分娩镇痛组疼痛评分显著低于无分娩镇痛组(P<0.05),产程显著短于无分娩镇痛组(P<0.05)。分娩镇痛组产后压力型尿失禁发生率为8.70%,无分娩镇痛组为19.44%,有显著差异(P<0.05)。分娩镇痛组Ⅰ类、Ⅱ类肌纤维肌力分级显著优于无分娩镇痛组(P<0.05)。分娩镇痛组阴道动态压力值、盆底肌静态张力以及Ⅰ类、Ⅱ类肌纤维疲劳度显著高于无分娩镇痛组(P<0.05),盆底肌闭合收缩力显著低于无分娩镇痛组(P<0.05)。 结论 连续硬膜外分娩镇痛可以避免产妇盆底功能损伤,预防产后压力性尿失禁的发生,值得推广。
[关键词] 初产妇;分娩镇痛;连续硬膜外麻醉;压力性尿失禁
[中图分类号] R714.7 [文献标识码] B [文章编号] 1673-9701(2017)17-0102-03
[Abstract] Objective To investigate the effect of continuous epidural labor analgesia on postpartum stress urinary incontinence in primipara. Methods A total of 200 primiparous women with hospital delivery in our hospital from January 2015 to December 2016 were chosen and divided into labor analgesia group(n=92) and non-labor analgesia group(n=108)according to the mode of delivery. Labor analgesia group was given continuous epidural labor analgesia, and non-labor analgesia group was not given intervention. The pain scores, labor course, incidence of stress urinary incontinence, electrophysiological indices of pelvic floor(muscle strength and fatigue of typeⅠ and Ⅱ fibers) and pelvic-abdominal kinetics(vaginal dynamic pressure, vaginal tension) were compared between the two groups. Results The rate of lateral episiotomy was 14.13% in the labor analgesia group and 31.48% in the non-labor analgesia group, and the difference was significant(P<0.05). The pain score of labor analgesia group was significantly lower than that of non-labor analgesia group(P<0.05), and the labor course of the labor analgesia group was significantly shorter than that of non-labor analgesia group(P<0.05). The incidence of postpartum stress urinary incontinence was 8.70% in the labor analgesia group and 19.44% in the labor analgesia group, and the difference between the two groups was significant(P<0.05). The muscle strength grading of typeⅠ and Ⅱ muscle fibers in labor analgesia group was significantly better than that in non-labor analgesia group(P<0.05). The vaginal dynamic pressure value, pelvic floor static tension and typeⅠ,Ⅱ muscle fiber fatigue in the labor analgesia group were higher than those in the non-labor analgesia group(P<0.05). The pelvic floor muscle closure contractility in the labor analgesia group was significantly lower than that of the non-labor analgesia group(P<0.05). Conclusion Continuous epidural labor analgesia can void maternal pelvic floor function damage and prevent the occurrence of postpartum stress urinary incontinence, which is worthy of promotion.
[Key words] Primipara;Labor analgesia;Continuous epidural anesthesia;Stress urinary incontinence
压力性尿失禁是由于膀胱尿道解剖位置改变或者盆底支持结构损伤出现的盆底功能障碍性疾病,分娩是其危险因素之一[1]。分娩是女性自然的生物学过程,但是妊娠期女性由于神经生理、内分泌、免疫、器官功能等发生变化,使得机体处于特殊的生理状态,分娩疼痛是分娩过程中子宫肌过度伸展弹性变差引起撕裂诱发的一种主观感受,临床上主要由麻醉科与妇产科共同采用麻醉药物进行分娩镇痛[2,3],但是其对产妇盆底功能的影响尚未见报道。本研究选取200例头位足月单胎的阴道分娩初产妇为研究对象,探讨连续硬膜外分娩镇痛对初产妇产后压力性尿失禁的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年1月~2016年12月在我院住院分娩的初产妇200例为研究对象,纳入标准:①年龄20~35岁;②初产妇、单胎、头位妊娠;③知情同意;④分娩过程中均无器械助产,产后恶露均干净;⑤无泌尿系感染及阴道炎,无孕前尿失禁史、盆腔手术史。排除标准:①有甲状腺功能异常、妊娠期糖尿病等其他严重妊娠合并症者;②重要脏器严重功能不全或者严重凝血功能异常者;③既往有精神病史者。根据分娩方式分为分娩镇痛组(92例)与无分娩镇痛组(108例):分娩镇痛组年龄24~35岁,平均(28.7±5.3)岁,孕周35~41周,平均(38.6±1.9)周,体重指数21~36 kg/m2,平均(29.4±3.2)kg/m2,新生儿体重3.0~3.5 kg,平均(3.2±0.2)kg;无分娩镇痛组年龄23~34岁,平均(29.1±5.0)岁,孕周36~40周,平均(38.5±1.7)周,体重指数22~34 kg/m2,平均(29.1±3.5)kg/m2,新生儿体重3.0~3.4 kg,平均(3.2±0.2)kg。两组患者年龄、孕周等一般资料比较无明显差异(P>0.05),具有可比性。
1.2 方法
无分娩镇痛组采用自然分娩方式,具体操作:产妇进入分娩室后详细介绍分娩环境、仪器设备,减轻产妇进入陌生环境带来的恐惧焦虑,基于普通常识性心理学知识和原理,采取劝导、鼓励等方式,通过暗示疗法使产妇接受医生及护理人员的观念,从而解除心理压力和负担,充分发挥其主动能动性。加强对产妇生命体征(血压、脉搏、尿量等)、宫缩程度、羊水性状及宫口扩张情况进行监护,注意分娩室温度、湿度对产妇影响,使用保温毯及恒温加热器等加温设备,根据其状态指导其进行体位选择及变换。
分娩镇痛组在无分娩镇痛组的基础上给予麻醉药物进行分娩镇痛,具体操作:在宫口开至3 cm时于L3-4间隙行硬膜外穿刺置入硬膜外导管,注入1%利多卡因5 mL试验剂量确认系硬膜外腔后给予0.1%盐酸罗哌卡因+0.5 μg/mL舒芬太尼共10 mL首剂,起效后接0.1%盐酸罗哌卡因持续泵注,背景剂量9 mL/h,追加剂量4 mL/15 min,至宫口开全不停药。
1.3 观察指标
統计分析两组产妇疼痛评分以及产程、会阴侧切率、压力性尿失禁发生率。疼痛评分采用口述5分评分法:1分:无痛,2分:轻度痛,3分:中度痛,4分:重度痛,5分:剧痛。
两组均于产后6~8周进行盆底功能筛查。采用法国PHENIX USB 2型神经肌肉刺激治疗仪,通过配置相应的盆底功能检测部件可以详细检测盆底电生理指标和盆腹动力学指标。根据收集的盆底电生理指标(Ⅰ、Ⅱ类纤维的肌力和疲劳度)和盆腹动力学(阴道动态压力、阴道张力)等数据以评估产后早期盆底功能。
1.4 统计学方法
研究所得到的数据均以SPSS 18.0统计学软件进行分析。计数资料例数用(n)表示,计数资料组间率(%)的比较采用χ2检验或者秩和检验。计量资料以(x±s)表示,组间比较采用独立样本t检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组疼痛评分、产程及会阴侧切率比较
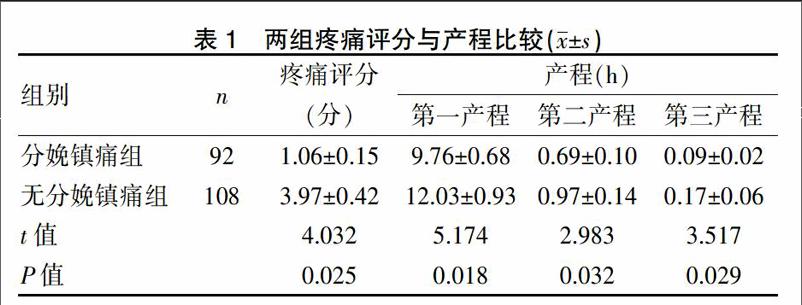
分娩镇痛组会阴侧切13例,发生率为14.13%,无分娩镇痛组34例,发生率为31.48%,两组比较,差异具有统计学意义(χ2=8.320,P=0.003)。分娩镇痛组疼痛评分显著低于无分娩镇痛组(P<0.05),产程显著短于无分娩镇痛组(P<0.05)。见表1。
2.2两组压力性尿失禁发生率及盆底组织肌纤维肌力比较
分娩镇痛组产后压力型尿失禁8例,发生率为8.70%,无分娩镇痛组21例,发生率为19.44%,两组比较,差异具有统计学意义(χ2=4.630,P=0.024)。分娩镇痛组Ⅰ类、Ⅱ类肌纤维肌力分级显著优于无分娩镇痛组(P<0.05)。见表2。
2.3 两组盆底功能比较
分娩镇痛组阴道动态压力值、盆底肌静态张力以及Ⅰ类、Ⅱ类肌纤维疲劳度显著高于无分娩镇痛组(P<0.05),盆底肌闭合收缩力显著低于无分娩镇痛组(P<0.05)。见表3。
3 讨论
盆底是由盆底肌、肛提肌、尾骨肌等肌肉群以及韧带、筋膜等结缔组织组成的一个三维立体结构,盆底内由前向后依次有尿道、阴道及直肠穿过,因此,其具有维持盆腔器官处于正常位置、协调排便自制活动双重功能。研究表明[4],盆底内肌肉群及结缔组织的动态平衡是维持其正常功能的基础,对于女性人群,盆底在分娩中发挥着重要作用,但是分娩会造成盆膈裂孔由菱形变为类椭圆形或者椭圆形,或者耻骨直肠肌从附着点撕脱,打破盆底组成结构之间的动态平衡,超出其内支持结构的自身调节能力,引发尿失禁、盆腔器官脱垂等盆底功能障碍性疾病。调查数据显示[5],初产妇压力性尿失禁的发病率高达30.0%,患者主要表现为不自主溢尿,对其身心健康造成严重影响,而及早预防压力性尿失禁的发生有助于改善产妇生活质量,维护女性健康。
研究表明[6,7],分娩过程中由于子宫肌肉阵发性收缩,机体伤害性感受器感受到刺激会产生神经冲动,神经冲动沿着传导速度快的粗直径有髓鞘的Aδ神经纤维(传导锐痛、刺痛)及传导速度慢的细直径无髓鞘的C类神经纤维(传导钝痛、内脏痛)传递至脊髓后角,兴奋中枢神经系统而产生疼痛感觉。分娩疼痛的发生会刺激下丘脑-垂体-肾上腺轴引起一系列生理变化(母胎间血氧交换与运送障碍、母体心脏负荷加重等),诱发各种产科并发症发生,并导致产后出血、新生儿窒息等不良妊娠结局,或者造成初产妇严重的畏惧心理,缺乏顺产信心,可导致无指征剖宫产率明显上升[8,9]。目前,临床上减轻产妇分娩疼痛的方法较多,有药物镇痛、音乐疗法、改良式呼吸镇痛法、水中分娩或者自由体位分娩等[10],其中药物镇痛为首选,是指采用具有镇痛镇静作用的药物,使患者可逆性意识丧失、无痛、遗忘和一定程度的肌肉松弛,避免伤害性刺激作用于机体后所产生的一系列复杂的生理和心理变化,达到缓解或者消灭疼痛的效果[11]。
本研究针对“连续硬膜外分娩镇痛对初产妇产后压力性尿失禁的影响”进行分析,发现连续硬膜外分娩镇痛能够预防压力性尿失禁的发生,分析其原因,可能与连续硬膜外分娩镇痛缓解了产妇分娩疼痛,降低会阴侧切率,保证了盆底肌肉组织(肛提肌)的完整性,避免了盆底肌力下降以及会阴神经正常传导损伤有关[12]。此外,产程越长,盆底肌力受损程度越严重,而连续硬膜外分娩镇痛能够缩短产妇产程,进而在一定程度上避免了盆底功能受损的发生[13]。文献报道[14-17],相较于自然分娩,剖宫产对机体免疫功能及应激反应影响较大,且不同年龄产妇心理状态存在差异,对分娩疼痛的机体反应存在差异,本研究针对自然生产的初产妇进行研究,且未对不同年龄段进行考察,对于连续硬膜外分娩镇痛在临床的实用性,还有待在更大规模的研究中得到进一步验证和不断完善。
综上所述,连续硬膜外分娩镇痛可以避免产妇盆底功能损伤,预防产后压力性尿失禁的发生,值得推广。
[参考文献]
[1] 万晓慧,古丽娜·阿巴拜克力,丁岩. 产科因素对压力性尿失禁的发生及盆底肌力的影响[J].新疆医科大学学报,2014,37(8):1037-1041.
[2] 薛红琴.分娩疼痛与母婴结局的关系及相关影响因素分析[J].海南医学,2015,26(8):1214-1215.
[3] 吕燕,倪永梅,刘红艳,等.椎管内麻醉分娩镇痛对产程和分娩结果影响的临床观察[J].昆明医科大学学报,2014,35(5):142-144.
[4] 张美琴,罗红.初次产后早期盆底形态的三维超声研究[J].四川大学学报,2016,47(2):253-256.
[5] 秦天华,郝友瑛,赵红.4207例产后6~8周产妇盆底功能恢复情况的临床筛查[J].新疆医学,2015,45(7):916-917.
[6] Hilde G,St r-Jensen J,Siafarikas F,et al. How wellcan pelvic floor muscles with major defects contract? Across-sectional comparative study 6 weeks after deliveryusing transperineal 3D/4D ultrasound and manometer[J].BJOG,2013,120(11):1423-1429.
[7] 朱軍,童玲.孕产妇产前焦虑与社会支持对分娩镇痛的影响[J].实用预防医学,2014,21(3):340-342.
[8] Demoulin G,Thubert T,Faivre E,et al.Pregnancy and postpartum of women with mid-urethral sling procedure:A review of the literature[J].J Gynecol ObstetBiol Reprod,2013,42(6):518-524.
[9] 高原. 罗哌卡因联合舒芬太尼硬膜外麻醉在无痛分娩中的应用效果分析[J].海峡药学,2017,29(1):132-133.
[10] 贺腾,张时鸿.非药物分娩镇痛的研究进展[J].中华妇幼临床医学杂志,2016,12(2):232-236.
[11] 王霞红,徐先明.药物性分娩镇痛的临床应用进展[J].医学综述,2017,23(3):532-535.
[12] 曹淩艳,余清.初产妇经阴道分娩时会阴侧切对盆底功能的影响[J].实用临床医学,2014,54(10):73-76.
[13] 李海英,吴涛,朱芳.分娩镇痛产妇第二产程时间与盆底功能的关系[J].中国实用妇科与产科杂志,2016,32(2):185-187.
[14] 王■■. 无保护会阴接生法对初产妇会阴侧切率和产后疼痛的影响[J]. 现代诊断与治疗,2016,27(2):363-364.
[15] 刘晓云. 无保护会阴接生法对初产妇会阴侧切率和产后疼痛的影响分析[J]. 中外医学研究,2015,(13):52-53.
[16] 王江梅.分娩时疼痛的影响因素及其对分娩结局的影响研究[J].中国妇幼保健,2014,29(7):1014-1015.
[17] 桑秀丽.评估分娩疼痛程度及相关因素与分娩结局的关系[J].中国实用医药,2015,10(19):278-279.
(收稿日期:2017-03-20)

