1016例妊娠妇女甲状腺功能指标结果分析
彭骏,朱国勇,杭国琴,许云,郑伟
(湖北中医学院襄阳附属医院检验科,湖北襄阳441000)
1016例妊娠妇女甲状腺功能指标结果分析
彭骏,朱国勇,杭国琴,许云,郑伟
(湖北中医学院襄阳附属医院检验科,湖北襄阳441000)
目的对1016例早期妊娠妇女进行甲状腺功能筛查和检测,及时诊断孕期甲状腺疾病,以便给予相应治疗。方法采集1016例早期妊娠妇女和800例孕前健康体检妇女的静脉血,检测其血清中的游离三碘甲状腺氨酸(FT3)、游离甲状腺素(FT4)、血清促甲状腺素(TSH)和甲状腺过氧化物酶抗体(TPOAb)四项甲状腺功能指标,并对检测结果进行统计分析。结果1016妊娠妇女甲状腺功能指标筛查显示:甲状腺功能正常但TPOAb升高35例(3.3%),甲状腺功能减低22例(2.1%),亚临床甲状腺功能减低32例(3.0%),甲状腺功能亢进2例(0.2%),亚临床甲状腺功能亢进5例(0.5%)。妊娠组与非妊娠组FT3,FT4水平无显著性差异,(P>0.05)而TSH有显著性差异(P<0.05)。结论妊娠期妇女中存在一部分甲状腺功能异常的人群,其中以甲状腺功能正常但TPOAb升高和亚临床甲状腺功能减低的病例多见。因此,在孕前及孕期应常规筛查甲状腺功能及其相关自身抗体,及时干预孕期甲状腺疾病,减少甲状腺功能异常对母婴造成的危害。
甲状腺功能;妊娠妇女;游离三碘甲状腺氨酸;游离甲状腺素;血清促甲状腺素;甲状腺过氧化物酶抗体
正常妊娠过程中,母体巨大的生理变化引起复杂的内分泌及免疫反应,甲状腺在妊娠期受到刺激后可引起甲状腺激素分泌量或浓度改变。而胎儿自身甲状腺在妊娠20周以前尚未形成,其生长发育需要的甲状腺激素主要依赖母体。这个阶段是胎儿脑发育的重要时期,甲状腺激素对胎儿智力发育非常重要,如果甲状腺激素不足(甲减),就会使胎儿脑发育不良,导致神经系统发育障碍,严重者可发生克汀病(呆小症)。对于甲状腺激素过多(甲亢),会导致流产、早产、胎盘早剥等发生率增加。对于妊娠妇女则会出现妊高征、充血性心力衰竭、甲亢危象、感染及孕妇产后甲状腺功能紊乱(PPTD)等。因此,孕期准确评估甲状腺功能非常重要。经过临床医学者的研究发现,妊娠期甲状腺功能筛查与很多因素有关,如中国指南推荐妊娠期妇女进行FT4、TSH、TPOAb作为甲状腺功能筛查,并建议最好在妊娠8周前进行筛查[1]。本文选取来我院正常孕检的1016例孕妇进行甲状腺功能筛查,对其中的异常结果进行分析,以便于临床及时处理和治疗,尽量减少和避免妊娠期甲状腺疾病对孕妇和胎儿的危害。
1 资料与方法
1.1 一般资料选择2014年7月至2015年6月襄阳市中医医院门诊产检的妊娠早期妇女1016例,年龄在19~46岁,平均年龄为28岁。孕妇孕龄6周~12周+6(妊娠早期),平均孕龄9周+3。另外选取2014年8月至12月间来襄阳市中医医院门诊进行孕前体检的健康妇女800例作为对照,年龄在21~39岁,平均年龄为31岁。
1.2 方法以上对象均空腹采集静脉血3ml,存放于无添加剂的真空玻璃管内,要求3500r/min,2h内离心分离血清,检测FT3、FT4、TSH、TPOAb的含量,对结果进行分析。实验操作严格按照仪器和试剂说明书进行。
1.3 试剂与检测方法应用德国Roche公司生产的Cobas E601化学发光免疫体分析仪,试剂为原装试剂。每次检测均同时检测高、低两个不同浓度的质控。
1.4 疾病诊断标准正常参考范围:TSH:妊娠前3个月0.3~4.5mIU/L;妊娠后6个月0.5~5.3mIU/L。FT4:妊娠前3个月9~21pmol/L;妊娠后6个月10~22pmol/L。FT3:妊娠前3个月5.2~8.1pmol/L;妊娠后6个月5.3~8.9pmol/L[2]。
甲状腺疾病诊断标准参考人民卫生出版社出版的第6版《内科学》。⑴妊娠期临床甲状腺功能亢进:血清FT4增高伴TSH<0.1mIU/L或低于检测下限。⑵亚临床甲亢:TSH<0.1mIU/L或低于检测下限,FT4浓度正常。⑶临床甲减的诊断标准:血清TSH(妊娠前3个月>4.5mIU/L、妊娠后6个月>5.3mIU/L)且FT4<9pmol/L,或血清TSH>10mIU/L;无论FT4是否降低,均按临床甲减处理。⑷亚临床甲减诊断标准:血清TSH(妊娠前3个月>4.5mIU/ L、妊娠后6个月>5.3mIU/L),血清FT4可在正常范围之内[3]。甲状腺功能受损是指由自身免疫功能紊乱引起的甲状腺疾病,临床上以单纯TPOAb阳性(定量高于正常水平)来诊断。TPOAb正常范围为0~12IU/ml,超出参考范围就间断为阳性。
1.5 统计学处理全部数据输入Excel数据库,应用SPSS软件进行处理,计量数据以均数±标准差(x±s)表示。妊娠组与非妊娠组FT3,FT4,TSH的浓度水平差异运用t检验分析,P<0.05为差异有统计学意义。
2 结果
2.1 1016例妊娠早期妇女甲状腺功能指标筛查结果其中甲减22例,占2.1%;亚甲减32例,占3.0%;甲亢2例,占0.2%;亚甲亢5例,占0.5%;甲状腺功能受损35例,占3.3%。见表1。
2.2 920例妊娠组妇女与800例健康体检非妊娠组妇女比较妊娠组与非妊娠组FT3,FT4水平无显著性差异,t值分别为1.85和1.33,均小于t(1718,0.05)=1.967,)(P>0.05);而妊娠组与非妊娠组TSH比较,t值为4.62,大于t(1718,0.05)=1.967有显著性差异(P<0.05),妊娠早期TSH比正常组TSH要高一些。见表2。
3 讨论
甲状腺疾病是常见的内分泌疾病,妊娠甲状腺疾病可分为妊娠前原有甲状腺疾病和妊娠并发甲状腺疾病两种。妊娠甲状腺功能异常是妊娠的高危因素,并且甲状腺功能的高低会影响整个孕期胎儿的发育。罗军等[4]建议通过孕期定期检测甲状腺功能,及时发现和使用替代治疗甲状腺功能异常,从而减少对孕妇及胎儿的危害。妊娠期甲状腺功能紊乱是产科重要并发症之一,对高龄孕妇的威胁尤为明显,可增加孕妇流产、早产、先兆子痫和甲亢危象的发生率,导致孕妇产后甲状腺功能紊乱(PPTD)以及胎儿新生儿的甲亢、早减、甲状腺肿、智力低下等[5,6]。甲状腺分泌的甲状腺激素(TH)主要包括游离三碘甲状腺氨酸(FT3)和游离甲状腺素(FT4),后者也称甲状腺素(Thyroxin)。TH的生物学作用十分广泛,主要是调节物质能量代谢,促进生长发育。妊娠期间TH直接参与胎盘发育,而且TH是胎儿大脑发育的重要因子,维持母体正常的TH水平对保障胎儿神经系统发育有着重要意义[7]。甲状腺自身抗体与流产、早产、不孕、胎盘早剥、围产儿死亡、产后甲状腺炎等相关,是不良妊娠结局的一个独立危险因素。孕妇TPOAB阳性也是与后代认识评分降低相关的重要因素。Li等[8]观察34名TPOAb浓度升高患者的后代在25~30月龄时的智力发育情况。结果显示,高浓度TPOAb母亲后代的平均智力水平得分显著低于TPOAb阴性孕妇的后代(P=0.001)。
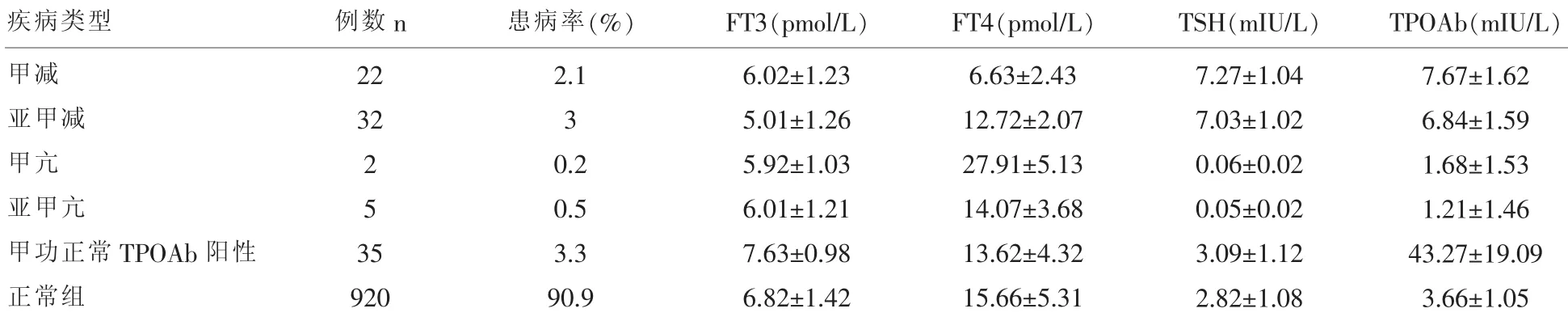
表1 1016例妊娠妇女甲状腺疾病患者甲状腺功能水平(x±s)
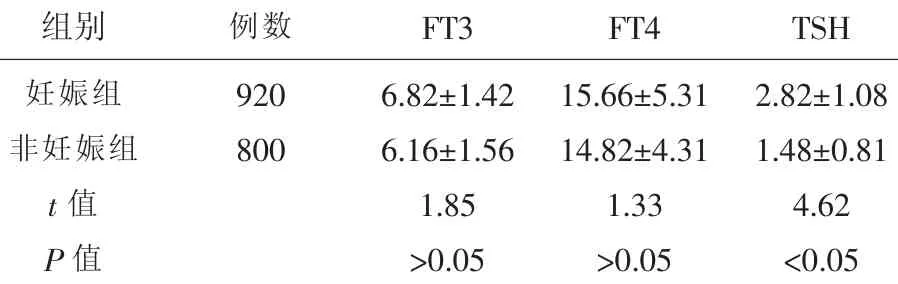
表2 920例正常妊娠妇女与非妊娠妇女的甲状腺水平比较
从我院产科门诊就诊的1016例妊娠妇女进行的甲状腺功能筛查结果来看,甲状腺疾病病患96人占筛查总人数9.1%,其中妊娠期甲减,尤其是妊娠合并亚甲减的患病孕妇比较多。引起妊娠期亚临床甲减的主要原因是自身免疫甲状腺炎,因为缺乏特异性体症,其实验室检查只是单纯的血清TSH升高,而FT4和TT4正常,如果不进行甲状腺功能筛查,很容易漏诊。随着病程进展有可能发展为临床甲减,这种病情的进展与TSH升高的水平呈正相关,合并TPOAb阳性者,进展为临床甲减的几率更高[9]。临床上用左旋甲状腺素片治疗来降低产科并发症的发生率。
甲减主要是TH分泌不足,妇女常会出现无排卵月经、不孕。现在随着对此疾病的认知度不断提高,尤其提倡在妊娠早期的妇女、不孕和/或流产的女性中筛查甲状腺功能,妊娠合并甲减者不在少数。甲减的实验室检查是TSH增高,FT4和TT4减低。生育期妇女妊娠期临床甲减可导致生育能力降低、可发生妊娠高血压、胎盘剥离、自发性流产、胎儿窘迫、早产及低体重儿。研究证实母体临床甲减比亚临床甲减与妊娠期间母体、胎儿和新生儿不良后果的关系更为密切。母体临床甲减与后代的神经精神发育障碍有关。甲状腺激素减少,可造成胎儿发育期大脑皮质中主管语言、听觉和智力的部分不能得到完全分化和发育。因此一旦确诊,应及时、足量补充外源性左甲状腺素,并且在治疗期间,每四周检测一次甲状腺功能,按需要调整剂量,使整个妊娠期间内将TSH维持在妊娠期特异参考范围内,保证母胎健康,获得正常的妊娠结局。
甲状腺功能受损临床上以单纯TPOAb阳性(定量高于正常水平)来诊断,甲状腺过氧化物酶抗体(TPOAb)是普遍存在于自身免疫性甲状腺疾病患者血清中的一种自身抗体,Demers LM等[10]研究表明自身免疫性甲状腺疾病易感人群在自身免疫反应进程启动后首先出现TPOAb水平的升高,然后才是TSH的升高,最终方出现FT4及其他甲状腺水平的变化。育龄妇女TPOAb的阳性患病率为5%~10%[11]。Abbassi-Ghanavatim A等[12]报道妊娠期妇女TPOAb阳性(TPOAb>50IU/ml)率为10%。妊娠妇女在妊娠期甲状腺激素需求增加的情况下,已受损的甲状腺分泌不了足量的甲状腺素,甲状腺失代偿可以出现亚临床甲减或临床甲减。单纯TPOAb阳性不需要治疗,但要定期检测TSH,了解甲状腺功能。若亚临床甲减伴有TPOAb升高者应给予左甲状腺素治疗来减少不良妊娠情况。
本文的统计数据中,妊娠期甲亢和亚甲亢患病率分别为0.2%和0.5%。甲状腺功能亢进(甲亢)是一种常见的内分泌疾病,系甲状腺激素分泌过多所致。甲亢妇女常表现为月经紊乱、减少或闭经,生育力低。但在治疗后或未经治疗的甲亢妇女中,怀孕者亦不少。若孕前已经诊断甲亢,应在病情完全控制3个月后妊娠[13]。妊娠期间甲亢的病因与非妊娠期间甲亢的病因基本相同,其中以Graves病最为常见。其次是毒性结节性甲状腺肿、甲状腺自主性高功能腺瘤等。正常妊娠妇女,可出现甲状腺肿大,加之妊娠期出现的心悸、多汗、怕热、胃纳增加等代谢增高症候群的出现等,这些与甲亢的表现都甚为相似,由于这些变化,临床上既会把正常妊娠误认为是甲亢,也可以延误真正甲亢伴妊娠的诊断。因此,妊娠伴甲亢的诊断较单纯甲亢诊断标准要适当提高。妊娠期甲亢以实验室诊断是血清中TSH降低,FT4和TT4增高为主,以超声检查和临床表现为辅助。妊娠期治疗甲亢的药物,一般首选丙硫氧嘧啶(PTU),应力争在尽可能短的时间内恢复正常的甲状腺功能,控制甲亢症状。治疗6~8周后,应每2~3周检查甲状腺功能,及时调整药物剂量。孕妇应保证足够休息,精神保持愉快、舒畅,膳食注意营养的合理搭配,保证母胎健康,达到正常妊娠结局。亚临床甲亢一般不需要治疗,但要注意观测,每4~6周检测一次甲状腺功能,加强营养,调节饮食,保证蛋白质供给,多吃些含钙、磷、维生素D的食品,切忌碘食物。妊娠晚期尤其应注意避免精神刺激和感染疾病,在预产期前入院,做好思想和治疗准备,谨防甲亢。
综上所述,妊娠期甲状腺功能异常对孕妇和胎儿均有诸多危害,对妊娠妇女进行甲状腺功能筛查是必要的,并且应在妊娠早期和/或前期进行进行筛查,并及时诊断和给予有效治疗,消除不良后果,保证正常妊娠结局。同时应向孕妇加大宣教,在妊娠早期进行甲状腺功能筛查,争取早诊断、早治疗,保障母婴健康,提高人口素质。
[1]应豪,段涛.关注甲状腺疾病与围产期健康[J].中国实用妇科与产科杂志,2013,29(6):401-402.
[2]府伟灵,徐克前.临床生物化学检验[M].第5版.北京人民出版社,2014:304-304.
[3]叶任高,陆再英.内科学[M].第6版.北京人民出版社,2004:729-737.
[4]罗军,王佳余,唐振华.孕中期FT4、TSH、TPOAb检测的临床价值[J].实验与检验医学,2010,28(2):171-172.
[5]乔文颖.甲亢妊娠和胎儿甲亢[J].国外医学内分泌学分册,2002,22(2):90-92.
[6]Peleg D,Cada S,Peldg A,et al.The relationship between matermal serum thyoid-stimulating immunoglobubin and fetal and neonatal thyrotoxicosis[J].Obstet Gyneclol,2002,99(6):1040-1043.
[7]王志群,顾宁,胡亚莉.妊娠合并甲状腺功能减退对子代的影响[J].中国实用妇科与产科杂志,2013,29(6):425-427.
[8]Li Y,Shan Z,Teng W,et al.Abnormalities of maternal thyroid function during pregnancy affect neuropsychological development of their children at 25-30 months[J].Clin Endocrinol(Oxf),2010,72(6):825-829.
[9]胡惠英,边旭明.妊娠期甲状腺功能筛查[J].中华检验医学杂志,2013,36(1):36-39.
[10]Demers LM,Spencer CA.Labouatory medicine practice guidelines;laboratory support for the deagnosis and monitoring of thyroid disease[J].Clin Endocrmol(Oxt),2003,58(2):138-140.
[11]Poppe K,Velkeniers B,Glinoer D.Thyroid disease and female reproduction[J].Clin Endocrinol(Oxf),2007,66(3):309-321.
[12]Abbassi-Ghanavatim A,Casey BM,Spong CY,et al.Pregnancy outcome in women with thyroid peroxidase antibodies antibodies[J]. Obstet Gynecol,2010,116(2 Pt 1):381-386.
[13]王红梅,王谢桐.妊娠合并甲状腺功能亢进的诊治[J].中国实用妇科与产科杂志,2013,29(6):415-419.
R581,R714.14+7
A
1674-1129(2017)03-0439-03
2016-07-28;
2017-03-10)
10.3969/j.issn.1674-1129.2017.03.051

