儿童肺炎支原体肺炎101例临床资料分析
吴 群, 俞倩颖, 闾佳佳
(上海交通大学医学院附属瑞金医院 儿内科, 上海, 200025)
儿童肺炎支原体肺炎101例临床资料分析
吴 群, 俞倩颖, 闾佳佳
(上海交通大学医学院附属瑞金医院 儿内科, 上海, 200025)
肺炎支原体肺炎; 实验室检查; 胸部X线影像学表现
肺炎支原体肺炎(MPP)是学龄儿童常见的一种肺炎,婴幼儿亦不少见,全年均可发生,占小儿肺炎的10%~20%, 流行年份可达30%[1]。肺炎支原体(MP)是一种微小病原体,其致病的传播途径主要为呼吸道飞沫,发病无明显季节性[2-3]。人体感染MP的潜伏期在2周左右,随后会出现相关的临床症状和体征,也有部分患者可能不出现临床症状。本研究探讨儿童肺炎支原体肺炎的临床特征,现报告如下。
1 资料与方法
1.1 一般资料
对本科2011年1月—2015年12月收治的101例肺炎支原体肺炎患儿的临床资料进行分析。101例MPP患儿均符合支原体肺炎的诊断标准[4], 其中男53例,女48例, 0~3岁23例, 4~7岁33例, 7~11岁36例, 11~14岁9例。
1.2 方法
所有患儿均于入院第2天进行血常规、C反应蛋白(CRP)、肺炎支原体抗体(MP-IgM)及滴度、EB病毒、巨细胞病毒(CMV)、血沉、肝肾功能、乳酸脱氢酶(LDH)、呼吸道九联病原菌检测,患儿均行胸部X线摄片检查。
1.3 统计学处理
采用SPSS 13.0统计学软件进行统计学分析,计数资料比较采用χ2检验,计量资料比较采用方差分析,以P<0.05为差异有统汁学意义。
2 结 果
101例患儿中,发热100例(99%), 咳嗽95例(94%), 肺部可闻及中细湿罗音38例(37.6%), 肺部未闻及干湿啰音63例(62.4%), 呼吸音减低者3例。101例患儿中,血常规白细胞计数(WBC)升高者18例(17.82%), 降低8例(7.92%), 正常75例(74.26%), 前白蛋白降低者89例(88.12%), 正常者12例(11.88%), 乳酸脱氢酶正常者31例(30.69%), 升高者70例(69.31%), CRP正常者50例(49.5%), CRP升高者51例(50.5%)。101例患儿中有16例合并EB病毒或CMV感染。肺炎支原体IgM抗体一般在起病7~10 d可以检测出。见表1。
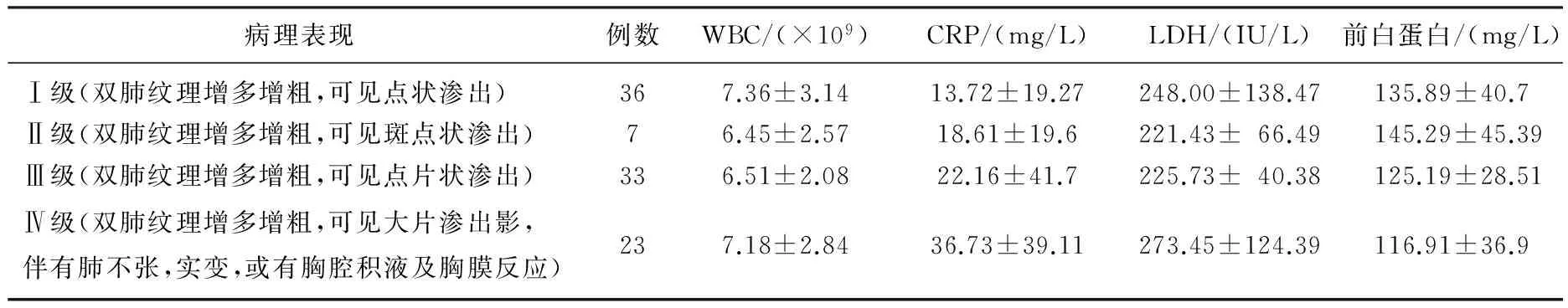
表1 不同病理表现患儿WBC、CRP、LDH、前白蛋白水平
101例中, 99例患儿均于本院行胸部X线摄片检查,其余2例入院前于外院行胸片检查,故未提供胶片及报告,依据胸片影像学描述程度划分为4级。Ⅰ级:双肺纹理增多增粗模糊36例(36.36); Ⅱ级:在Ⅰ级的基础上可见斑点状渗出7例(7.07%); Ⅲ级:双肺可见斑片状渗出33例(33.33%); Ⅳ级:一侧或双侧肺野可见大片状渗出,或伴肺不张、肺实变、胸膜反应者23例(23.23%)。其中以右肺渗出为主18例,以左肺渗出为主17例,双肺均有渗出64例。见表2。入院后给予一般抗感染治疗,明确诊断后,给予红霉素或阿奇霉素治疗,如合并其他细菌感染则联合抗生素治疗,对合并病毒感染则加用更昔洛韦治疗。针对不同的症状,给予雾化吸入、平喘止咳、激素抗炎、液体疗法及营养支持治疗。患儿在咳嗽、肺部体征明显好转3 d及体温正常5 d后出院,疗程最短5 d, 最长30 d, 平均11 d。所有患儿均痊愈或好转出院,无死亡病例。
3 讨 论
MP 是各个年龄段儿童社区获得性肺炎(CAP)或其他呼吸道感染的常见病原体,主要通过呼吸道飞沫传播。MPP的发病机制目前尚未完全明了,目前认为是MP的直接侵犯和免疫损伤共同作用的结果。支原体肺炎临床表现主要以发热、咳嗽为主,感染中毒症状及缺氧呼吸困难不明显,早期肺部查体大部分无明显阳性体征[5]。本组资料显示, MPP主要发生在学龄前儿童及学龄期儿童, 4~11岁占68%。
实验室检测方面,外周血WBC在正常范围的超过一半以上, CRP异常者也仅占50%,提示支原体肺炎患儿在血常规检查方面无明显特异性。儿童MP感染临床表现多不典型,近年来,应用酶联吸附法检测血清MP-IgM, 特异性高,方便快捷,可作急性诊断依据,多数患儿在发病7~14 d抗体滴度开始升高,其中有2例患儿入院后MP-IgM检测阴性, 7~10 d后复查肺炎支原体抗体转阳并呈4倍升高。故检测时间过早可能会出现假阴性,对高度可疑患儿可行双倍血清检测以避免漏诊。血清前白蛋白(PA)和C反应蛋白(CRP)是与急性感染和组织损伤有关的急性时相反应蛋白,常作为炎症标志物[6]。如果感染未得到控制, CRP则持续处于高峰状态而PA可持续低水平。本组资料显示,在未合并病毒感染的患儿中随着胸部X线渗出严重程度的增加,患儿CRP呈现上升趋势,提示CRP可以反映肺部感染的严重程度,但前PA及LDH与肺部炎性渗出程度无明显相关性。
儿童MPP临床表现主要是咳嗽、发热,X线摄片可早期发现肺部影像学改变,白世礼等[7-8]认为支原体肺炎的肺部体征和X线表现不同步,肺部体征和临床症状不明显的患者,肺部X线却有明显的较重变化,从而证明X线摄片在诊断儿童支原体肺炎方面具有重要的临床价值。本组资料中患儿X线表现依据影像学描述大致分为4级,轻者表现为肺纹理增多,模糊,严重者表现为大片状渗出,或伴有肺不张、实变,甚至胸腔积液。MPP患儿胸部X线表现多无明显特征性,有时和临床症状、体征多不一致,易与大叶性肺炎、病毒性肺炎和肺门淋巴结结核等相混淆,应注意鉴别[9]。为提高临床诊断准确率,应结合实验室检查,并与大叶性肺炎、病毒性肺炎和肺门淋巴结结核等行鉴别诊断。
[1] Surender K, Malay S. Mycoplasma pneumonia:Clinical features and management[J]. Lung India, 2010, 27(2): 75-85.
[2] Korppi M, Heiskanen-KosmaT, Kleemola M. Incidence of community- acquired pneumonia in children caused by Mycoplasma pneumonia: serological results of a prospective, population-based study in primary health care[J]. Respirology, 2004, 9(1): 109-114.
[3] Miyashita N, Obase Y, Ouchi K, et al. Clinical features of severe Mycoplasma pneumonia pneumonia in adults admitted to an intensive care unit[J]. J Med Microbiol, 2007, 56(12): 1625-9.
[4] 胡亚美, 江载芳. 实用儿科学[M]. 7版. 北京: 人民卫生出版社, 2002: 1205-1206.
[5] 江载芳. 实用小儿呼吸病学[M]. 北京: 人民卫生出版社, 2010: 240-241.
[6] 张淑艳, 王海英. 血清前白蛋白和C-反应蛋白(CRP)的检测在新生儿感染性疾病诊断中的临床意义[J]. 中国儿童保健杂志, 2010, 18(8): 710-711.
[7] 白世礼. 小儿支原体肺炎X线诊断分析(附86例报告)[J]. 实用医学影像杂志, 2004, 5(4): 201 -202.
[8] 张冰, 陈志敏. 2000-2006年杭州市3岁以上儿童肺炎支原体肺炎临床特征变化趋势[J]. 中华儿科杂志, 2010, 48(7): 531-534.
[9] 计明红, 潘家华. 小儿肺炎支原体感染胸部CT表现的研究[J]. 临床肺科杂志, 2013, 18(6): 982-983.
[10] 陈广道, 梁少媛, 冯柏潮. 儿童支原体肺炎的临床表现和实验室检查及影像学特点分析[J]. 中国全科医学, 2015, 18(1): 59-64.
2016-11-28
国家自然科学基金项目(81270084)
R 563.1
A
1672-2353(2017)09-220-02
10.7619/jcmp.201709074

