胆囊结石并急性胆囊炎腹腔镜胆囊切除的手术时机选择
江华+邱志东+党登峰+郭中叶
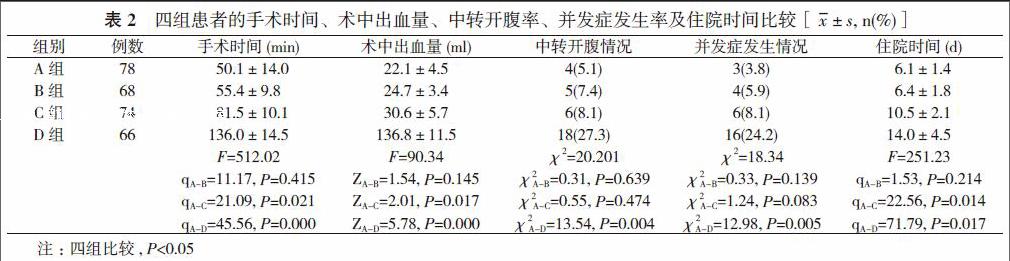

【摘要】 目的 探讨胆囊结石并急性胆囊炎患者行腹腔镜胆囊切除的手术时机。方法 286例胆囊结石患者为研究对象, 根据病情程度分为四组, 单纯胆囊结石患者为A组(78例);并发急性胆囊炎, 病程<72 h患者为B组(68例);并发急性胆囊炎, 病程72 h~1周, 经抗炎保守治疗症状缓解患者为C组(74例);并发急性胆囊炎, 病程72 h~1周, 经抗炎保守治疗症状无缓解甚至加重患者为D组(66例)。比较四组患者的手术时间、术中出血量、中转开腹率、并发症发生率及住院时间。结果 286例患者成功施行腹腔镜胆囊切除术253例, 中转开腹33例, 发生并发症29例。A、B、C、D组的手术时间分别为:(50.1±14.0)、(55.4±9.8)、(81.5±10.1)、(136.0±14.5)min, 术中出血量分别为:(22.1±4.5)、(24.7±3.4)、(30.6±5.7)、(136.8±11.5)ml, B组与A组比较差异均无统计学意义(P>0.05) , C、D组与A组比较差异均具有统计学意义 (P<0.05)。中转开腹率分别为:5.1%(4/78)、7.4%(5/68)、8.1%(6/74)、27.3%(18/66), 并发症发生率分别为:3.8%(3/78)、5.9%(4/68)、8.1%(6/74)、24.2%(16/66), B、C组与A组比较差异均无统计学意义(P>0.05), D组高于A组, 差异具有统计学意义 (P<0.05)。住院时间分别为:(6.1±1.4)、(6.4±1.8)、(10.5±2.1)、(14.0±4.5)d, B组与A组比较差异无统计学意义(P>0.05), C、D组与A组比较差异均具有统计学意义 (P<0.05)。结论 胆囊结石合并急性胆囊炎病程<72 h为腹腔镜胆囊切除术的最佳手术时机, 但病程>72 h, 经抗炎保守治疗症状缓解者仍可行腹腔镜胆囊切除术, 如经抗炎治疗症状无缓解甚至加重者, 行腹腔镜胆囊切除术风险大, 并发症发生率升高。
【关键词】 胆囊结石;急性胆囊炎;抗炎;腹腔镜胆囊切除术;最佳手术时机
DOI:10.14163/j.cnki.11-5547/r.2017.10.002
腹腔镜胆囊切除术因创伤小, 恢复快, 已经成为治疗胆囊结石及胆囊炎的首选方式, Cikesz等[1]的一项回顾性分析证实急性胆囊炎行腹腔镜胆囊切除术安全可行, 且疗效优于开腹胆囊切除术, 有更低的并发症发生率和病死率, 但是对于急性胆囊炎选择何时施行手术仍存在争议, 魏彬等[2]认为急性胆囊炎发病<48 h施行腹腔镜胆囊切除术为最佳时机, 亦有人认为在发病<72 h施行手术为最佳手术时机, 尚无统一的标准, 本文就本院2010年1月~2016年12月 286例胆囊结石患者行腹腔镜胆囊切除术进行分析, 探讨腹腔镜胆囊切除的手术时机选择, 现报告如下。
1 资料与方法
1. 1 一般资料 选取2010年1月~2016年12月本院286例胆囊结石患者为研究对象, 其中男111例, 女175例, 年龄19~78岁, 平均年龄(51.6±11.7)岁, 其中单纯胆囊结石78例, 并发急性胆囊炎208例;合并高血压68例, 糖尿病21例, 冠心病10例。286例胆囊结石患者根据病情程度分为四组, 单纯胆囊结石患者为A组(78例);并发急性胆囊炎, 病程<72 h
患者为B组(68例);并发急性胆囊炎, 病程72 h~1周, 经抗炎保守治疗症状缓解(右上腹部疼痛和发热消失)患者为C组(74例);并发急性胆囊炎, 病程72 h~1周, 经抗炎保守治疗症状无缓解甚至加重患者为D组(66例)。B、C、D组患者在门诊或住院后予以静脉滴注三代头孢菌素或喹诺酮类抗生素, 四组患者均完善术前常规检查及胆囊彩超及上腹部MRI+MRCP检查, 排除手术禁忌证, 四组患者的一般资料比较, 差异均无统计学意义(P>0.05), 具有可比性。见表1。
1. 2 手术方法 采用气管插管全身麻醉, 标准的4孔法行腹腔镜胆囊切除, 具体操作步骤如下:脐部作一1 cm切口, 穿刺注气, 气腹压力设置为10~14 mm Hg(1 mm Hg=0.133 kPa), 置入10 mm Trocar作为观察孔, 置入30°镜, 在剑突下作一1 cm切口, 置入10 mm Trocar作为主操作孔, 肋缘下锁骨中线及腋前线分别作0.5 cm的切口, 置入5 mm Trocar作为辅助操作孔, 探查腹腔, 解剖胆囊三角, 解剖出胆囊颈管和胆囊动脉, 先行生物夹夹闭胆囊颈管防止结石进入胆总管, 再逆行切除胆囊, 根据术中情况, 对于出血不可控制、胆囊三角严重粘连无法辨认解剖关系时中转开腹, 顺行或逆行胆囊切除或部分胆囊切除。
1. 3 观察指标 统计四组患者的手术时间、术中出血量、中转开腹率、并发症发生率及住院时间, 其中术后并发症包括:术后出血、腹腔感染、切口感染、胆漏、胆道损伤、肠管损伤。
1. 4 统计学方法 采用SPSS20.0統计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 多组比较采用方差分析, 组间两两比较采用q检验或Z检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
286例患者成功施行腹腔镜胆囊切除术253例, 中转开腹33例。①手术时间、术中出血量:B组与A组比较差异均无统计学意义(P>0.05) , C、D组与A组比较差异均具有统计学意义 (P<0.05)。②中转开腹率:B、C组与A组比较差异均无统计学意义(P>0.05), D组高于A组, 差异具有统计学意义 (P<0.05)。③并发症发生率:A组有3例出现切口感染, B组有3例出现切口感染、1例腹腔感染, C组有4例切口感染、1例腹腔感染、1例胆漏, 经腹腔引流后自行愈合, D组有12例出现切口感染、3例腹腔感染、1例胆道损伤至胆漏, 经经内镜逆行性胰胆管造影术(ERCP)放置胆道支架管后愈合, B、C组与A组比较差异均无统计学意义(P>0.05), D组高于A组, 差异具有统计学意义 (P<0.05)。④住院时间:B组与A组比较差异无统计学意义(P>0.05), C、D组与A组比较差异均具有统计学意义 (P<0.05)。见表2。
3 讨论
以往认为急性胆囊炎由于胆囊周围组织充血水肿严重, 局部解剖不清楚, 行腹腔镜胆囊切除术手术风险大, 并发症发生率高, 被认为是腹腔镜胆囊切除术的禁忌证[3], 但随着腹腔镜手术器械的进步及操作者水平的不断提高, 急性胆囊炎不再是腹腔镜胆囊切除术的禁忌证, 目前对于急性胆囊炎, 腹腔镜胆囊切除术已成为首选术式[4]。
急性胆囊炎中80%由于胆囊结石梗阻胆囊颈部或胆囊管引起, 在起始阶段, 胆囊管梗阻, 胆囊内压力升高, 黏膜水肿, 渗出增多, 如果炎症继续发展, 病变累及胆囊壁全层, 甚至引起胆囊壁的血运障碍, 导致胆囊坏疽[5]。在临床工作中, 有一部分胆囊结石并发急性胆囊炎患者, 经积极的抗炎保守治疗可以使症状得到缓解, 这一类患者主要因为并非是由于胆囊结石嵌顿于胆囊管部位, 经抗炎治疗后局部的炎症水肿有所减轻, 而使得梗阻得以解除, 此时的胆囊炎症并未发展至胆囊壁的血运障碍[6-9]。有一部分胆囊结石并急性胆囊炎的患者经积极抗炎治疗, 症状无缓解甚至加重, 主要是由于胆囊结石嵌顿于胆囊颈部或胆囊管, 导致胆囊的血运障碍甚至并发胆囊坏疽[10, 11]。
本文回顾性分析本院2010年1月~2016年12月286例胆囊结石患者施行腹腔镜胆囊切除术的临床资料, 286例患者成功施行腹腔镜胆囊切除术253例, 中转开腹33例, 发生并发症29例。A、B、C、D组的手术时间分别为:(50.1±14.0)、(55.4±9.8)、(81.5±10.1)、(136.0±14.5)min, 术中出血量分别为:(22.1±4.5)、(24.7±3.4)、(30.6±5.7)、(136.8±11.5)ml, B组与A组比较差异均无统计学意义(P>0.05), C、D组与A组比较差异均具有统计学意义 (P<0.05)。中转开腹率分别为:5.1%(4/78)、7.4%(5/68)、8.1%(6/74)、27.3%(18/66), 并发症发生率分别为:3.8%(3/78)、5.9%(4/68)、8.1%(6/74)、24.2%(16/66), B、C组与A组比较差异均无统计学意义(P>0.05), D组高于A组, 差异具有统计学意义 (P<0.05)。住院时间分别为:(6.1±1.4)、(6.4±1.8)、(10.5±2.1)、(14.0±4.5)d, B组与A组比较差异无统计学意义(P>0.05), C、D组与A组比较差异均具有统计学意义 (P<0.05)。结果表明, 急性胆囊炎病程<72 h的患者, 胆囊及其周围的炎症以充血水肿为主, 周围粘连极少, 组织解剖层次清楚, 此时行腹腔镜胆囊切除术几乎无特别的困难。病程在72 h~1周内的急性胆囊炎经积极抗炎保守治疗有效的患者, 胆囊周围有纤维素粘连形成, 炎症水肿较明显, 但极少出现胆囊化脓或坏疽的情况, 此时行腹腔镜胆囊切除术有一定的难度, 手术时间有所延长, 术中出血量有所增加, 但仍可以顺利完成手术, 相比较控制炎症后再择期行胆囊切除术, 减少了在等待期内再发急性胆囊炎的风险, 且缩短住院时间和减少住院费用。病程在72 h~1周, 经抗炎治疗症状无缓解甚至加重的患者, 多数是由于胆囊结石嵌顿于胆囊颈部或胆囊管, 甚至有Mirizzi综合征形成[6, 12], 此时的胆囊张力高、质脆、易出血, 胆囊及胆囊三角的解剖不清楚, 甚至出現“冰冻胆囊三角”的状态, 此时行腹腔镜胆囊切除术风险大, 中转开腹率及并发症发生率明显升高, 易出现不可控制的出血和胆道损伤, 术后腹腔感染及切口感染率明显增加, 建议此时直接行开腹胆囊切除术或胆囊部分切除术, 如患者基础情况差, 不能耐受手术, 可行经皮经肝胆囊穿刺引流术[7, 13-16]。
综上所述, 胆囊结石合并急性胆囊炎适宜在72 h内施行腹腔镜胆囊切除术, 对于发病>72 h的患者, 如行抗炎治疗症状缓解者, 亦可行腹腔镜胆囊切除术, 术中必须明确胆囊颈管、肝总管、胆总管及胆囊壶腹的解剖关系, 建议在解剖出胆囊颈管并将其夹闭后逆行剥离胆囊, 最后明确胆囊颈管无误后再切断胆囊颈管, 如果术中无法辨别“三管一壶腹”的关系, 或其他腹腔镜下难以完成的情况, 应果断开腹手术, 避免出现胆道损伤、肠管损伤等其他严重的并发症。
参考文献
[1] Cikesz N, Ricciardi R, Tseng JF, et al. Current status of surgical management of acute cholecystitis in the United States. World J Surg, 2008, 32(10):2230-2236 .
[2] 魏彬, 蔡青山, 王志峰, 等. 腹腔镜下胆囊切除术治疗急性胆囊炎的最佳时机及影响中转开腹的因素分析. 肝胆外科杂志, 2015, 23(4):273-276.
[3] 徐宇, 王昭男, 黄夏友, 等. 急性结石性胆囊炎不同腹腔镜手术时机结局比较. 肝胆胰外科杂志, 2010, 22(3):227-229.
[4] 林继宗, 刘波. 《2016年世界急诊外科学会急性结石性胆囊炎指南》摘译. 临床肝胆病杂志, 2016, 32(10):1843-1846.
[5] 陈孝平, 石应康, 邱贵兴, 等. 外科学. 北京:人民卫生出版社, 2011:648.
[6] 牛肖雅, 叶辉, 陈利平, 等. Mirizzi综合征47例临床特点分析. 肝胆胰外科杂志, 2016, 28(6):499-501.
[7] 张安红, 马杰, 张宝民, 等. CT引导胆囊穿刺引流在高龄急性重症胆囊炎治疗中的作用. 临床普外科电子杂志, 2014, 2(4):1-2.
[8] 柳己海. 急性结石性胆囊炎腹腔镜胆囊切除术手术时机的选择及中转开腹影响因素分析. 中国全科医学, 2013, 16(3):260-263.
[9] 许军, 翟博, 关英辉, 等. 急性胆囊炎腹腔镜手术时机选择(附647例分析). 中国实用外科杂志, 2011(6):511-513.
[10] 赵玉龙, 丁海. 急性胆囊炎腹腔镜手术时机的选择. 中国微创外科杂志, 2012, 12(3):202-204.
[11] 陈正中, 王建, 姚卫康. 胆囊结石伴急性胆囊炎的腹腔镜手术时机. 腹腔镜外科杂志, 2003, 8(2):77-78.
[12] 过兆基, 毛忠琦, 徐敏晖, 等. 急性胆囊炎行腹腔镜胆囊切除术的时机选择. 中国医师进修杂志, 2006, 29(32):13-14.
[13] 孙桂海. 急性结石性胆囊炎腹腔镜胆囊切除术手术时机的选择及中转开腹影响因素分析. 医学信息, 2015(45):107-108.
[14] 李忠山, 孔胜兵, 杨国平, 等. 急性胆囊炎腹腔镜胆囊切除术最佳手时机的选择. 肝胆外科杂志, 2013, 21(6):426-428.
[15] 罗小华, 王南斗, 方头生, 等. 急性胆囊炎行腹腔镜胆囊切除术治疗的手术时机选择及疗效分析. 中国医药指南, 2012, 10(21):577-578.
[16] 廖传文, 胡淑琴, 曹虹. 不同时间行胆囊结石并急性胆囊炎腹腔镜胆囊切除术对比研究. 江西医药, 2013, 48(3):189-191.
[收稿日期:2017-01-16]
作者单位:518081 广东省深圳市盐田区人民医院普外科

