电子纤维支气管镜下球囊扩张术治疗结核性支气管狭窄(附52例临床分析)
杨守峰 苏菲菲 张抱一 戴建义 黄默荷 陈贤豪 李利敏
·短篇论著·
电子纤维支气管镜下球囊扩张术治疗结核性支气管狭窄(附52例临床分析)
杨守峰 苏菲菲 张抱一 戴建义 黄默荷 陈贤豪 李利敏
分析电子纤维支气管镜下球囊扩张术治疗结核性支气管狭窄的疗效。选择温州市中心医院2010年1月至2015年12月收集的52例确诊的支气管结核患者为研究对象,均接受电子纤维支气管镜下球囊扩张治疗,分别测定术前和术后气道狭窄段直径、第一秒用力呼气容积(FEV1)、用力肺活量(FVC)及气促评分,并对6~18个月内随访情况进行评价。结果显示,52例患者术后狭窄段气道直径[(6.71±1.62) mm]较术前[(2.92±0.75) mm]明显增大,差异有统计学意义(t=-25.46,P<0.01),94.23%(49/52)的患者治疗后气道直径即刻增大;52例患者术后FEV1和FVC分别为(2.12±0.55) L和(3.58±0.94) L,较术前[分别为(1.57±0.45) L和(2.14±0.61) L]均明显增加,差异均有统计学意义(t值分别为-8.50、-9.77,P值均<0.01);气促评分由术前的3~4级降低至术后的2级的患者达69.23%(36/52)。52例患者随访6~18个月,4例患者出现再狭窄,有效率为92.31%(48/52)。作者认为,电子纤维支气管镜下球囊扩张治疗对结核性支气管狭窄疗效显著。
支气管镜检查; 结核; 支气管疾病; 气管狭窄; 气囊扩张术
支气管结核发生在气管、支气管黏膜和黏膜下层[1],其后遗症之一为支气管狭窄,占良性气道狭窄的50%~60%[2]。支气管结核早期临床表现不典型,容易误诊、漏诊,此病采用常规抗结核药物治疗效果不佳,甚至可发展为支气管破坏,其导致的引流不畅常引起阻塞性肺炎、肺不张及结核病的反复发作。目前,电子纤维支气管镜的应用日益广泛,其可以直接观察病变情况,使越来越多的支气管结核被发现[3];另外,还可用于进行介入治疗,球囊扩张术已成为结核性气管、支气管狭窄的常用治疗方法之一[4]。本研究对52例确诊的结核性气道狭窄患者在进行抗结核药物治疗的同时进行电子纤维支气管镜球囊扩张术的治疗,探讨其临床疗效。
资料和方法
一、一般资料
52例支气管结核患者来自温州市中心医院2010年1月至2015年12月的住院患者,根据其临床表现、胸部X线摄影、肺部CT表现,以及电子纤维支气管镜下病理活检确诊为结核性气道狭窄。其中男16例,女36例,年龄在18~65岁,中位年龄24岁,病程1~16个月。主要症状为:不同程度的活动后气促、咳嗽、咯痰、咯血、胸闷、发热。狭窄部位及性质:左主支气管13例(肉芽增殖型10例,瘢痕狭窄型3例),右主支气管5例(瘢痕狭窄型2例,肉芽增殖型3例),左上叶支气管12例(炎症浸润型5例,环状狭窄型4例,肉芽增殖型3例),右上叶支气管7例(肉芽增殖型),右中间段支气管5例(瘢痕狭窄型3例,溃疡坏死型2例),左下叶支气管5例(瘢痕狭窄型3例,溃疡坏死型2例),右中叶支气管5例(瘢痕狭窄型)。所有患者均签署知情同意书,并经医院伦理委员会批准。
二、研究方法
1. 术前准备:常规行肺功能、心电图、胸部CT、血气分析、凝血功能、血常规等检查,以及2H-R-Z-E/10H-R-E进行抗结核药物治疗,疗程不少于12个月。根据检查了解支气管狭窄部位、程度及范围,球囊的选择依据狭窄管腔段的轴向直径。
2. 球囊扩张方法:术前禁饮食6 h,根据实验室检查及影像学检查结果对患者进行评价,并制定初步治疗方案。患者经充分局部麻醉后,采用Olympus BF-1T260型电子纤维支气管镜(球囊扩张后直径为6~8 mm),首先观察支气管病变情况,然后确定狭窄部位后,将Pulmonary公司生产的适合的球囊扩张导管送至气道狭窄段的中心部,向球囊内加压,无明显出血后每次从2个大气压逐渐增加压力至3.5个大气压,保持球囊膨胀1~3 min,可反复填充球囊2~4次。术后1周通过电子纤维支气管镜复查,如气道仍狭窄,再次行球囊扩张术,每周1次,2~3次为1个疗程,疗程结束后1个月复查胸部CT、电子纤维支气管镜等指标评价疗效。支气管直径的测量方法为通过胸部CT支气管影像三维成像测量狭窄段支气管管腔直径,以及同期支气管造影C形臂透视机采集的经计算机处理后的图像上支气管狭窄段直径,取二者的平均值。
三、疗效评估
测量治疗前后狭窄段支气管管径,评价标准[4]:(1)介入治疗后支气管管腔内径≥5 mm,稳定时间超过3个月判定为显效;(2)肺复张,但支气管管腔内径介于3~5 mm之间,稳定时间超过3个月判定为有效;(3)肺暂时复张或无复张,3个月内支气管再次出现重度狭窄或闭塞判定为无效;(4)有效者3个月后再次出现支气管管腔内径<5 mm,伴或不伴有呼吸困难,判定为再狭窄(无效);(5)总有效率=(显效例数+有效例数)/总例数×100%。
气促评分:参照美国胸科协会的气促评分标准[5],评价术前及末次球囊扩张术后气促评分:0级,正常;1级,快步走路时出现气促;2级,正常步行时出现气促;3级,平常速度步行出现气促而停止步行;4级,轻微活动后出现气促。测量用力肺活量(forced vital capacity,FVC)和第一秒用力呼气容积(forced expiratory volume in one second,FEV1),并比较疗效。随访:治疗后视患者病情随访6~18个月,复查患者胸部CT、气道直径、肺功能、气促评分等。
四、统计学分析
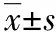
结 果
一、气道直径、FEV1、FVC及气促评分在治疗前后的变化情况
52例气道狭窄患者行电子纤维支气管镜下高压球囊扩张治疗2~8次,平均(3.02±1.13)次。治疗时间为2~12周。治疗后狭窄的气道直径明显增大,由术前的(2.92±0.75) mm增加至术后的(6.71±1.62) mm,差异有统计学意义(t=-25.46,P<0.01),即刻有效率达到了94.23%(49/52),有10例患者病史达2~3年,支气管狭窄纤维组织坚硬,其中有4例患者在3个月内共进行球囊治疗6~8次。FEV1由术前的(1.57±0.45) L提高至术后的(2.12±0.55) L,差异有统计学意义(t=-8.50,P<0.01);FVC由术前的(2.14±0.61) L提高至术后的(3.58±0.94) L,差异有统计学意义(t=-9.77,P<0.01)。气促评分由术前的3~4级降低至术后的2级的患者比率达69.23%(表1)。其中2例患者在随访的6个月内出现气促加重,肺部CT检查提示肺不张,行电子纤维支气管镜检查,发现气道再狭窄并有干酪样坏死物形成,再次行球囊扩张术后置入气道支架,呼吸困难症状消失。

表1 52例患者气促评分在治疗前后的变化情况
注 表中括号外为例数,括号内为“构成比(%)”
二、并发症
52例患者术中均无大出血、气胸及气道撕裂等严重并发症。有6例患者术中出现轻微胸痛,随治疗的中止或结束缓解;4例患者术中气道有少量出血,立即给予肾上腺素及冰生理盐水局部灌注止血或滴注凝血酶,清理气道分泌物及血液,出血停止;3例患者出现一过性心率下降,操作停止后迅速恢复;8例患者术后出现胸部闷胀感,尚能承受,给患者解释病情并嘱其注意休息后,未作特殊处理,1~4 d后胸部不适症状消失;4例出现咯痰、发热,考虑气管阻塞解除后,需要排出分泌物,抗炎治疗2 d后体温恢复正常。
三、远期疗效
对患者进行6~18个月随访,定期复查电子纤维支气管镜、胸部CT和肺功能。52例患者中有46例(88.46%)胸闷、气短、气促等症状明显缓解,有48例随访期间治疗有效,有效率为92.31%(48/52),其中气促评分远期维持2级者29例(55.77%)。4例患者出现再狭窄(治疗无效),再狭窄率为7.69%(4/52),最终置入支架后缓解。
讨 论
支气管结核由于病变部位血液供应差,坏死组织覆盖等因素,正规抗结核药物治疗常难以达到有效的血药浓度,大部分患者治疗效果不佳[6],导致支气管病变进展,气道狭窄、阻塞及肺不张。支气管结核若得不到及时的治疗,呼吸功能受损情况持续进展,甚至引起结核分枝杆菌播散,预后不良。在抗结核药物治疗基础上的手术治疗是传统的治疗方法,优点是可以完全切除病灶,但由于结核分枝杆菌在气道黏膜侵犯广泛,容易出现多叶和多段狭窄,手术难度大,其缺点包括创伤大、风险高、恢复慢、术后吻合口再狭窄等并发症多。随着电子纤维支气管镜介入治疗日益发展,使以前需手术治疗的支气管狭窄通过球囊扩张术得到了缓解或治愈,其治疗良性气管、支气管狭窄的效果较佳,可作为结核性支气管狭窄的初始治疗选择[7]。
球囊扩张术是通过电子纤维支气管镜导入球囊,对狭窄气道反复行球囊扩张,其结果是在气道产生多处纵向小裂伤,裂伤恢复时被纤维组织覆盖,达到管径扩张的目的。余佳平[8]报道结核性气道狭窄采用球囊扩张治疗的即刻疗效可达95.5%。本研究52例气道狭窄患者在规范抗结核药物治疗的基础上,分别行球囊扩张术2~8次,即刻疗效达到了94.23%,与文献报道较一致。球囊扩张治疗前后的气道直径、FEV1和FVC的变化差异均有统计学意义,气促分级均明显下降,临床疗效较好。在6~18个月随访期内4例再次出现呼吸困难,胸部影像学提示节段性肺不张,电子纤维支气管镜检查发现气道再度狭窄,有坏死物形成,清除坏死物后置入支架,气促症状明显缓解。对于球囊扩张术,维持气道通畅的稳定性能够减少治疗的次数,朱春梅[9]报道,单纯行球囊扩张术有管壁黏膜撕裂的风险,可先行电针切割挛缩的瘢痕组织,再适当增加球囊扩张的次数,谨慎操作可以提高疗效。对于管腔明显狭窄者,应先用热消融法迅速开通气道,再行球囊扩张。在处理时需根据具体情况结合多种介入方法。球囊扩张术常见并发症有管壁撕裂、气胸、纵隔气肿、咯血,主要原因为球囊压力过大[10]。本研究有6例患者术中有轻微胸痛,可能是扩张时的张力引起,随着治疗结束,症状迅速缓解。4例患者术中气道有少量出血,可能由黏膜撕裂时小血管破裂引起,采取相应措施后出血停止。8例患者术后出现胸部闷胀感,尚能承受,给患者解释病情并嘱其注意休息后,未作特殊处理,1~4 d后胸部不适症状消失;4例出现咯痰、发热,抗炎治疗2 d后体温恢复正常。为了减少并发症,应当动态观察狭窄气道的情况,根据气道狭窄处的程度随时调整球囊压力,选择合适型号的球囊,以达到最佳的治疗效果。
综上所述,电子纤维支气管镜下球囊扩张术对支气管结核气道狭窄的干预性治疗具有良好的疗效,可减少因气道阻塞造成反复炎症引起的肺功能损伤,有利于提高患者的生活质量。球囊扩张术治疗结核性支气管狭窄安全、有效,值得临床推广应用。
[1] Jin FG, Mu DG, Chu DL, et al. Interventional bronchoscopy for the treatment of tracheal and bronchial tuberculosis. J US-China Med Sci, 2009, 6(10):33-34, 53.
[2] Fernando HC, Sherwood JT, Krimsky W. Endoscopic therapies and stents for benign airway disorders: where are we, and where are we heading? Ann Thorac Surg, 2010, 89(6):S2183-2187.
[3] Cakir E, Uyan ZS, Oktem S, et al. Flexible bronchoscopy for diagnosis and follow up of childhood endobronchial tuberculosis. Pediatr Infect Dis J, 2008, 27(9):783-787.
[4] 姚向阳,王叙嫄,伍定辉,等. 球囊扩张术治疗结核性支气管瘢痕狭窄的临床疗效分析. 中国防痨杂志, 2012, 34(7):472-474.
[5] Stulbarg MS, Adams L. Textbook of respiratory medicine. Philadaphia: Saunders, 1994: 511.
[6] 黄文侨,陈旭君,崔会芳,等. 支气管结核介入治疗2例实践与反思. 国际呼吸杂志, 2014, 34(8):637-640.
[7] Iwamoto Y, Miyazawa T, Kurimoto N, et al. Interventional bronchoscopy in the management of airway stenosis due to tracheobronchial tuberculosis. Chest, 2004, 126(4):1344-1352.
[8] 余佳平. 球囊扩张术治疗结核性气道狭窄的临床价值. 临床肺科杂志, 2015, 20(2):213-216.
[9] 朱春梅. 冷冻及球囊扩张等多方式介入治疗结核性气管狭窄观察. 临床肺科杂志, 2012, 17(4):667-668.
[10] Kim JH, Shin JH, Shim TS, et al. Deep tracheal laceration after balloom dilation for benign tracheobronchial stenosis: case reports of two patients. Br J Radiol, 2006, 79 (942):529-535.
(本文编辑:郭萌)
Clinical analysis of 52 cases with tuberculous bronchostenosis treated by electronic fiber bronchoscopic balloon dilation
YANGShou-feng,SUFei-fei,ZHANGBao-yi,DAIJian-yi,HUANGMo-he,CHENXian-hao,LILi-min.
DingliClinicalCollegeofWenzhouMedicalUniversity,InfectiousDiseaseDepartmentofWenzhouCentralHospital,Wenzhou325000,China
Correspondingauthor:SUFei-fei,Email:feifeisuzs@163.com
To assess the value of electronic fiber bronchoscopic balloon dilation in the treatment of tuberculous bronchial stenosis. Fifty-two patients, who had been confirmed as tuberculous bronchial stenosis at Wenzhou Central Hospital between Jan. 2010 and Dec. 2015, were recruited in this study.All patients were treated with balloon dilation under bronchoscope, and their airway diameters, dyspnea index were evaluated, and their FEV1and FVC were tested before and after treatment. After the treatment with balloon dilatations, the airway average diameter ((2.92±0.75) mm vs (6.71±1.62) mm), FEV1((1.57±0.45) L vs (2.12±0.55) L) and FVC ((2.14±0.61) L vs (3.58±0.94) L) in all patients increased significantly (t=-25.46, -8.50, -9.77;Pvalues were all less than 0.01); and the airway diameter of 94.23% (49/52) patients was immediately increased. The dyspnea index of 69.23%(36/52) patients decreased from level 3-4 to level 2. In 6-18 months follow-up, restenosis occurred in 4 cases. The balloon dilatation is a safe, simple and effective method to treat tuberculous bronchial stenosis.
Bronchoscopy; Tuberculosis; Bronchial diseases; Tracheal stenosis; Balloon dilation
10.3969/j.issn.1000-6621.2017.03.021
温州市科技局资助项目(Y20130290)
325000 温州医学院定理临床学院 温州市中心医院感染科(杨守峰、苏菲菲、戴建义、黄默荷、陈贤豪、李利敏),呼吸科(张抱一)
苏菲菲,Email:feifeisuzs@163.com
2016-12-19)

