子宫内膜癌复发的影响因素分析及相应治疗方案
王 芳
子宫内膜癌复发的影响因素分析及相应治疗方案
王 芳
目的 探讨子宫内膜癌复发的影响因素,并制定相应的治疗方案。方法 比较分析135例子宫内膜癌手术治疗后出现复发患者与同期就治但未出现复发的135例子宫内膜癌患者复发的危险因素,并进行Logistic多因素回归分析。结果 病理分级、腹腔积液检测阳性、肌层浸润深度≥1/2、淋巴结转移、肉眼分型和宫旁转移与子宫后内膜癌复发相关(P<0.05);年龄、病理分期和病理类型与其复发无关(P>0.05)。Logistic回归分析得出病理分级、肌层浸润深度、腹腔积液细胞学和淋巴结转移是影响子宫内膜癌术后复发的高危因素(P<0.05)。术后采取合适的辅助治疗能够提高长期生存率。结论 病理分级、肌层浸润深度、腹腔积液检测阳性和淋巴结转移是影响子宫内膜癌术后复发的高危因素。患者术后可选择适宜的辅助治疗,经常复查,及时处理、减少复发,提高术后生存率和生活质量。
子宫内膜癌;复发;影响因素
(ThePracticalJournalofCancer,2017,32:820~822)
子宫内膜癌是常见的妇科恶性肿瘤之一,占女性生殖器官恶性肿瘤20%~30%,占女性各种恶性肿瘤总数的7%左右[1]。本研究将我院135例子宫内膜癌术后复发患者的多项指标与135例同期治疗的未复发患者进行对比分析,以求得出影响子宫内膜癌患者术后复发的危险因素,为减少复发提供理论依据和相应的解决方法。
1 资料与方法
1.1 一般资料
选取我院2013年12月至2015年 12月收治的135例子宫内膜癌治疗后出现复发患者作为观察组,年龄25~78岁,平均(50.26±10.14)岁;均为已婚妇女,其中有生育史87例,无生育史48例;绝经23例,未绝经112例;合并患有高血压17例,冠心病9例,糖尿病21例。另选同期收治的135例子宫内膜癌治疗后未复发的患者作为对照组,年龄28~73岁,平均(53.63±12.38)岁;均为已婚妇女,其中有生育史92例,无生育史43例;绝经25例,未绝经110例;合并患有高血压23例,冠心病11例,糖尿病25例。两组患者均根据自身情况选择手术治疗,术后给予相应放化疗或激素治疗。两组患者年龄、合并症和治疗方式等基本情况差异比较无统计学意义(P>0.05),具有可比性。
1.2 病理分期和淋巴结转移情况
子宫内膜癌根据病理学分期可分为内膜样腺癌、腺癌伴鳞状上皮分化、浆液性腺癌和透明细胞癌。观察组患者中内膜样腺癌94例、腺癌伴鳞状上皮分化8例、浆液性腺癌14例、透明细胞癌9例;对照组中内膜样腺癌89例、腺癌伴鳞状上皮分化11例、浆液性腺癌15例、透明细胞癌例8例。
观察组出现淋巴结转移67例,其中髂总淋巴结转移19例,骶前淋巴结转移11例,髂外淋巴结转移 6例,髂内淋巴结转移9例,大网膜转移5例,腹主动脉旁淋巴结转移14例,肠系膜淋巴结转移5例,下腔静脉淋巴结转移5例。
对照组出现淋巴结转移32例,其中髂总淋巴结转移8例,骶前淋巴结转移6例,髂外淋巴结转移3例,髂内淋巴结转移5例,腹主动脉旁淋巴结转移7例,肠系膜淋巴结转移2例,大网膜转移1例,下腔静脉淋巴结转移2例。
1.3 手术方法
根据患者术前各项检查结果不同,选择采取广泛子宫切除术或加以盆腔淋巴结切除术,次广泛子宫切除术或加之盆腔淋巴结切除术;筋膜外全子宫+双附件切除术等术式之一。
1.4 术后观察
对患者术后的恢复情况进行为期60周的电话或上门随访。随访内容包括患者的病史,术后定期复查结果。如果出现复发,应记录患者复发时间、淋巴转移情况、病理分期等详细资料。
1.5 统计学分析
应用SPSS 13.0统计学软件进行数据的分析处理,计数资料用百分率(%)表示,组间差异采用χ2检验比较,P<0.05认为差异有统计学意义。
2 结果
子宫内膜癌术后复发与病理分级、腹水细胞学检测阳性、肌层浸润深度≥1/2、淋巴结转移、肉眼分型和宫旁转移显著相关(P<0.05);而与年龄≥60岁、病理类型和手术病理分期无相关性(P>0.05),见表1。
影响子宫内膜癌复发的多因素Logistic回归分析显示:病理分级、肌层浸润深度≥1/2、腹水细胞学和淋巴结转移是影响子宫内膜癌术后复发的独立危险因素(P<0.05),见表2。
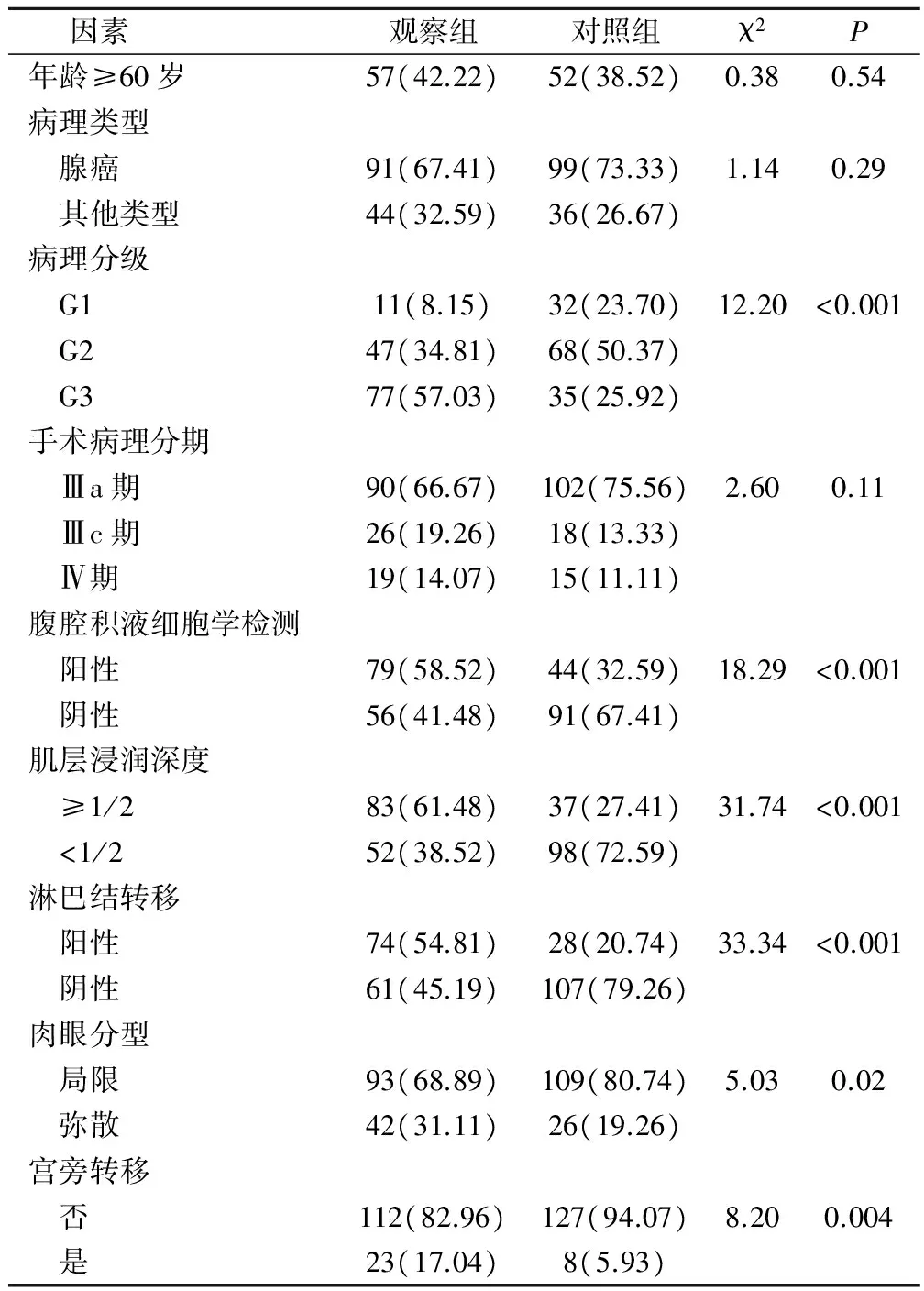
表1 两组患者术后复发的危险因素分析(例,%)
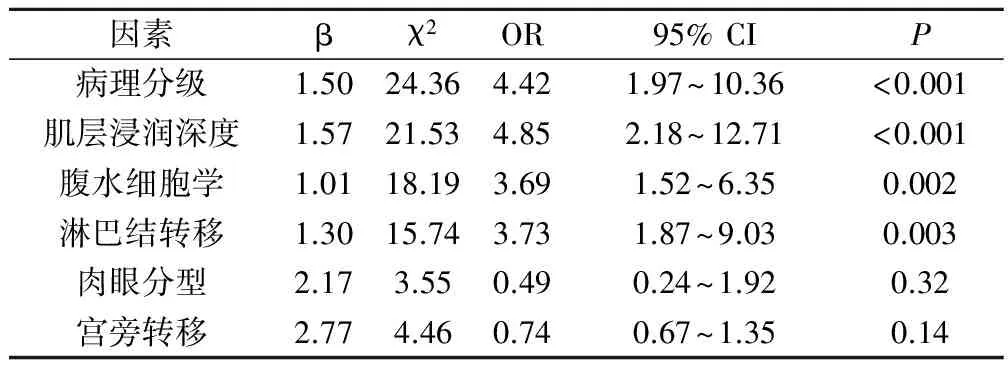
表2 影响子宫内膜癌复发的多因素Logistic 回归分析
观察组患者在术后可选择是否采用放化疗或激素治疗等手段辅助治疗,比较3种治疗方法对不辅助治疗患者5年生存率的影响。辅助治疗能够提高患者的5年生存率,但仅放化疗组与无辅助治疗组相比差异明显(P<0.05);激素治疗与不辅助治疗相比无显著差异(P>0.05),见表3。
3 讨论
近年来,随着生活节奏的不断加快、外源性雌激素的超剂量应用、妇科炎症患者的日益增加等因素,子宫内膜癌的发病率逐年上升[2]。子宫内膜癌多发于围绝经期和绝经期妇女,临床症状不具有特异性,容易被误诊或漏诊,大约1/3的子宫内膜癌患者确诊时已为晚期[3]。目前子宫内膜癌最主要的治疗方法仍是手术治疗,通过病理分期准确判断病变范围和转移程度,及时切除病变部位和可能存在的转移病灶,可以获得较高的治愈率、明显改善患者的预后[4]。
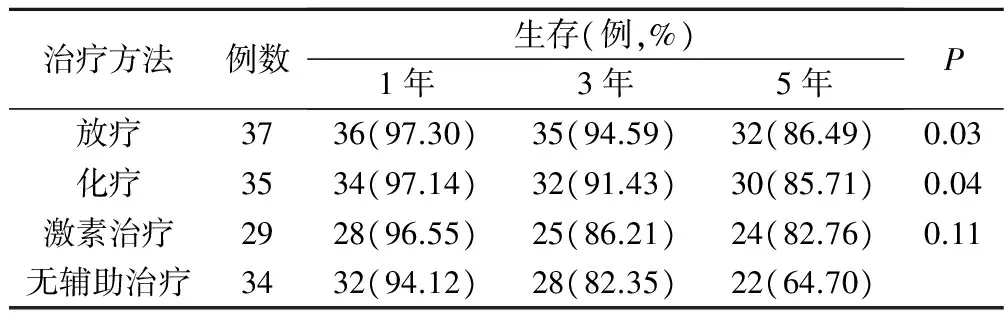
表3 术后不同治疗方法对患者生存期的影响
有文献报道,子宫内膜癌复发时间绝大多数在3年之内,并且复发率高达80%以上;国内外研究发现,影响复发转移的高危因素包括:病理分期、组织学分级、肌层浸润深度、宫旁浸润程度、腹水细胞学阳性及病灶是否清理完全等。另有研究认为特殊的非典型子宫内膜样癌的病理类型如透明细胞癌、浆液性乳头状癌,可能较早发生宫外转移,同样是预后不良的高危因素[5]。多数学者认为淋巴转移是子宫内膜癌转移的主要途径,也是影响术后复发的重要高危因素。术前临床诊断的准确判断和手术治疗的完全清除是防止子宫内膜癌术后复发的重要因素[6]。
本研究通过比较两组患者的多种可能引起术后复发的因素,结果显示观察组的病理分级、腹水细胞学阳性、肌层浸润深度≥1/2、淋巴结转移、肉眼分型和宫旁转移的比例均高于对照组;而年龄≥60岁、病理类型和手术病理分期在两组间的差异无统计学意义。多因素Logistic回归分析显示,病理分级、肌层浸润深度、腹水细胞学和淋巴结转移是影响子宫内膜癌术后复发的独立危险因素。
患者术后可根据病情选择是否采用放化疗或激素治疗等手段辅助治疗,以降低术后复发率;癌症早期和低复发风险患者可不采用辅助治疗。放化疗是癌症术后的最常用辅助治疗手段,尤其是Ⅲ~Ⅳ期患者,术后常采用放疗联合化疗的方法。但放化疗作为辅助性治疗时必须考虑其在胃肠道、泌尿生殖系、血液系统的毒副作用,应根据患者自身情况权衡利弊制定最佳的治疗方案[7]。子宫内膜癌为雌激素依赖性肿瘤,孕激素、选择性雌激素受体调节剂( SERM)、性腺激素释放激素激动剂、达那唑等药物进行激素类辅助治疗。激素辅助治疗作为子宫内膜癌综合治疗的重要部分,对于其疗效尚存在争议,用药剂量和方案也需要进一步的探讨[8]。本研究对观察组术后采用辅助治疗的情况及其对长期生存率的影响进行了分析比较,发现采取放化疗的患者与无辅助治疗组相比差异明显;而激素治疗与不使用辅助治疗相比无显著差异。
手术治疗常需切除卵巢等附件导致医源性绝经。此类患者术后多有绝经综合征的表现,严重影响患者生存质量。目前绝经激素治疗(MHT)可有效缓解围绝经期症状,且不影响子宫内膜癌患者的术后复发率及生存率,是1种可选择的治疗方案;但对于合并乳腺癌或心血管疾病的患者应考虑应用风险。另外,随着子宫内膜癌发病年龄的日益年轻化,部分年轻患者要求保留生育功能,可根据患者癌症分期和转移情况考虑是否能够采取激素替代疗法等非手术治疗手段[9]。
综上所述,子宫内膜癌的复发与患者的病理分级、肌层浸润深度、腹水细胞学和淋巴结转移等多种因素密切相关,治疗过程中应尽量降低高危因素以降低术后复发率。
[1] 蔡 昱,翟建军,段仙芝,等.子宫内膜癌术后10年生存因素的分析〔J〕.实用癌症杂志,2014,29(3):301-303.
[2] 孙秀丽.子宫内膜癌复发的高危因素分析〔J〕.中国医药导报,2010,7(26):166-167.
[3] 孙志红,吕丽娟,樊松峰,等.38例子宫内膜癌复发的多种高危因素分析〔J〕.中国医疗前沿,2011,6(18):42-43.
[4] 王 莉,杨 宁.影响Ⅰ~Ⅱ期子宫内膜癌复发及患者生存预后的相关因素研究〔J〕.实用癌症杂志,2015,30(10):1546-1549.
[5] 崔雪梅.子宫内膜癌复发的高危因素分析〔J〕.中国医药导报,2011,8(6):26-27.
[6] 葛玉珍.子宫内膜癌复发危险因素分析〔J〕.临床合理用药,2014,7(9A):141-142.
[7] 徐晓颖,邵卫仙,李国权,等.影响子宫内膜癌术后放疗疗效的相关因素分析〔J〕.实用癌症杂志,2010,25(6):652-656.
[8] 张国楠,刘 红.子宫内膜癌术后的辅助治疗〔J〕.实用妇产科杂志,2011,27(10):726-729.
[9] 范秀华,李向英,李 晓,等.子宫内膜癌激素治疗进展〔J〕.河北医药,2010,32(22):3211-3214.
(编辑:吴小红)
Analysis of Risk Factors Influencing Recurrence of Endometrial Cancer andCorresponding Treatment
WANGFang.
WuhanHanyangHospital,Hanyang,430050
Objective To analyze the risk factors influencing recurrence of endometrial cancer and corresponding treatment.Methods Compare age,pathological type and pathological classification,surgical pathological staging,peritoneal cytology positive,depth of muscular infiltration,lymph node metastasis and other indicators of 135 endometrial cancer patients with recurrence after surgery and 135 endometrial cancer patients without recurrence in the same period.Logistic multifactor regression analysis were conducted.Results Pathological grade,peritoneal cytology positive,depth of muscular infiltration ≥1/2,lymph node metastasis,typing,and parametrial transfer were associated with recurrence of endometrial carcinoma.Aged,pathological staging and pathological types were not correlated to recurrence of endometrial carcinoma.Logistic regression analysis showed that the pathological classification,depth of muscular infiltration,peritoneal cytology positive and lymph node metastasis were risk factors affecting the recurrence of endometrial carcinoma.Appropriate postoperative adjuvant therapy could improve the long-term survival rate.Conclusion Pathology classification,depth of muscular infiltration,peritoneal cytology positive and lymph node metastasis are risk factors affecting the postoperative recurrence of endometrial carcinoma.Appropriate adjuvant therapy after surgery,regular review,and timely treatment can reduce the recurrence,improve the postoperative survival rate and quality of life.
Endometrial cancer;Recurrence;Risk factors
430050 武汉市汉阳医院
10.3969/j.issn.1001-5930.2017.05.039
R737.33
A
1001-5930(2017)05-0820-03
2016-07-08
2017-03-10)

