凝血酶原活动度与冠状动脉慢血流患者预后的相关性分析
任杰峰,李楠,赵韶盼,王海军,司全金*,刘昱圻*
(解放军总医院:1南楼心内科,2心血管内科,北京 100853)
冠状动脉慢血流现象(coronary slow flow phenomenon,CSFP)指除溶栓治疗后、冠状动脉成形术后、冠状动脉痉挛、冠状动脉扩张、心肌病及瓣膜病等因素外,冠状动脉造影(coronary angiography,CAG)中没有发现冠状动脉存在明显病变, 却发生血流灌注延迟的现象[1]。CSFP患者通常表现为胸痛反复发作,严重影响了生活质量[2]。随着CAG技术的广泛开展和应用,CSFP诊断率日趋提高,但其具体机制目前尚不清楚,有相当比例的CSFP患者预后并不理想,心绞痛反复发作,再住院率高,影响了生活质量,给患者家庭及社会造成了沉重的负担。因此,寻找CSFP预后相关的分子标志物十分重要。本研究旨在寻找与CSFP患者预后相关的简单实用的预测指标。
1 对象与方法
1.1 研究对象
入选2013年1月至2014年12月在解放军总医院心内科住院,有明显胸闷症状,伴有心电图缺血改变,且CAG未见明显狭窄,除外冠状动脉夹层、痉挛,证实为单纯CSFP的患者54例,其中男43例,女11例。纳入标准:(1)左室射血分数>55%;(2)CAG无冠状动脉狭窄或扩张、冠状动脉痉挛;(3)入院检查肌钙蛋白I(troponin I, cTnI)<0.01;(4)CSFP定义为对比剂在≥3个心动周期内不能到达血管末端;(5)全部患者均自愿参加本研究。排除标准:(1)急性心肌梗死或既往有陈旧性心肌梗死病史;(2)既往有冠状动脉介入(percutaneous coronary intervention,PCI)治疗病史;(3)既往有心肌病、瓣膜病、高血压心脏病、先天性心脏病史;(4)肝肾功能不全者[天门冬氨酸氨基转移酶(aspartate aminotransferase, AST)、丙氨酸氨基转移酶(alanine aminotransferase, ALT)>2倍正常值上限],血肌酐(creatinine, SCr)≥2 mg/dl;(5)恶性肿瘤、合并感染、免疫性疾病患者;(6)有脑血管意外病史;(7)难以控制的高血压病、糖尿病、继发性高血压、外周血管病;(8)患有器质性心脏病(如心瓣膜病、扩张型心肌病、肥厚型心肌病、慢性肺源性心脏病等)及严重心功能不全[美国心脏病学会(NYHA)分级≥Ⅲ级]。
1.2 方法
详细记录患者的一般临床资料,包括姓名、性别、年龄、吸烟史、饮酒史等资料,在入院或急诊手术当天进行实验室化验及心脏超声检查并记录,包括血常规、血生化、凝血,并在进行PCI术时记录冠状动脉狭窄情况以及心肌梗死溶栓(thrombolysis in myocardial infarction,TIMI)血流情况。于患者出院后进行定期电话或门诊随访,中位随访时间为 848 d(369.5~1239.2 d),随访主要不良心血管事件(major adverse cardiovascular events,MACE,包括急性心肌梗死、心源性休克、PCI、冠状动脉搭桥和卒中)和二级终点(包括再住院、再发心绞痛、血栓、出血、心力衰竭和心律失常)。出院后发生不良事件患者10例(不良事件组),男性7例,女性3例;未发生不良事件患者44例(无不良事件组),男性36例,女性8例。
1.3 统计学处理

2 结 果
2.1 两组一般临床资料、实验室指标、超声指标情况比较
不良事件组TG、ApoB、CK-MB、PTA均显著高于无不良事件组,差异具有统计学意义(P<0.05;表1)。
2.2 CSFP患者预后的危险因素分析
以发生不良心血管事件为随访观测终点事件,将具有统计学意义的TG、ApoB、CK-MB、PTA纳入Cox回归模型分析显示,PTA(HR=1.193,95%CI1.036~1.374)增高是患者预后不良的独立危险因素(P=0.014;表 2)。
2.3 PTA对CSFP患者预后发生不良事件的诊断价值
将血浆PTA纳入ROC曲线图,患者出院后随访期间是否发生不良心血管事件为金标准,以PTA对CSF患者预后发生不良事件的预测灵敏度为纵坐标,1-特异度为横坐标,绘制ROC曲线。其曲线下面积为0.717(95%CI0.521~0.913,P=0.033)。当PTA为97.5%时,具有最佳预测效能,此时灵敏度为90%,特异度为45.5%(图1)。

表1 两组不同预后的CSF患者一般临床资料和化验指标比较
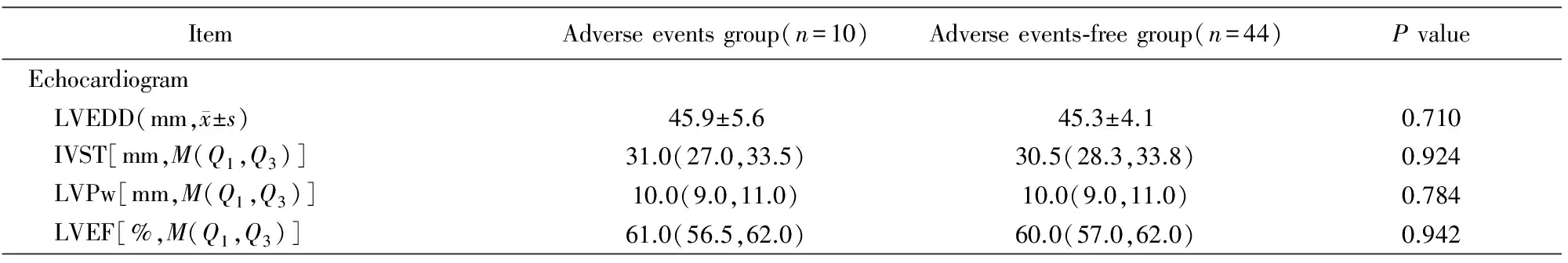
续表
CSF: coronary slow flow; HR: heart rate; SBP: systolic blood pressure; DBP: diastolic blood pressure; BMI: body mass index; TC: total cholesterol; TG: total triglycerides; LDL-C: low density lipoprotein cholesterol; HDL-C: high density lipoprotein cholesterol; Apo A1: apolipoprotein A1; Apo B: apolipoprotein B; SCr: serum creatinine; BUN: blood urea nitrogen; BUA: blood uric acid; ALT: alanine aminotransferase; AST:aspartate aminotransferase; γ-GT: γ-transglutaminase; TBIL: total bilirubin; DBIL: direct bilirubin; CK: creatine kinase; CK-MB: creatine kinase MB isoenzyme; cTnT: cardiac troponin T; BNP: brain natriuretic peptide; Hcy: homocysteine; CRP: C reactive protein; RDW: red blood cell volume distribution width; PLT: platelet; TT: thrombin time; APTT: activated partial thromboplastin time; PT: prothrombin time; PTA:prothrombin time activity; Fg:fibrinogen; LVEDD: left ventricular end-diastolic dimension; IVST: interventricular septal thickness; LVPw: left ventricular posterior wall; LVEF: left ventricular ejection fraction
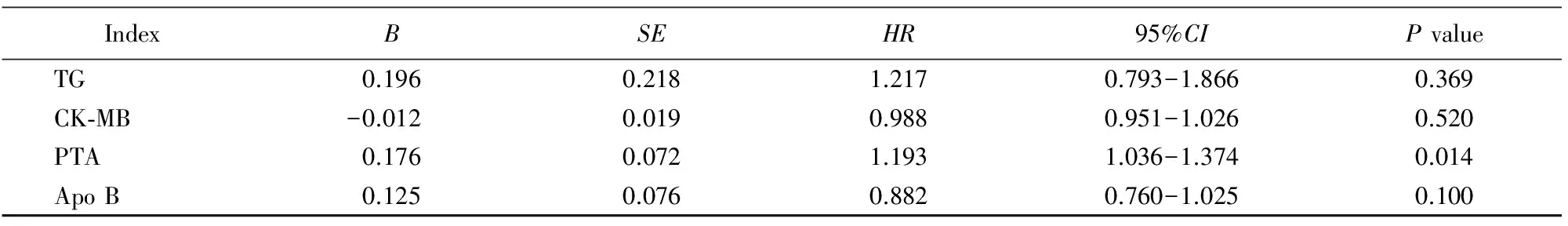
表2 随访期间不良心血管事件的Cox回归分析
TG: total triglycerides; CK-MB: creatine kinase MB isoenzyme; PTA: prothrombin time activity; Apo B: apolipoprotein B; HR: hazard ratio; CI: confidence interrval
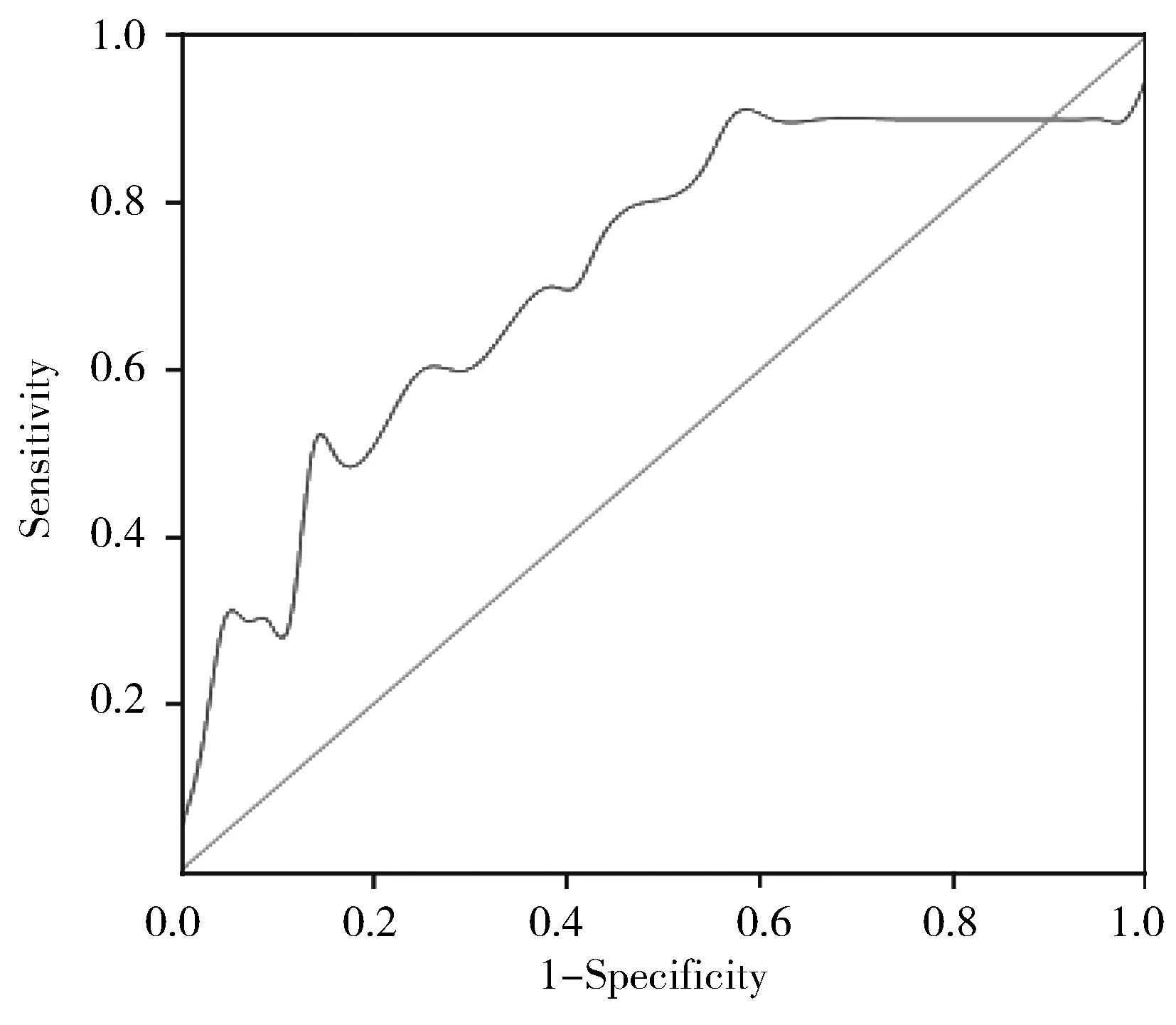
图1 血浆PTA预测CSF患者出院后随访期间是否发生不良心血管事件的ROC曲线Figure 1 ROC curve of PTA in prediction of adverse events of CSF patients during follow-up
ROC: receiver operating characteristic; PTA: prothrombin time activity; CSF: coronary slow flow
2.4 不同血浆PTA患者随访不良事件发生率分析
血浆PTA≥97.5%,为高PTA组,共计32例;血浆PTA<97.5%为低PTA组,共计22例。采用Kaplan-Meiers生存率分析,高血浆PTA患者出院后生存率低于低血浆PTA患者(70.4%vs92.6%)。即高血浆PTA患者出院后不良事件发生率高于低血浆PTA患者,差异有统计学意义(29.6%vs7.4%;P<0.05;图2)。
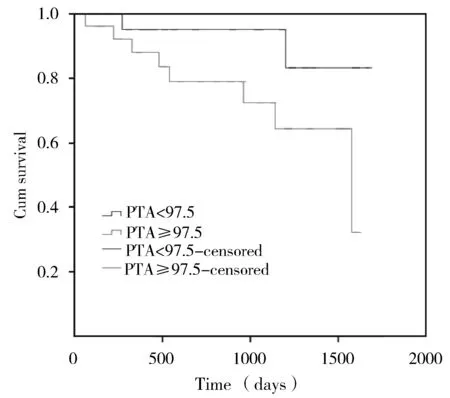
图2 PTA高分位组与低分位组预后比较Figure 2 Comprison of prognosis between high PTA and low PTA Cum: cumulative; PTA: prothrombin time activity. Cumulative survival in high PTA group is significantly lower than that in low PTA group (P<0.05)
3 讨 论
凝血酶原是血液凝固因子之一,既往国内外研究一致认为PTA是判断肝细胞坏死严重程度及预后的敏感指标。当肝脏实质受到损伤,凝血因子的含量和活动度可呈不同程度的减低,常引起出血、淤血等临床表现,如维生素K缺乏、血循环中有抗凝物质、肝脏疾病、牙龈出血、鼻出血、青紫色淤痕等。凝血因子的含量和活动度增高,可见于先天性因子V增多症、口服避孕药、血栓栓塞性疾病、血液高凝状态等情况。
目前CSFP的发病机制尚不完全清楚,其发病机制可能与冠状动脉微血管内皮损伤、炎症因子、血小板功能异常以及血液黏稠度增高有关[3-6]。既往研究发现心血管疾病患者体内的凝血因子较健康人偏高[7]。血栓生成、血液的高凝状态在心血管疾病的发生和发展中起着重要的作用[8]。本研究通过Cox回归分析发现,PTA是CSFP患者预后的独立危险因素,且通过Kaplan-Meiers生存率分析发现,住院期间低PTA的患者出院后不良事件发生率低于PTA升高的患者。可能原因包括以下几个方面。(1)凝血系统的激活与血栓栓塞性疾病、心脑血管疾病及多器官功能障碍等有着密切关系,不良事件组患者常合并全身炎症反应和凝血系统的激活,两者相互影响,共同导致微循环衰竭和多器官功能衰竭,而血液高凝反应通过上调凝血物质、下调抗凝物质以及抑制纤维蛋白溶解来调节凝血系统[9,10]。(2)CSFP微循环不佳,循环末梢供血不足,心肌缺血缺氧,从而造成典型或不典型心绞痛症状发生。因此,凝血因子含量增加或活动度增高、血液处于高凝状态、增加血栓栓塞疾病发生的风险可能与CSFP患者出院后发生不良心血管事件有关。新近临床研究发现血浆D-二聚体水平与急性心肌梗死患者介入术中无复流发生密切相关[11,12]。(3)在CSFP的患者中,虽然CAG明确显示冠状动脉血流通畅,但血脂偏高、血液黏稠度过高仍是血液流速过慢的主要因素之一[13,14]。既往研究表明,TG升高1 mmol/L,男性和女性发生心血管事件的风险分别增加12%和37%[15,16]。因此,CSFP患者进行必要的血脂检测与凝血筛查并及时预防治疗,对减少不良心血管事件的发生有着重要意义。
本研究发现PTA对CSFP患者的预后存在一定的诊断价值,最佳诊断值为97.5%,当CSFP患者PTA值高于97.5%时,治疗上积极给予各种干预措施降低PTA,有助于改善患者的预后,减少心血管事件的发生。
本研究为前瞻性观察性研究,主要关注单纯CSFP患者预后生存率的危险因素分析。研究显示PTA是预测CSFP患者预后的重要标记物,PTA升高提示CSFP患者的长期预后不良。临床需对PTA较高的CSFP患者采取更为积极有效的诊疗干预,改善此类患者的预后,提高患者的生活质量。由于CSFP的整体发病率偏低,本研究的样本量有限,研究结果还需要大规模多中心的临床试验进一步观察证实。
【参考文献】
[1] Leone MC, Gori T, Fineschi M. The coronary slow flow phenomenon: a new cardiac “Y” syndrome[J]. Clin Hemorheol Microcirc, 2008, 39(1-4): 185-190. DOI: 10.3233/CH-2008-1079.
[2] Sen T. Coronary slow flow phenomenon leads to ST elevation myocardial infarction [J]. Korean Circ J, 2013, 43(3): 196-198. DOI: 10.4070/kcj.2013.43.3.196.
[3] Barakat AI. Blood flow and arterial endothelial dysfunction: Mechanisms and implications[J]. C R Phys, 2013, 14(6): 479-496. DOI: 10.1016/j.crhy.2013.05.003.
[4] Elsherbiny IA, Shoukry A, EI Tahlawi MA. Mean platelet volume and its relation to insulin resistance in non-diabetic patients with slow coronary flow [J]. J Cardiol, 2012, 59(2): 176-181. DOI: 10.1016/j.jjcc.2011.11.009.
[5] Cetin MS, Ozcan Cetin EH, Canpolat U,etal. An overlooked parameter in coronary slow flow phenomenon: whole blood viscosity[J]. Biomark Med, 2015, 9(12): 1311-1321. DOI: 10.2217/bmm.15.92.
[6] Altas Y, Kurtoglu E,Yaylak B,etal.The relationship between eosinophilia and slow coronary flow[J].Ther Clin Risk Manag, 2015, 11: 1187-1191. DOI: 10.2147/TCRM.S87761.
[7] Chan MY, Andreotti F, Becker RC. Hypercoagulable states in car-diovascular disease[J].Circulation, 2008, 118(22): 2286-2297. DOI: 10.1161/CIRCULATIONAHA.108.778837.
[8] Stegnar M, Vene N, Bozic M. Do haemostasis activation markers that predict cardiovascular disease exist ?[J]. Pathophysiol Haemostasis Thromb, 2003, 33(5-6): 302-308. DOI: 83818.
[9] Cheng T, Mathews K, Abrams-Ogg A,etal. The link between inflammation and coagulation:influence on the interpretation of diagnostic laboratory tests[J]. Compend Contin Educ Vet, 2011, 33(2): E1-E12.
[10] Levi M.The coagulant response in sepsis and inflammation[J]. Hamostaseologie, 2010, 30(1): 10-12,14-16.
[11] Sarli B, Akpek M, Baktir AO,etal. Impact of D-dimer level on postinterventional coronary flow and in-hospital MACE in ST-segment elevation myocardial infarction[J]. Herz, 2015, 40(3): 507-513. DOI: 10.1007/s00059-013-4029-2.
[12] Erkol A, Oduncu V, Turan B,etal. The value of plasma D-dimer level on admission in predicting no-reflow after primary percu-taneous coronary intervention and long-term prognosis in patients with acute ST segment elevation myocardial infarction[J]. J Thromb Thrombolysis, 2014, 38(3): 339-347. DOI: 10.1007/s11239-013-1044-3.
[13] Caglar IM, Ozde C, Biyik I,etal. Association between soluble lectin-like oxidized low-density lipoprotein receptor 1 levels and coronary slow flow phenomenon [J]. Arch Med Sci, 2016, 12(1): 31-37. DOI: 10.5114/aoms.2015.51412.
[14] Jia R, Nie X, Li H,etal. Impact of attenuated plaques on TIMI grade flow and clinical outcomes of coronary artery disease patients: a systematic review and meta analysis [J]. J Thorac Dis, 2016, 8(3): 527-536. DOI: 10.21037/jtd.2016.02.51.
[15] Wan K, Zhao J, Huang H,etal. The association between trigly-cerides/high-density lipoprotein cholesterol ratio and all-cause mortality in acute coronary syndrome after coronary revascularization [J]. PLoS One,2015, 10(4): e0123521. DOI: 10.1371/journal.pone.0123521.
[16] Schwartz GG, Abt M, Bao W,etal. Fasting triglycerides predict recurrent ischemic events in patients with acute coronary syndrome treated with statins[J]. J Am Coll Cardiol, 2015, 65(21): 2267-2275. DOI: 10.1016/j.jacc.2015.03.544.

