盆腔脓肿术后急性肺栓塞
盆腔脓肿术后急性肺栓塞
急性肺栓塞是常见的三大致死性心血管疾病之一。妇科手术本身就是强易患因素之一,对合并其他高危因素的患者更要提高警惕,结合临床症状和体征,可利用特异量表进行可能性评估和危险分层,并选择相应的诊断和治疗。
肺栓塞; 高危因素; 生命体征; 治疗
王××,52岁,G3P2,因“发现附件包块11年,腹痛1周余”急诊入院。患者于2005年体检发现右附件占位,大小不详,未治疗。一周多前因下腹痛伴发热就诊于当地医院,对症消炎治疗效果欠佳。2016年7月7日急诊就诊,超声提示右附件区10.3 cm×5.4 cm×6.6 cm多房囊性包块。HCG阴性。既往体健,宫内节育器放置20余年。当日行腹腔镜探查,术中见:左侧附件与侧盆壁、乙状结肠系膜致密粘连,仅可见部分迂曲卵管,右侧附件与乙状结肠、侧盆壁及大网膜致密粘连不可见,予分离肠管、子宫后壁及与双附件之间粘连,过程中可见黄色脓液自右附件区流出。留取脓液送细菌培养。分离粘连,恢复盆腔正常解剖,可见右附件区囊肿为卵巢、增粗僵硬的输卵管及网膜、肠管包裹形成的脓肿,行右侧附件和左侧输卵管切除并取环术,术后第二天体温38.8℃,血压115/75 mmHg,心率90次/min,手指末端血氧饱和度89%,伴喘憋,动脉血气分析:pH值7.489,氧分压(pO2)55.6 mmHg,二氧化碳分压(pCO2)35.7 mmHg,血红蛋白(Hb)11.1 g/dL,氧饱和度(sO2)88.9%,血钾(K+)2.8 mmol/L,血钠(Na+)132 mmol/L,血钙(Ca2+)1.04 mmol/L,血糖(Glu)11.90 mmol/L,乳酸(Lac)1.6 mmol/L,提示I型呼衰。下肢静脉彩色多普勒超声提示右侧小腿肌间多个血栓,较大1.6 cm×0.4 cm,D-二聚体(D-dimmer)10.85 mg/L。心肌酶、心电图等检查无明显异常。内科建议抗生素升级为泰能0.5 g Q6 h、甲硝唑1 g Q12 h抗感染治疗,肺动脉CT血管造影(CTPA)排除肺栓塞(PE)可能,纠正电解质情况,注意控制出入量。血管外科建议:低分子肝素(速碧林)0.4 ml Q12 h皮下注射抗凝治疗。术后第4天改为克赛0.6 ml Q12 h,皮下注射。CTPA+下肢深静脉造影(CTV)提示:双侧多发肺动脉栓塞,左髂外、右髂内静脉及双下肢深静脉多发血栓形成可能。后术中留取拭子培养结果回报:大肠埃希菌阳性,对泰能、头孢等抗生素敏感。内科意见:患者循环稳定,继续足量抗凝治疗和抗感染治疗,患者术后第4天(7月11日)起体温正常,诉间断性喘憋,但较前明显好转,鼻导管吸氧3 L/min,手指末端血氧饱和度97%~99%,体温正常三天(即7月13日至7月15日)予调整抗生素,改用头孢他定1 g q12 h,此时已无明显胸闷症状,不吸氧情况手指末端血氧饱和度94%~96%。7月15日内科随诊意见:抗凝至少3个月,予重叠华法林3 mg qd,每日监测国际标准化比值(INR)变化,INR大于1.8停用低分子肝素,此后每周监测INR及调整华法林剂量,维持INR 2~3之间,此后每月监测INR,因患者生命体征平稳,体温正常,妇科术后无特殊处理,予出院后门诊调整抗凝药用量。
病例警示
一、术后生命体征监测对病情判断的指导意义
病情判断是临床的首要工作,也是一切临床处理的核心,在此基础上才能正确决策、果断急救,并且能正确及时的告知。而生命体征是病情判断的重要依据,英国皇家医师学院制定了用于评估病情变化的早期预警评分(national early warning score,NEWS),旨在识别具有潜在危险的患者[1],体温过高或过低、意识障碍、尿量显著减少、收缩压<90 mmHg、脉搏>130次/min、呼吸频率>30次/分以及血氧饱和度<90%均是危险征象,需要及时诊治处理。
本例患者术后出现明显的喘憋症状,血氧饱和度<90%均提示病情严重,需积极查找原因以便及时处理。
本例除憋喘、低氧血症外,还伴有体温升高、血象升高和心率增快,结合盆腔脓肿的病史,鉴别诊断还需考虑感染性休克、成人呼吸窘迫综合征等,这些都是需要及时处理,否则影响预后的危重病情。
二、妇科患者中肺栓塞(PE)的高危人群及其诊断思路[2]
PE的易患因素根据相对危险度(odds ratio,OR)的数值水平分为强易患因素(OR>10,S,strong)、中等易患因素(OR 2~9,M,moderate)及弱易患因素(OR<2,W,weak)。妇科手术(S)本身就是强易感因素之一,如合并老龄(S)、或3个月内发生过心肌梗死或因心力衰竭(S)、心房颤动或心房扑动住院(S)等,及卧床>3 d(S)等;或合并肿瘤、口服避孕药、激素替代治疗、浅静脉血栓形成、中心静脉管置入(M);或伴有吸烟、肥胖、高脂血症、高血压、糖尿病(W)等均需警惕发生静脉血栓及PE可能,做好预防及减少发生血栓的相关措施。本例患者高龄、肥胖、以感染性病变行妇科手术,存在明显的静脉血栓和PE风险。下肢深静脉血栓形成(DVT)以及感染作为诱发因素,出现呼吸喘憋及I型呼衰,D-Dimer升高,认为存在PE可能,需行CTPA进一步明确诊断。妇科临床工作中,若患者伴有或合并卒中瘫痪、慢性心力衰竭或呼吸衰竭等内科并发症常为高危人群。
对怀疑PE的患者可通过Wells评分进行临床可能性评估筛选,然后依据患者生命体征进行初始危险分层,最后逐级选择检查手段明确诊断。
1.临床可能性评估:常用的临床评估标准有加拿大Wells评分,这种评分标准简单易懂,所需的临床资料易于获得,适合在基层医院普及。最近,Wells进行了简化,更增加了临床实用性,其有效性也得到了证实,对PE的预测价值效果相当(表1)。本例患者Wells简化版评分3分,考虑可能为PE。

表1 急性肺栓塞临床可能性评估的Wells评分标准
注:临床可能性根据各项得分总和推算:三分类法(简化版不推荐三分类法)中总分0~1分为低度可能,2~6分为中度可能,≥7为高度可能:二分类法中,对于原始版评分标准而言0~4分为可能性小、≥5分为可能,对于简化版评分标准而言0~1分为可能性小、≥2分为可能
2.初始危险分层:对可疑急性肺栓塞的严重程度进行初始危险分层以评估其早期死亡风险(住院或30 d病死率)。主要根据患者当前的临床状态,只要存在休克或持续性低血压(收缩压<90 mmHg和(或)下降≥40 mmHg,并持续15 min以上,排除新发心律失常、血容量下降、脓毒血症)即为可疑高危急性肺栓塞。根据此分层决定下一步诊疗策略(图1-3)。
3.不同程度肺栓塞的处理原则[2]:
对出现休克或持续性低血压的疑诊或确诊急性肺栓塞患者应迅速启动再灌注治疗。
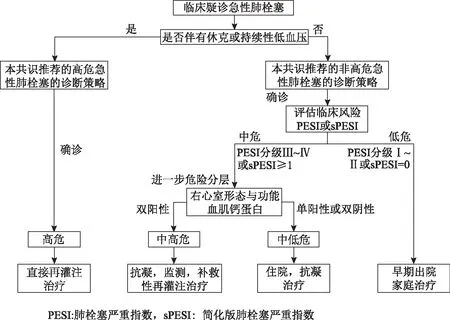
图1 基于危险度分层的急性肺栓塞的治疗策略
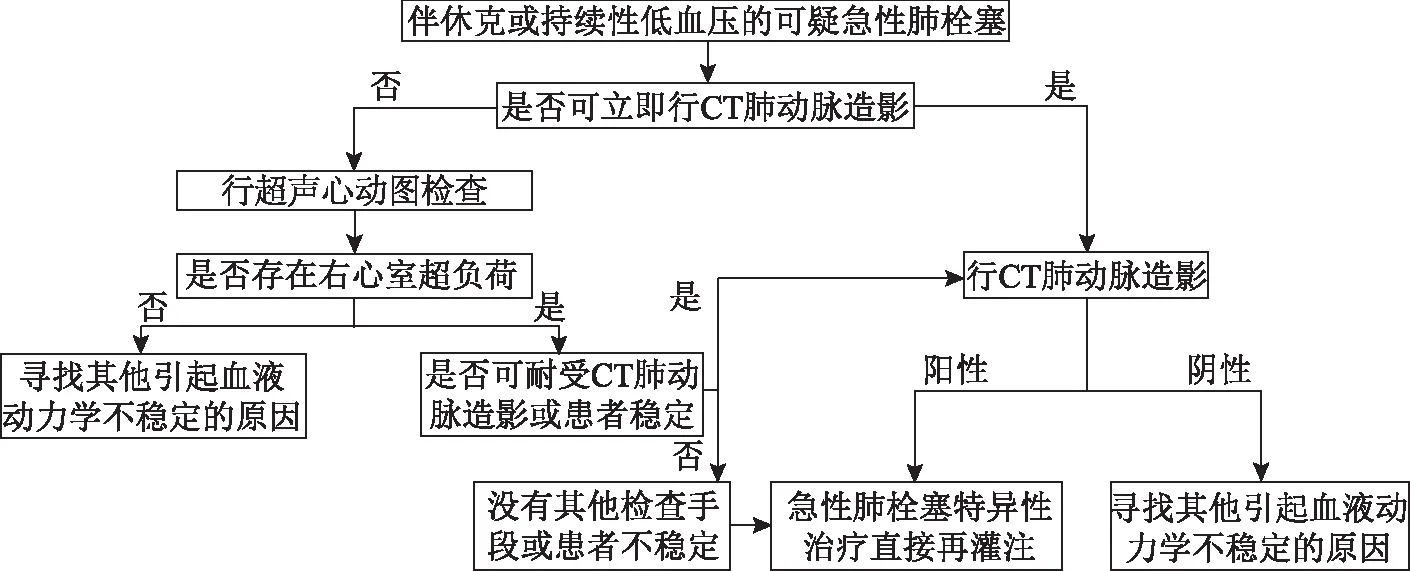
图2 伴休克或持续性低血压的可疑急性PE处理
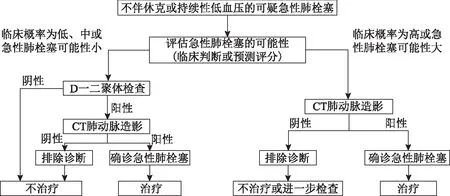
图3 不伴休克或持续性低血压的可疑PE处理
对不伴休克或持续性低血压的非高危患者,建议采用简化版PE严重指数(pulmonary embolism severity index,sPESI)区分中危和低危患者。对中危患者,需进一步评估风险(表2)。
本例PESI II级或sPESI≥1,心肌酶正常,考虑为中低危,故予抗凝治疗。抗凝治疗的一般策略是:对于高或中度临床可能性的患者,等待诊断结果的同时应给予肠道外抗凝剂。普通肝素、低分子量肝素或磺达肝癸钠均有即刻抗凝作用。低分子量肝素和普通肝素主要依赖抗凝血酶系统发挥作用,如有条件,建议使用前和使用中检测抗凝血酶活性,如果活性下降,需考虑更换抗凝药物。其次应尽早给予口服抗凝药,国内华法林最常用,为达到快速抗凝的目的,华法林应与普通肝素、低分子量肝素或磺达肝癸钠重叠应用 5 d 以上,当INR达到目标范围(2.0~3.0)并持续2 d以上时,停用普通肝素、低分子量肝素或磺达肝癸钠。
[1] 王博,王秀杰.英国早期预警评分(NEWS)评估急重症的临床应用研究进展[J].中国急救医学,2014,34:945-948.
[2] 中华医学会心血管病学分会肺血管病学组.急性肺栓塞诊断与治疗中国专家共识(2015)[J].中华心血管病杂志.2016,44: 197-211.

表2 肺栓塞严重指数(PESI)及其简化版本(sPESI)的评分标准
注:原始版本评分中,总分≤65分为I级,66~85分为II级,86~105分为III级,106~125分为IV级,>125分为V级;危险度分层;原始版本评分I~II级或简化版本评分0分为低危,原始版本评分III~IV级或简化版本评分≥1分为中危,原始版本评分V级为高危;简化版本中存在慢性心力衰竭和(或)慢性肺部疾病评为1分。1 mmHg=0.133 kPa
(病例整理:北京协和医院妇产科 曾海燕,邓姗)
10.3969/j.issn.1004-3845.2017.02.015 ·临床病例讨论·

