体外受精与胚胎移植术后异位妊娠的单中心回顾性研究
冉圣元,郁琦,孙爱军,邓成艳,何方方,田秦杰,陈蓉,周远征,王含必,孙正怡,甄璟然
(中国医学科学院 北京协和医学院 北京协和医院妇产科,北京 100730)
体外受精与胚胎移植术后异位妊娠的单中心回顾性研究
冉圣元,郁琦*,孙爱军,邓成艳,何方方,田秦杰,陈蓉,周远征,王含必,孙正怡,甄璟然
(中国医学科学院 北京协和医学院 北京协和医院妇产科,北京 100730)
目的 探讨体外受精与胚胎移植术(IVF-ET)后异位妊娠(EP)的发生率、临床特点及应对措施。 方法 选择2010年1月至2015年12月于北京协和医院生殖中心经IVF-ET后确诊为EP的42例患者共计45个周期进行回顾性研究。 结果 6年内共有3 656个周期为临床妊娠,42名患者共计45个周期为EP,比例为1.23%(45/3 656)。2名患者重复EP,5名患者宫内宫外同时妊娠(HP)。EP主要发生在输卵管壶腹部,共19周期,占EP的42.22%。因输卵管因素行IVF-ET后EP的患者有24周期(53.33%),非输卵管因素21周期(46.67%)。45周期EP中,3周期保守治疗,42周期采用腹腔镜或开腹手术治疗。5例HP患者中3例行手术+宫内孕保胎治疗,其中2例保胎成功最终娩出健康活婴。22名患者(52.38%)通过后续IVF-ET妊娠成功并产下健康活婴,3名患者(7.14%)暂时放弃生育计划,17名患者(40.48%)继续尝试IVF-ET。 结论 随着辅助生殖技术的改进与发展,其造成EP高风险或许会呈现逐渐降低趋势,但现今而言仍应引起我们高度重视。输卵管因素是EP发生的重要影响因素。在处理IVF-ET后患者时要考虑到IVF技术的特殊性,避免漏诊、误诊的发生。
异位妊娠; IVF-ET; 输卵管因素; 宫内宫外同时妊娠
(JReprodMed2017,26(2):158-162)
异位妊娠(ectopic pregnancy,EP)是常见的妇产科急症,也是IVF-ET治疗过程中可能出现的高危并发症。有报道[1]指出IVF-ET后EP发生率(2%~11%)要明显高于自然妊娠(2%)。原因可能有IVF所造成的与自然妊娠不同的激素环境、患者的不育病史、IVF-ET技术本身以及胚胎种植潜能等[1],但并没有统一定论。近几十年,IVF-ET临床以及实验室技术都有了较大改善,使其整个过程尽量接近于自然妊娠状态。辅助生殖技术协会(SART)报道的IVF-ET后EP率从2000年的2.1%逐渐下降至2001年的1.8%[2],新的观点[3]认为随着IVF技术的改进,IVF后EP的发生率会呈逐渐降低的趋势。因此越来越多的研究着眼于寻找IVF-ET后EP的相关特点,改进IVF技术,以期降低EP发生率、提高早期诊断率,将患者的风险降至最低。
本研究选择行IVF-ET后42名患者的45周期EP为研究对象,报道其相关特点,并结合文献复习分析IVF-ET后EP的发病率,临床特点、以及合理的应对措施。
资料和方法
一、研究对象
收集2010年1月至2015年12月在本院生殖中心行IVF-ET治疗的3 656周期临床妊娠中,结局为EP的45周期(42例患者)的临床资料进行回顾性研究。纳入标准:(1)本中心完成完整新鲜周期或冷冻周期移植患者;(2)移植后14 d在本中心抽血检查血β-HCG(>5 U/L者即为阳性);(3)阳性者于移植后4周在本中心行超声检查确定是否为临床妊娠(超声显示宫内孕囊或宫外孕囊);(4)确认为临床妊娠中EP(宫腔外可见孕囊样回声,伴或不伴胎心搏动)者直接纳入;(5)无法确认临床妊娠但伴有β-HCG升高者,严密随访(症状、超声、血β-HCG)直至确诊为EP(超声可见宫外孕囊,或是手术发现EP病灶)或临床EP(宫内未见孕囊并伴有异常的血β-HCG升高)者可纳入;(6)纳入患者愿意接受随访,随访资料完整。排除标准:不满足纳入标准的患者。
二、方法
控制性促排卵(COH)、冻融胚胎治疗及黄体支持均按本中心常规进行。根据患者不同病史综合考虑采用不同COH方案(1/5方案、双压方案、超长方案、拮抗剂方案等),获卵后根据患者情况采用自然受精或卵胞浆内单精子注射(ICSI)受精。取卵24 h后观察受精情况,72 h观察卵裂期胚胎情况,根据胚胎评分情况决定移植,黄体支持使用的药物主要包括孕激素、雌激素及HCG。移植后剩余胚胎经患者知情同意后全部进行囊胚培养,在受精后第5天或第6天分别观察囊胚形成情况及形态,并进行冷冻保存,本中心全部采用玻璃化冷冻方法进行胚胎冷冻。以上流程具体方法参考以往文献[4-5]。
三、统计学分析
结 果
一、EP发生率
3 656周期临床妊娠中有45个周期为EP,发生率为1.23%。2例患者重复异位妊娠(1例患者重复EP 2次,1例患者重复EP 3次),5例患者HP,占总临床妊娠周期的0.14%。
二、EP发生部位
45周期EP中,输卵管妊娠32周期:壶腹部妊娠19周期(42.22%),间质部妊娠6周期(13.33%),峡部妊娠4周期(8.89%),3周期(6.67%)因保守治疗未能明确具体部位。其余依次为宫角妊娠、HP、卵巢妊娠(表1)。
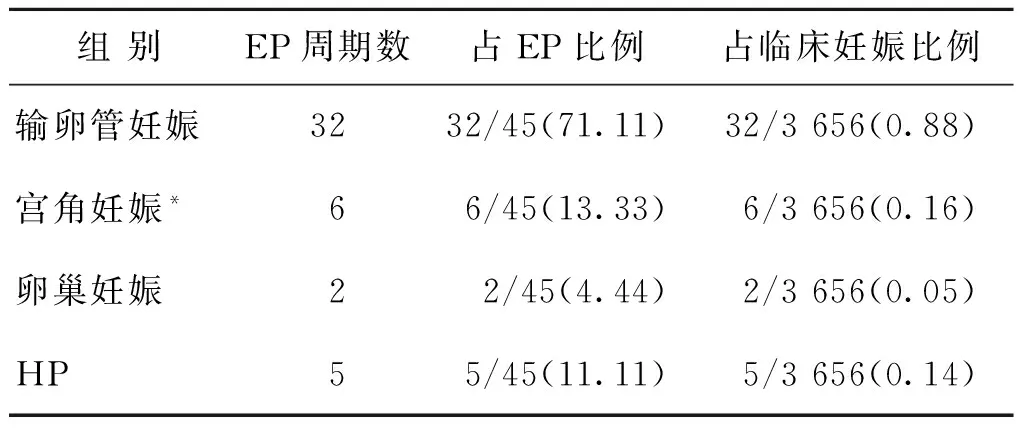
表1 EP发生部位及所占比例[n,(%)]
注:*宫角妊娠是一种胚胎种植在接近子宫与输卵管开口交界处的宫角部的子宫腔内的妊娠,从严格的定义上不属于EP,但在诊断处理上与EP有相似处,6周期宫角妊娠亦纳入本研究中。
三、输卵管因素与EP
输卵管因素是指输卵管手术史、EP史以及经输卵管碘油造影或者宫腹腔镜下通液所诊断的输卵管不通。本研究中因输卵管因素行IVF-ET后EP与正常临床妊娠(3 611个周期)不育原因的比较见表2。
四、既往输卵管病变处理方式与EP
输卵管间质部妊娠与宫角妊娠患者共12周期(12例),其中7例患者在IVF前已行双侧输卵管根部切断术或切除术;3例患者仅切断单侧输卵管(切断侧均发生间质部妊娠);1例患者IVF之前输卵管碘油造影提示双侧输卵管根部不通,仅剩余1例患者IVF前造影提示双侧输卵管通畅。
五、EP的诊断及治疗
33周期(73.33%)患者以反复出现阴道少量出血伴或不伴腹痛为首发症状,12周期(26.67%)患者无明显自觉症状,直至超声检查未见宫内妊娠囊,发现附件包块并结合血β-HCG后确诊。45周期EP患者中,2周期(4.44%)肌肉注射氨甲喋呤(MTX)保守治疗,1周期(2.22%)于外院口服中药治疗,均治疗成功。41周期(91.11%)患者采用手术治疗,其中EP流产型4周期;宫角妊娠破裂5周期;输卵管间质部妊娠破裂2周期。5例HP患者中,2例行手术治疗+清宫术,3例行手术治疗+肌肉注射黄体酮保留宫内孕治疗,最终2例患者保胎成功,分别于孕35+、38+周剖宫产娩出健康女婴、男婴。
六、随访
22名患者(52.38%,22/42)通过IVF-ET已妊娠成功并产下健康活婴,3名患者(7.14%,3/42)暂时放弃生育计划,17名患者(40.48%,17/42)继续尝试IVF-ET。
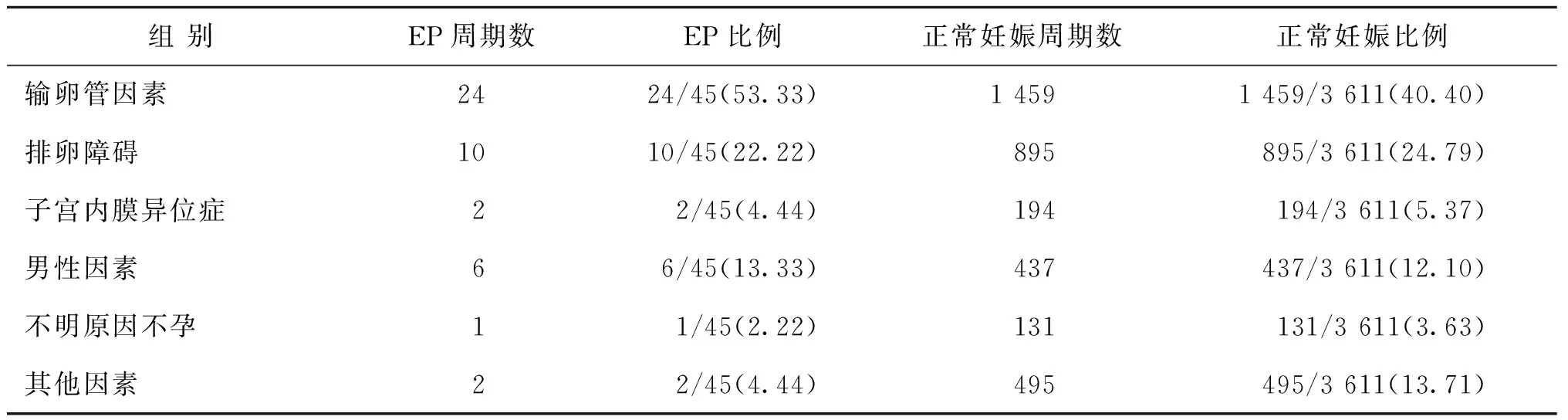
表2 不孕原因与EP发生的关系[n,(%)]
讨 论
一、IVF-ET后EP发生率
自从Steptoe等[6]首次报道IVF-ET后EP以来,关于IVF后EP相关的流行病学以及危险因素的研究逐渐增多。认为EP是一个伴随IVF-ET发生的凶险并发症,IVF与自然妊娠过程的差异是导致IVF后EP发生率增加的主要原因。但近几十年,随着对不育患者IVF前更加规范的评估处理以及IVF-ET技术本身不断的改进,IVF-ET后的EP发生率有了明显的降低[1,7]。本研究中,6年内IVF-ET后EP发生率为1.23%(45/3 656),小于SART提到的1.8%以及自然妊娠的2%,提示随着IVF-ET技术的改进,EP的高发生率会呈现出逐渐下降的趋势。
二、IVF-ET后EP的发生部位
与自然妊娠后EP好发部位相同,IVF-ET后EP的主要好发部位也是输卵管,文献报道[8]比例约占82.2%,卵巢或腹腔妊娠占4.6%,宫颈妊娠占1.5%。其中输卵管妊娠多发生在壶腹部(75%~80%),其次为峡部,伞部及间质部少见。本研究中,45周期EP中输卵管妊娠占71.11%,宫角妊娠占13.33%,卵巢妊娠占4.44%,HP占11.11%。与文献报道基本一致。
三、输卵管病史与EP
IVF-ET虽然将胚胎直接放入宫腔,但胚胎移植后3~5 d种植,在这段时间内,胚胎仍有机会游走到输卵管,如果输卵管状态存在异常就容易使胚胎无法正常返回宫腔,这种滞留可能提供了EP的发生。可见,输卵管病变是IVF的主要指征,也是IVF-ET后EP发生的重要危险因素。本研究中因输卵管因素行IVF治疗患者所占比例为40.40%,是主要的不育病因。以输卵管因素行IVF发生EP有24周期,占EP的53.33%,明显高于非输卵管因素IVF后EP率(46.67%)。说明输卵管病变是IVF后发生EP的一项主要影响因素,与文献[9]研究是一致的。
分析宫角妊娠与输卵管间质部妊娠发现:12例患者中有10例既往因EP史或者输卵管积水而行双侧或单侧输卵管切除或切断(83.33%,10/12),对于单侧输卵管手术者,EP发生部位恰位于手术输卵管侧。现今已普遍认可的是,对于IVF-ET前输卵管积水者,为提高妊娠率及活产率,输卵管切除成为胚胎移植前预处理的主要方式[10],而对于EP患者,也多建议采用患侧输卵管切除以防止重复EP的发生。这种原本意欲提高妊娠率,防止EP发生的术式虽然使得最常见的输卵管壶腹部妊娠不再发生,但宫角妊娠以及输卵管间质部妊娠的风险却依然存在。关于输卵管切除术后宫角妊娠及输卵管间质部妊娠的发生机制尚缺少相关研究。但目前为预防输卵管残端妊娠以及宫角妊娠的发生,手术往往强调切除输卵管直至宫角,但也有研究者[11]提出为预防输卵管残端妊娠,手术适当保留部分输卵管组织以期能降低EP率、提高临床妊娠率的猜想,但还存在较大争议。
四、IVF-ET技术与EP
对于新鲜周期与冷冻周期移植后EP率的比较:Londra等[12]研究认为冷冻周期移植后EP发生率低于新鲜周期,认为新鲜周期的COH会造成体内出现一个远超过生理水平的激素环境,影响到子宫平滑肌的收缩敏感性以及子宫内膜的容受性,相比而言,冷冻周期移植更加接近于自然妊娠状态。但是一项回顾性队列研究[13]总结了11 831例接受IVF患者EP发病率后认为二者之间并没有显著相关性。此外关于卵裂期胚胎移植与囊胚移植后EP率是否存在差异亦有众多研究[14-15],结论不一。但根据本中心流程,新鲜囊胚移植以及冷冻卵裂期移植病例数目较少,而且冷冻周期移植后EP全部发生于冷冻囊胚移植周期,遂无法进行前述两项比较。另外有文献[12]提到,种族、COH方案以及与IVF及其衍生技术相关的因素比如移植管位置、注射液体量等也与IVF后EP的发生明显相关,但是尚无统一定论。
五、IVF后EP的诊治
对于进行IVF前的所有患者需告知EP发生的可能性,ET后出现阴道流血、腹痛,注意随诊血β-HCG及超声。尤其对于合并输卵管因素等高危因素的患者,告知加强随诊,出现腹痛加剧,阴道流血或者头晕、晕厥、肛门坠涨感等症状时急诊就诊。
IVF-ET后EP还存在一个急诊陷阱:HP。自然妊娠的HP发病率极低(最高比率为1:3 889),但IVF-ET后HP发病率明显升高。据美国1999~2001年数据统计,IVF-ET后HP的发生率为152/100 000(约1.52%)[16]。HP妊娠的停经、腹痛等症状并不特异,难以与OHSS或先兆流产相鉴别,尤其在同时合并OHSS的症状体征时,HP更容易被掩盖而漏诊或误诊[17]。同时在宫内、宫外看到胎心搏动是HP重要的诊断依据,但十分罕见。邓姗[18]对于IVF后HP的急诊处理做了详实介绍。在本研究中,5例HP有3 例因EP破裂腹腔内出血急诊手术,2例之前尚无明显腹痛或阴道流血,由超声诊断。5例HP患者均行手术切除EP灶,2例同时行宫内孕清宫术,3例黄体酮肌肉注射行宫内孕保胎治疗,其中1例患者保胎失败流产,2例患者保胎成功并最终娩出健康活婴,邓姗等[19]对两例患者的诊疗经过做了详尽的报道。而且根据一项鼓舞人心的研究结果表明[16]:尽管针对EP的治疗对于同时合并的宫内妊娠有一定的风险,包括药物、手术和麻醉等,但一旦维持到活产阶段,则结局与普通宫内妊娠无明显差别。
多数生殖中心IVF-ET治疗是在门诊完成的,并发症发生时患者多已不在生殖中心,常会去就近医院就诊。如接诊医生不了解IVF-ET及其并发症,患者又隐瞒病史则常会导致误诊误治。研究资料显示[20],非生殖专科医生处理的误诊率显著增高,因此需要对非生殖专科医生尤其是急诊医生进行IVF-ET知识的普及。生殖中心医生除了改进治疗减少并发症外,还要做好宣教,详细告诉患者此技术可能产生的并发症及其症状,加强随访,协助急诊诊治。
[1] Chang HJ,Suh CS.Ectopic pregnancy after assisted reproductive technology: what are the risk factors? [J].Curr Opin Obstet Gynecol,2010,22:202-207.
[2] Society for Assisted Reproductive Technology;American Society for Reproductive Medicine.Assisted reproductive technology in the United States: 2001 results generated from the American Society for Reproductive Medicine/Society for Assisted Reproductive Technology registry[J].Fertil Steril,2007,87:1253-1266.
[3] Cheng LY,Lin PY,Huang FJ,et al.Ectopic pregnancy following in vitro fertilization with embryo transfer: A single-center experience during 15 years[J].Taiwan J Obstet Gynecol,2015,54: 541-545.
[4] 王雪,甄璟然,孙正怡,等.囊胚滋养层细胞评分与移植后第7日血β-HCG和妊娠结局的关系[J].生殖医学杂志,2015,24:707-712.
[5] 王含必,郁琦.体外受精-胚胎移植中黄体期添加雌、孕激素的意义和作用[J].生殖医学杂志,2015,25:851-855.
[6] Steptoe PC,Edwards RG.Reimplantation of a human embryo with subsequent tubal pregnancy[J].Lancet,1976,1:880-882.
[7] Shapiro BS,Daneshmand ST,De Leon L,et al.Frozen-thawed embryo transfer is associated with a significantly reduced incidence of ectopic pregnancy[J].Fertil Steril,2012,98:1490-1494.
[8] 王丽娜,乔杰.辅助生殖技术后的异位妊娠[J].实用妇产科杂志,2009,25: 193-195.
[9] Malak M,Tawfeeq T,Holzer H,et al.Risk factor for ectopic pregnancy after in vitro fertilization treatment[J].J Obstet Gynaecol Can,2011,33:617-619.
[10] 李贺梅,靳镭.腹腔镜下处理输卵管积水方式对卵巢储备功能影响的相关研究[J].生殖与避孕,2010,30: 325-329.
[11] 李百加,林晓娜,匡琳,等.输卵管病变的预处理方式对胚胎移植后妊娠结局的影响[J].中华医学杂志,2014,94:2941-2944.
[12] Londra L,Moreau C,Strobino D,et al.Ectopic pregnancy after in vitro fertilization: differences between fresh and frozen-thawed cycles[J].Fertil Steril,2015,104:110-118.
[13] Decleer W,Osmanagaoglu K,Meganck G,et al.Slightly lower incidence of ectopic pregnancies in frozen embryo transfer cycles versus fresh in vitro fertilization-embryo transfer cycles: a retrospective cohort study[J].Fertil Steril,2014,101: 162-165.
[14] Fang C,Huang R,Wei LN,et al.Frozen-thawed day 5 blastocyst transfer is associated with a lower risk of ectopic pregnancy than day 3 transfer and fresh transfer[J].Fertil Steril,2015,103:655-661.
[15] Smith LP,Oskowitz SP,Dodge LE,et al.Risk of ectopic pregnancy following day-5 embryo transfer compared with day-3 transfer[J/OL].Reprod Biomed Online,2013,27:407-413.
[16] Clayton HB,Schieve LA,Peterson HB,et al.A comparison of heterotopic and intrauterine-only pregnancy outcomes after assisted reproductive technologies in the United States from 1999 to 2002[J].Fertil Steril,2007,87:303-309.
[18] 邓姗.IVF-ET后宫内外同时妊娠的急诊陷阱[J].生殖医学杂志,2016,25:465-468.
[19] 邓姗,陈蓉,王瑾晖,等.IVF-ET后输卵管间质部合并宫内活胎妊娠诊治结局:2例报告并文献复习[J].生殖医学杂志,2016,11:983-986.
[20] 舒静,匡琳,张松英.体外受精-胚胎移植相关急腹症的诊治[J].中华急诊医学杂志,2006,15:444-447.
[编辑:侯丽]
A retrospective study of ectopic pregnancy after IVF-ET in a reproductive center
RANSheng-yuan,YUQi*,SUNAi-jun,DENGCheng-yan,HEFang-fang,TIANQin-jie,CHENRong,ZHOUYuan-zheng,WANGHan-bi,SUNZheng-yi,ZHENJing-ran
DepartmentofObstetrics&Gynecology,PekingUnionMedicalCollegeHospital,PekingUnionMedicalCollegeandChineseAcademyofMedicalSciences,Beijing100730
Objective:To investigate the incidence,clinical characteristics and rational solutions of ectopic pregnancy(EP) after IVF-ET.Methods:The data of the patients with ectopic pregnancy after IVF-ET in the reproductive center of Peking Union Medical College Hospital(PUMCH) from 2010 to 2015 were respectively analyzed.Results:Of the total 3 656 clinical pregnancies in six years,45(1.23%) cycles in 42 patients were verified as ectopic.Two patients suffered repeated EP and five patients heterotopic pregnancy(HP).Of these EP,there were 19 cycles belonging to tubal pregnancies,which accounted for 42.22% of all EP.Among 45 EP cycles,the assisted conceptions of 24 cycles were due to tubal factors(53.33%) and 21 cycles non-tubal factors(46.67%).Among the 45 cycles,3 cycles were given conservative treatment and 42 cycles received laparoscopy or laparotomy.Emergency laparoscopic ectopic pregnancy debridement and progesterone treatment for intrauterine pregnancy were performed in three of five HP patients.The postoperative pregnancies were uneventful in two patients and they delivered healthy babies through elective cesarean sections at last.There were 22 patients(52.38%) conceived successfully in the following IVF-ET and delivered healthy babies and 17 patients(40.48%) were still trying to get pregnant by means of IVF-ET.The rest of 3 patients(7.14%) gave up their birth plans for the moment.Conclusions:With the significant improvement in IVF technology,EP may be no longer a complication specifically associated with IVF-ET,but this complication should been paid great attention.Tubal factor may be the important factors for the incidence of EP.Doctors should take the particularity of IVF-ET into consideration when dealing with patients undergoing IVF-ET.
Ectopic pregnancy; IVF-ET; Tubal factor; Heterotopic pregnancy
10.3969/j.issn.1004-3845.2017.02.011
2016-08-31;
2016-09-13
冉圣元,女,山东人,博士生,妇产科学专业.(*
)

