盆底超声在评估产后压力性尿失禁康复治疗的应用价值
广西河池市人民医院 超声诊断科,广西 河池 547000
盆底超声在评估产后压力性尿失禁康复治疗的应用价值
广西河池市人民医院 超声诊断科,广西 河池 547000
目的探讨盆底超声在评估产后压力性尿失禁(Stress Urinary Incontinence,SUI)康复治疗的应用价值。方法 观察并记录60例产后6周SUI患者(观察组)行盆底超声检查时Valsala状态下的膀胱尿道后角、膀胱颈移动度量值、尿道内口漏斗是否形成,经盆底康复治疗并于产后12周复查盆底超声;另取60例无SUI经产妇女为对照组。结果产后6周观察组患者膀胱颈移动度、膀胱尿道后角明显增大,与对照组比较差异有统计学意义(P<0.05);产后12周观察组的膀胱颈移动度、膀胱尿道后角较产后6周明显减小,差异有统计学意义(t=2.535、2.579,P=0.017、0.014);尿道内口漏斗形成率明显减少,差异有统计学意义(χ2=5.318,P=0.021)。结论盆底超声能直观有效地观察女性盆底结构,可用于产后盆底康复的评估。
盆底超声;压力性尿失禁;康复治疗;生物电刺激;尿道
引言
压力性尿失禁(Stress Urinary Incontinence,SUI)是女性尿失禁中最常见的类型[1],严重影响妇女身心健康和生活质量。其中经阴道自然分娩是引起盆底组织结构不同程度损伤而最终导致SUI的独立危险因素[2],产后早期进行盆底康复疗效显著[3],方法包括盆底肌肉锻炼、生物反馈治疗和盆底肌肉电刺激等[4]。SUI的诊断检查方法很多,常用的如指压试验、尿动力学检查、膀胱尿道造影及超声检查等。经会阴盆底超声是近年来开展的一种新的检查方式,能清晰显示膀胱颈的位置及活动度,为评估尿道、膀胱的解剖学改变提供精确的数据。本研究采用经会阴超声观察产后应用生物电刺激行康复治疗期间膀胱颈移动度、膀胱尿道后角、尿道内口漏斗形成率情况,旨在探讨盆底超声在评估产后康复治疗的应用价值,现报道如下。
1 资料与方法
1.1 临床资料
选取2015年1月~2015年9月期间在我院产科分娩的被临床诊断为SUI患者,SUI的诊断照国际尿控协会提出的标准:咳嗽、大笑、打喷嚏、运动或体位改变等腹压增加时可引起不自主漏尿现象;腹压增加时能观测到尿液不自主地从尿道漏出;压力诱发试验和膀胱颈抬举试验均阳性[5]。经产妇60例,孕周37~42周,平均(38.9±3.6)周;产妇年龄22~34岁,平均(26.23±4.14)岁,体质指数(Body Mass Index,BMI)(21.19±3.71)kg/m2,均为顺产、足月分娩。并于产后6周起接受生物电刺激治疗,于产后12周进行盆底超声复查。同期选择60例来我院体检的无SUI等泌尿系统疾病的经产妇女为对照组,对照组平均年龄(25.53±3.88)岁,BMI(21.67±4.21)kg/m2,两组产妇年龄、BMI、孕周、分娩方式比较差异均无统计学意义(P>0.05),新生儿双顶径、头围、体质指数、身高比较,差异无统计学意义(P>0.05)。两组所有受检者均知情同意。
1.3 实验方法
采用法国产Penixusb型盆底康复治疗仪,治疗参数:电流0~30 mA,频率20~70 Hz,波长200~400 μs。每次治疗30 min。
采用GE Voluson E8彩色多普勒超声诊断仪配备容积探头,频率为6~9 MHz,同步使用与彩色超声诊断仪配套的图文工作站。受检者适当充盈膀胱,取膀胱截石位,探头外罩探头套及涂抹无菌耦合剂,置于会阴部正中矢状切面扫查,显示耻骨联合、尿道、膀胱颈、阴道、直肠肛管等结构的二维图像,在静息状态及最大Valsalva动作(患者屏气向下用力至最大复压)状态下观察两种超声图像的变化,并留取标准图像后进行二维数据测量。有效Valsalva动作判断标准为:盆腔脏器向背尾侧移动;Valsalva动作持续5 s以上;肛提肌裂孔明显扩张[6]。
1.4 图像后处理及数据的测量
以耻骨联合内下缘为原点,沿耻骨联合线45°建立直角坐标系,分别测量膀胱颈移动度(Bladder Neck Descent,BND),即最大Valsalva动作时的膀胱颈位置与静息状态下位置的差值、膀胱后角(膀胱三角区后壁与近段尿道的夹角)、最Valsalva动作下尿道内口漏斗有无形成,以上涉及测量的指标均测量3次取平均值。
1.5 统计学方法
使用SPSS 15.0软件进行统计学分析。计量资料以均数±标准差(mean±SD)表示,组间比较采用t检验;计数资料以例和百分比表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
两组患者均能较好完成最大Valsalva动作,获取图像质量好。平静呼吸状态下,盆底超声显示盆腔器官位置(见图1),最大Valsalva动作状态下,盆腔脏器向背尾侧移动。通过盆底超声可测量膀胱颈移动度及膀胱尿道后角,并可观察尿道内口漏斗是否形成(见图2~4)。

图1 静息状态下正中矢状面示

图2 在Valsalva动作状态下盆腔器官位置、功能变化示例图
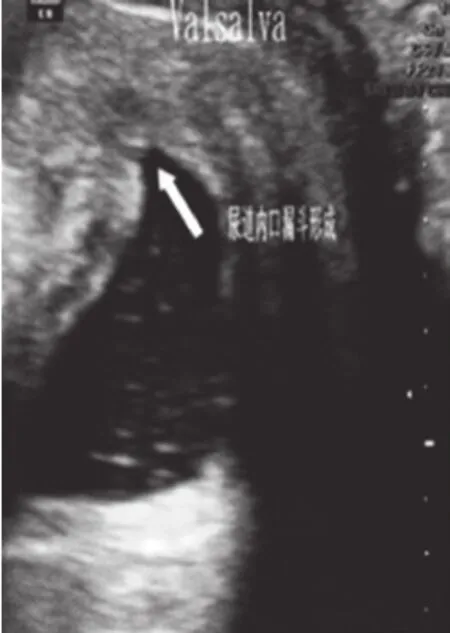
图3 在Valsalva动作状态下尿道内口漏斗形成示例图
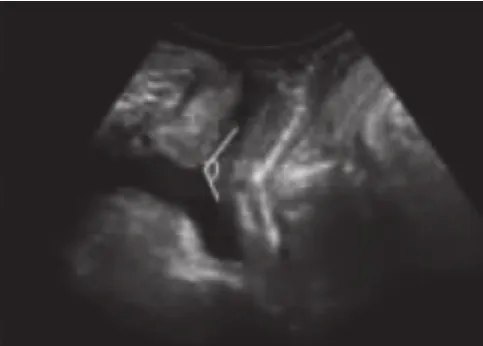
图4 膀胱尿道后角示例图
产后6周,Valsalva动作状态下观察组与对照组结果比较。观察组胱颈移动度、膀胱后角均较对照组明显增大,差异有统计学意义(P<0.05),见表1;观察组经过盆底康
复治疗于产后12周复查,在Valsalva动作状态下,治疗后膀胱颈移动度(31.30±6.69)mm较治疗前膀胱颈移动度(37.71±8.87)mm明显减小,结果比较差异有统计学意义(t=2.535,P=0.017),膀胱尿道后角(122.78±12.25)o较治疗前膀胱尿道后角(131.18±15.57)o明显减小,结果比较差异有统计学意义(t=2.579,P=0.014),见表2;在观察组中,产后6周,在Valsalva动作状态下有34例尿道内口漏斗形成(56.67%,34/60),产后12周有尿道内口漏斗形成的有17例(28.33%,17/60),形成率明显减少,治疗结果前后比较差异有统计学意义(χ2=5.318,P=0.021)。

表1 产后6周观察组与对照组膀胱颈移动度、膀胱尿道后角的比较
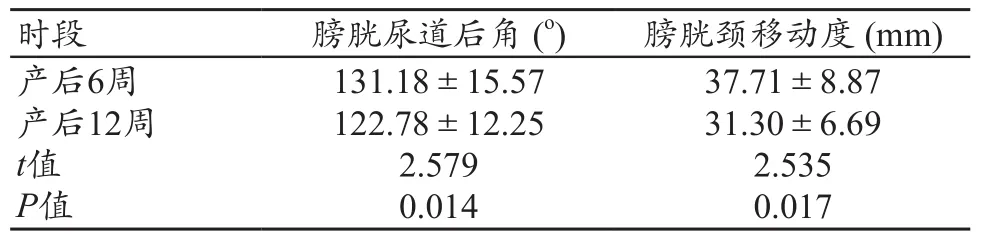
表2 观察组产后6周与产后12周膀胱颈移动度、膀胱尿道后角的比较
3 讨论
SUI是女性盆底功能障碍性疾病(Female Pelvic Floor Dysfunction,FPFD)的主要临床表现之一,其与妊娠、分娩密切相关,严重影响了患者的身体健康和生活质量[7]。产后6周出现SUI的妇女是盆底功能障碍性疾病的高危人群,应及早进行产后康复治疗[8]。超声诊断技术由于实时性强、无辐射、操作简便而被临床普遍用于SUI的诊断及对康复疗效的判断。但经腹超声检查易受肠气及耻骨影响,无法清楚显示盆底结构,经阴道、直肠超声检查引起盆底器官结构形态和位置改变而出现假阴性。经会阴超声可以在正中矢状面清晰地显示女性盆底器官的形态、位置及运动,成为评估压力性尿失禁的常规检查方法[9],Shek等[10]对盆底超声进行了前瞻性研究,认为超声优于盆底MRI成像,对确定逼尿肌厚度、膀胱颈的移动度和评估盆腔脱垂非常有用。
正常的控尿机制依赖尿道括约肌功能的正常发挥及膀胱颈、尿道等周围支持结构的共同作用。膀胱尿道周围支持结构损伤时则不能对抗增大的腹压,膀胱颈不能维持在较高的位置,膀胱颈和近端尿道的位置下降,其移动性也增加,使腹内压增加时压力不能同等传递至膀胱和尿道,导致SUI的发生[11]。
本研究应用盆底超声观察两组妇女Valsalva动作状态下盆底的情况,总结产后早期SUI妇女尿道、膀胱颈等盆底支持结构的变化情况。结果表明:产后6周,Valsalva动作状态下SUI患者膀胱颈移动度、膀胱尿道后角明显比无SUI经产妇大,差异有统计学意义(P<0.05)。以上两组检查结果差异可能与SUI组患者在分娩时前盆腔尿道及膀胱的解剖结构异常、盆底支持组织受损及膀胱尿道压力关系的改变等因素有关。笔者认为分娩过程中膀胱、尿道等盆底支持结构的受损、松弛及分娩期间由于激素水平变化,妊娠、分娩对阴部神经造成一定损伤等共同因素导致SUI患者膀胱颈移动度、膀胱尿道后角明显比无SUI经产妇大。研究认为Valsalva动作下的膀胱颈活动度、膀胱尿道后角与女性SUI严重度相关[12]。Johnson等[13]经盆底超声发现在SUI患者中95%以上的患者膀胱颈的活动度增加。Sendang等[14]研究表明,SUI患者的膀胱尿道后角在静息状态或张力状态都大正常女性,且膀胱尿道后角越大提示尿道活动性越大。
经盆底康复治疗后,盆底结构松弛现象有所改善。本研究中SUI组患者于产后6周起接受生物电刺激方法,在产后12周时膀胱颈的活动度及膀胱尿道后角均<产后6周,差异有统计学意义(P<0.05)。膀胱颈的移动度增加提示膀胱颈部支撑减弱,通过治疗使盆底肌肉收缩强度得到改善,膀胱颈部肌肉支撑作用得以恢复,故使膀胱颈的活动度减小。
生物电刺激方法治疗通过电流刺激间接地改变中央神经系统排尿中枢的回馈机制,抑制逼尿肌的兴奋性,稳定膀胱逼尿肌,从而达到锻炼盆底肌肉群,增强盆底组织支持作用,导致膀胱尿道后角较治疗前缩小[15]。膀胱颈漏斗化反映静止状态尿道内口已松弛,尿道内括约肌的功能已失调[16],其与尿道内括约肌功能障碍及盆底支持结构缺陷有关。本组SUI患者中产后6周,有34例尿道内口漏斗形成(56.67%,34/60);经盆底康复治疗后于产后12周有尿道内口漏斗形成的有17例(28.33%,17/60);可见经治疗后膀胱尿道内口漏斗形成率较治疗前明显减少,差异有统计学意义(P=0.021)。
综上所述,经会阴盆底超声能清晰显示膀胱颈的位置及活动度,为评估盆底结构的解剖学改变提供精确的数据,在SUI的诊断及对产后盆底康复治疗评估有重要意义,在SUI诊疗方面的应用前景将越来越广阔。
[1] Minassian VA,Devore E,Hagan K,et al.Severity of urinary incontinence and effect on quality of life in women by incontinence type[J].Obstet Gynecol,2013,121(5):1083-1090.
[2] Groutz A,Helpman L,Gold R,et al.First vaginal delivery at an old age: Dose it carry an extra risk for the development of stress urinary incontinence?[J].Neurourol Urodyn,2007,26(6):779-782.
[3] Meyer S,Hohifeld P,AchtariC,et al.Pelvic floor education after vaginal delivery[J].Obstet Gynecol,2001,97(4):673-677.
[4] 中华医学会妇产科学分会妇科盆底学组.女性压力性尿失禁诊断和治疗指南(试行)[M].北京:中华妇产科杂志,2011,796-798.
[5] 朱兰,郎景和.女性盆底学[M].北京:人民卫生出版社,2008:71-75.
[7] Wilson L,Brown JS,Shin GP,et al.Annual direct cost of urinary incontinence[J].Obstet Gynecol,2001,98(3):398-406.
[8] 黄淑卿,张新玲,吴静.盆底超声在产后康复疗效评估中的应用[J].影像诊断与介入放射学,2015,24(2):138-141.
[9] 岳嵩,吴青青,王小榕,等.经会阴四维超声成像对自然分娩后盆底功能的评价[J/CD].中华医学超声杂志:电子版,2014,11(8):637-642.
[10] Shek KL,Dietz HP.Pelvic floor ultrasonography: an update[J]. Minerva Ginecol,2013,65(1):1-20.
[11] 单倩倩,陶丽,颜士杰.女性压力性尿失禁的发病机制及治疗进展[J].安徽医药,2013,12(3):364-367.
[12] 吴军,姜凡,张书杰,等.Valsalva动作下二维、三维超声与女性压力性尿失禁严重程度的相关性研究[J].安徽医科大学学报,2016,51(2):305-306.
[13] Johnson JD,Lamensdorf H,Hollander IN,et al.Use of transvaginal endosonography in the evaluation of women with stress urinary incontinence[J].J Urol,1992,147(2):421-425.
[14] Sendag F,Vidinli H,Kazandi M,et al.Role of perineal sonography in the evaluation of patients with stress urinary incontinence[J]. Aust N Z J Obstet Gynaecol,2003,43(1):54-57.
[15] 黄淑卿,张新玲,吴静.盆底超声在产后康复疗效评估中的应用[J].影像诊断与介入放射学,2015,24(2):138-141.
[16] Huang WC,Yang JM.Bladder neck funneling on ultrasound cystourethrography in primary stress urinary incontinence: a sign associated with urethral hypermobility and intrinsic sphincter deficiency[J].Urology,2013,61(5):936-941.
本文编辑 聂孝楠
黄慧琨,王慧香,谭桂兰,韦荣文
Application Value of Pelvic Floor Ultrasound in Evaluating Rehabilitation Therapy of Postpartum Stress Urinary Incontinence
HUANG Hui-kun, WANG Hui-xiang, TAN Gui-lan, WEI Rong-wen
the People’s Hospital of Hechi, Hechi Guangxi 530021, China
ObjectiveTo investigate application value of pelvic floor ultrasound in evaluating rehabilitation therapy of postpartum stress urinary incontinence. Methods 60 women of postpartum stress urinary incontinence were selected to perform pelvic floor ultrasound in the first 6 weeks after delivery, investigated the situation of anterior pelvic, and recorded the posterior vesicourethral angle, bladder neck mobility and urethral mouth funnel formation rate in valsalva condition. They received pelvic floor rehabilitation therapy and reexamined with pelvic floor ultrasound 12 weeks after delivery. Other 60 parous women with no stress urinary incontinence were selected as control group.ResultsAfter 6 weeks postpartum, the bladder neck mobility and posterior vesicourethral angle in the observation group were significantly larger, which is statistically significant compared with those of control group (P<0.05). After 12 weeks postpartum, in observation group, the bladder neck mobility, posterior vesicourethral angle and urethral mouth funnel formation rates were significantly smaller than those of 6 weeks postpartum, and these differences have statistical significance (P<0.05) (t value were 2.535 and 2.579 respectively, and P were 0.017 and 0.014 respectively). The urethral mouth funnel formation rate dropped significantly, its difference is of statistical significance (χ2=5.318, P=0.021).ConclusionThe pelvic floor ultrasound could clearly show the pelvic floor structure of women and can be used to evaluate the effect of postpartum pelvic floor rehabilitation therapy.
pelvic floor ultrasound; stress urinary incontinence; rehabilitation therapy; bioelectrical stimulation; urethra
R445.1;R694.54
B
10.3969/j.issn.1674-1633.2017.01.016
1674-1633(2017)01-0064-03
2016-04-01
2016-06-29
韦荣文,副主任医师,主要研究方向为超声临床诊断。
通讯作者邮箱:425647874@qq.com

