某院2 529株细菌耐药性监测及分析
王定媚,文德学,卢 锋,陈红梅,刘丽萍,王兴林,杜 晖,戴时莉
(贵州省黔西南州人民医院:1.院感科;2.检验科,贵州兴义 562400)
某院2 529株细菌耐药性监测及分析
目的 了解该院2014年临床分离细菌构成及对常用抗菌药物的敏感性和耐药性,为临床用药提供参考依据。方法 收集2014年全年临床送检标本分离的细菌,采用PHOENIX全自动细菌鉴定药敏系统、全自动血液培养仪或手工方法进行分离鉴定,对临床分离细菌采用自动化仪器法或K-B纸片扩散法进行药物敏感试验,采用WHONT5.6软件进行统计分析,按CLSI2012年标准判定结果。结果 共分离细菌2 529株,革兰阳性菌537株(21.23%),革兰阴性菌1 992株(78.77%)。葡萄球菌属中甲氧西林耐药株(MRSA和MRCNS)对测试药物的耐药率均显著高于甲氧西林敏感株(MSSA和MSCNS),已发现对替考拉宁耐药菌株;肠球菌属中屎肠球菌的分离率、耐药性大多数超过粪肠球菌,二者均存在万古霉素和替考拉宁耐药菌株;肠杆菌科细菌产ESBLs株对测试药物的耐药率均比非产ESBLs株高,对碳青霉烯类药物敏感性高;非发酵菌中鲍曼不动杆菌耐药性突出,明显高于铜绿假单胞菌。结论 该院临床细菌耐药呈增长趋势,应定期进行耐药性监测并采取有效的控制措施,抑制细菌耐药,为临床用药提供参考。
全国细菌耐药监测网;细菌;药物耐受性;监测
细菌耐药已成为全球医疗领域中最受关注的公共卫生问题,导致的严重后果是无药可用。细菌耐药存在明显的区域性和时间性,连续动态监测临床病原菌的耐药特点,可及时掌握耐药现状与变迁,为临床医师合理用药提供参考依据[1]。现将全国细菌耐药监测网(Mohnarin)2014年该院细菌耐药监测结果分析整理,报道如下。
1 材料与方法
1.1 菌株收集 2014年该院临床送检标本分离的细菌,剔除其他病原体(如真菌、支原体属、厌氧菌等)。
1.2 菌株分离与药物敏感试验 收集2014年全年临床送检标本分离的细菌,采用PHOENIX全自动细菌鉴定药敏系统、全自动血液培养仪或手工方法进行分离鉴定,采用全自动仪器法或K-B纸片法进行药敏试验,依据CLSI2012年版的折点标准判定药物敏感性。质控菌株:大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603、金黄色葡萄球菌ATCC25923、铜绿假单胞菌ATCC27853、肺炎链球菌ATCC49619和流感嗜血菌ATCC49247。
1.3 数据分析处理与质量保证 该院为三级医院,具有良好的临床微生物工作基础,监测工作按统一方法进行,参加技术培训,执行内外部质量控制。采用WHO提供的WHONET5.6软件进行汇总统计。
2 结 果
2.1 细菌种类及分布 共收集临床分离细菌2 529株,其中革兰阳性细菌537株(21.23%),革兰阴性细菌1 992株(78.77%)。革兰阳性菌中检出最多的为金黄色葡萄球菌165株(6.52%),其次为表皮葡萄球菌61株(2.41%)、屎肠球菌57株(2.25%)。革兰阴性菌中肠杆菌科细菌1 508株(59.63%),非发酵菌385株(15.22%);肠杆菌科细菌中检出最多的为大肠埃希菌804株(31.79%),其次为肺炎克雷伯菌肺炎亚种347株(13.72%)、阴沟肠杆菌93株(3.68%);非发酵菌中检出最多的为铜绿假单胞菌138株(5.46%),其次为鲍曼不动杆菌114株(4.51%)。见表1。
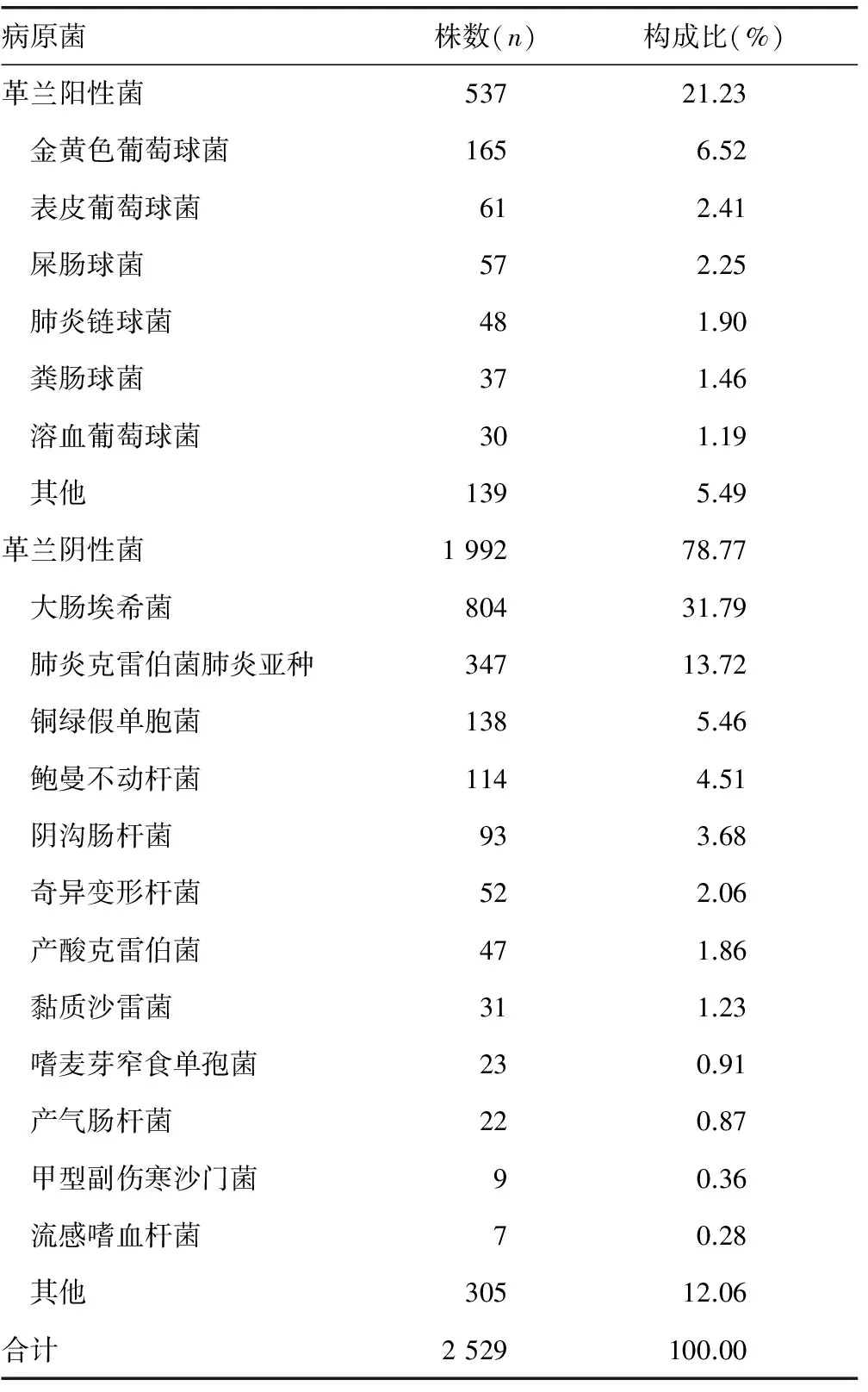
表1 细菌检出分布构成
2.2 细菌的标本来源及主要菌种构成 菌株的标本来源依次为痰液855株(34.01%)、分泌物662株(26.33%)、尿液507株(20.17%)、血液327株(13.01%)、其他178株(6.48%)。痰液标本中居前5位的细菌分别是:肺炎克雷伯菌肺炎亚种(8.79%)、大肠埃希菌(7.52%)、鲍曼不动杆菌(3.50%)、铜绿假单胞菌(2.94%)和阴沟肠杆菌(1.47%);分泌物标本中居前5位的细菌分别是:大肠埃希菌(7.72%)、金黄色葡萄球菌(3.54%)、肺炎克雷伯菌肺炎亚种(1.99%)、阴沟肠杆菌(1.59%)和铜绿假单胞菌(1.07%);尿液标本中居前5位的分别是:大肠埃希菌(11.93%)、屎肠球菌(1.63%)、肺炎克雷伯菌肺炎亚种(1.39%)、粪肠球菌(0.84%)和奇异变形杆菌(0.64%);血液标本中居前5位的分别是:大肠埃希菌(3.58%)、表皮葡萄球菌(1.31%)、金黄色葡萄球菌(0.91%)、溶血葡萄球菌(0.68%)和肺炎克雷伯菌肺炎亚种(0.64%)。
R:耐药率;S:敏感率。
2.3 主要革兰阳性菌对抗菌药物的敏感率和耐药率
2.3.1 葡萄球菌属 耐甲氧西林金黄色葡萄球菌(MRSA)检出率为22.56%,耐甲氧西林凝固酶阴性表皮葡萄球菌(MRCNS)检出率60.08%。耐甲氧西林金黄色葡萄球菌和耐甲氧西林凝固酶阴性表皮葡萄球菌对阿莫西林/克拉维酸、氨苄青霉素、苯唑西林、红霉素、青霉素、头孢西丁耐药率均在84%以上;对替考拉宁耐药率分别为5.41%、8.11%;对吗啉噁酮耐药率分别为2.70%、0;未发现对万古霉素、呋喃妥因和甲氧苄啶/磺胺甲耐药菌株。
2.3.2 肺炎链球菌和流感嗜血菌 共分离48株肺炎链球菌,其中28株细菌做了青霉素MIC值测定,耐药率为25%;未检出对万古霉素、莫西沙星、吗啉噁酮耐药的菌株;对氯霉素和左旋氧氟沙星的耐药率较低,分别为4.88%和6.82%;对奎奴普丁/达福普汀、红霉素和四环素高度耐药(>75%)。流感嗜血菌除对四环素和氨苄青霉素耐药率较高外(>57%),对其他常用抗菌药物耐药率均较低(≤25%),对三代头胞菌素和哇诺酮类抗菌药物均未检出耐药株。见表2。
2.3.3 肠球菌属 肠球菌属中粪肠球菌37株,屎肠球菌57株,粪肠球菌对绝大多数抗菌药物的耐药率低于屎肠球菌。粪肠球菌和屎肠球菌对替考拉宁耐药率分别为8.33%、5.66%,对万古霉素耐药率分别为5.41%、5.62%,对氨苄青霉素耐药率分别为8.11%和91.23%,对呋喃妥因耐药率分别为2.78%、47.37%,对吗啉噁酮耐药率分别为0、3.57%。见表3。

表3 肠球菌属对常见抗菌药物的药敏率(%)
R:耐药率;S:敏感率。
2.4 主要革兰阴性菌对抗菌药物的敏感率和耐药率
2.4.1 肠杆菌科 大肠埃希菌和肺炎克雷伯菌肺炎亚种中产ESBLs的检出率分别为62.93%和31.79%;已出现对碳青霉烯类抗菌药物耐药的菌株,各主要肠杆菌科细菌对碳青霉烯类抗菌药物美洛配能的耐药率极低(<4%),对亚胺硫霉素的耐药率较低(0.88%~41.18%)。大肠埃希菌和肺炎克雷伯菌对丁胺卡那霉素和哌拉西林/他唑巴坦的耐药率小于10%,对阿莫西林/克拉维酸、头孢他啶和氯霉素的耐药率小于30%,对其他抗菌药物的耐药性相对较高。变形菌属、沙雷菌属对氨曲南、丁胺卡那霉素、哌拉西林/他唑巴坦的耐药率较低(<10%),对四环素、头孢唑林、多黏菌素的耐药性均为100%。
2.4.2 非发酵菌 铜绿假单胞菌XDR-PA检出率为3.73%,未检出对多黏菌素耐药的菌株,铜绿假单胞菌对部分测试药物的耐药率较低,对丁胺卡那霉素、亚胺培南、美罗培南耐药率依次为11.68%、13.14%、13.18%,对环丙沙星和左旋氧氟沙星耐药率分别为17.19%和18.05%。鲍曼不动杆菌中XDR-AB检出率为73.45%,鲍曼不动杆菌较铜绿假单胞菌更为耐药,除对多黏菌素耐药具有较高敏感率(98.2%)外,对头孢哌酮/舒巴坦和米诺环素的耐药率较低,分别为12.66%和12.99%;对其他抗菌药物耐药率均大于60%,对碳青霉烯类抗菌药物亚胺培南和美罗培南耐药率分别为73.87%和73.64%。嗜麦芽寡养单胞菌仅对复方新诺明、氯霉素、左旋氧氟沙星的耐药率较低,分别为0、4.55%和9.09%,对头孢他啶耐药率43.48%,此外,对其他抗菌药物均未检出敏感菌株。
3 讨 论
2014年细菌耐药监测结果显示,2 529株临床分离株中,革兰阴性菌居多占78.77%,革兰阳性菌占21.23%。革兰阴性菌中列前5位的依次为大肠埃希菌、肺炎克雷伯菌肺炎亚种、铜绿假单胞菌、鲍曼不动杆菌、阴沟肠杆菌;革兰阳性菌中列前5位的依次为金黄色葡萄球菌、表皮葡萄球菌、屎肠球菌、肺炎链球菌、粪肠球菌。与国内报道一致,大肠埃希菌引起的感染的比例仍为革兰阴性菌之首[2]。与2013年本院的监测结果相比,革兰阴性菌中铜绿假单胞菌由第5位上升至第3位,其余细菌排位不变。不同感染部位的主要病原菌不同,与2013年本院的监测结果相比,血液标本中甲型副伤寒沙门菌由第4位下降至第9位,肺炎克雷伯菌肺炎亚种第7位上升至第5位;分泌物标本中阴沟肠杆菌由第6位上升至第4位;尿液标本中粪肠球菌由第8位上升至第4位。标本类型以痰标本为主[3]。无论从临床诊断还是检验医学的角度都需要慎重考虑痰标本的诊断价值,痰标本的检验流程需要标准化[4-5]。
葡萄球菌表现为广泛的耐药性,本组资料显示,MRSA检出率为22.56%、高于本院2013年(13.36%),低于全国2013年(45.2%)[6]。MRCNS检出率为60.08%、高于本院2013年(43.07%),低于全国2013年(73.5%)[6]。甲氧西林耐药株(MRSA和MRCNS)对β-内酰胺类抗生素和其他测试药的耐药率均显著高于甲氧西林敏感株(MSSA和MSCNS)。糖肽类是治疗耐甲氧西林葡萄球菌感染的有效药物,本监测中发现对考拉宁耐药的金葡菌3株,其中MRSA2株;发现6株对替考拉宁耐药的MRCNS,其中表皮葡萄球菌3株、溶血葡萄球菌2株、腐生葡萄球菌1株。同国内已有的文献报道相吻合,国内存在替考拉宁不敏感的凝固酶阴性葡萄球菌且有上升趋势,其耐药性值得关注[7]。进一步研究MRSA耐药的分子机制,减少糖肽类抗生素的使用成为当前研究治疗MRSA感染亟待解决的问题[8]。
肠球菌属中屎肠球菌的分离株多于粪肠球菌,耐药性亦高于粪肠球菌,耐万古霉素肠球菌检出率分别为5.26%和5.41%,高于本院2013年(0和4.35%)。肺炎链球菌对青霉素的敏感率为75.00%,对红霉素、四环素的耐药率分别为88.64%、85.37%,高于本院2013年83.33%、78.57%。流感嗜血菌对含β-内酞胺酶抑制剂的复方制剂敏感性明显高于单药,提示其主要耐药机制是产生β-内酞胺酶,对四环素和氨苄青霉素耐药率较高(>57%),对其他常用抗菌药物耐药率均较低(≤25%),临床需慎重选药。
肠杆菌科细菌中产ESBLs的大肠埃希菌和肺炎克雷伯菌肺炎亚种检出率分别为62.93%和31.79%,已成为本院的主要致病菌;碳青霉烯类抗菌药物对肠杆菌科细菌仍具有很高的抗菌活性,但是包括大肠埃希菌和肺炎克雷伯菌在内的大多数肠杆菌科细菌已对碳青霉烯类出现耐药,与2013年中国CHINET细菌耐药性监测结果相一致[6]。肠杆菌属对氨苄青霉素和头孢唑林耐药率高,对丁胺卡那霉素、哌拉西林/他唑巴坦较为敏感,与本院2013年监测结果相近,临床应注意合理使用抗生素。
铜绿假单胞菌中XDR-PA检出率为3.73%,未检出对多黏菌素耐药的菌株,铜绿假单胞菌对丁胺卡那霉素、亚胺培南、美罗培南耐药率依次为11.68%、13.14%、13.18%,高于本院2013年6.41%、12.33%、13.04%。鲍曼不动杆菌是抗感染治疗中所面临的一大难题,检出率高,耐药性十分突出[1],鲍曼不动杆菌中XDR-AB检出率为73.45%,除对多黏菌素耐药具有较高敏感率(98.2%)外,对头孢哌酮/舒巴坦和米诺环素的耐药率相对较低,分别为12.66%和12.99%;对其他抗菌药物耐药率均大于60%,对碳青霉烯类抗菌药物亚胺培南和美罗培南耐药率分别为73.87%和73.64%,接近本院2013年监测结果。有文献报道头孢哌酮/舒巴坦联合米诺环素、多黏菌素对治疗XDR鲍氏不动杆菌有一定疗效[9]。
监测结果显示,本院细菌耐药性呈增长趋势,多重耐药的肠杆菌科、泛耐药的非发酵革兰阴性杆菌、葡萄球菌属的流行对临床构成严重威胁。通过监测和合理应用抗菌药物,可显著降低抗菌药物对细菌耐药性的选择性压力,减少耐药菌株的产生[10]。同时采取有效的控制措施减少多重耐药菌的播散,抑制细菌耐药。
[1]陈晓,张伟丽,杨青,等.Mohnarin2011年报告:西南地区细菌耐药监测[J].中华医院感染学杂志,2012,22(22):4983-4988.
[2]吴晓春,侯章梅,成燕,等.2011~2013年某院胆道感染病原菌与细菌耐药性分析[J].重庆医学,2015,44(30):4207-4209,4212.
[3]赵丹,康梅,何超,等.不同临床标本分离的肠杆菌科细菌耐药率的差异[J].重庆医学,2015,44(8):1097-1099.
[4]谢懿,曾娟,李瑜珍.综合干预措施提高痰标本质量的效果评价[J].中国感染控制杂志,2012,11(5):370-371,362.
[5]韩鹏,姚武.医生督导留取和送检痰细菌培养标本结果分析[J].当代医学,2012,18(27):16-17.
[6]胡付品,朱德妹,汪复,等.2013年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2014,14(5):365-374.
[7]肖永红,沈萍,魏泽庆,等.Mohnarin2010年度全国细菌耐药监测[J].中华医院感染学杂志,2011,21(23):4896-4902.
[8]陈小凤,彭洋,毕嘉琪,等.金黄色葡萄球菌中mecA基因的检测及其耐药相关性[J].重庆医学,2014,43(11):1312-1314.
[9]严立,牛司强,曹何,等.2012年重症监护病房细菌耐药监测[J].重庆医学,2013,42(25):3022-3023,3025.
[10]胡方芳,罗湘蓉,袁军,等.2012年贵州省细菌耐药性监测与分析[J].中国抗生素杂志,2014,39(5):344-349.
�验交流·
10.3969/j.issn.1671-8348.2016.36.034
贵州省黔西南州科技计划项目(2014.26)。 作者简介:王定媚(1975-),副主任护师,本科,主要从事医院感染管理工作。
王定媚1,文德学2,卢 锋1,陈红梅1,刘丽萍1,王兴林2,杜 晖1,戴时莉1
(贵州省黔西南州人民医院:1.院感科;2.检验科,贵州兴义 562400)
R
B
1671-8348(2016)36-5148-04
2016-07-18
2016-09-29)

