罗哌卡因复合不同剂量右美托咪啶对老年患者臂丛阻滞效果和术后睡眠的影响
余德华 严敏
罗哌卡因复合不同剂量右美托咪啶对老年患者臂丛阻滞效果和术后睡眠的影响
余德华 严敏
目的 通过罗哌卡因复合不同剂量右美托咪啶对老年患者臂丛神经阻滞,观察患者神经阻滞效果和术后睡眠的情况,探讨老年患者上肢手术麻醉的合理方案。方法 对择期行上肢前臂桡侧手术的150例患者按随机数字表法分为5组,每组30例。对照组(R0组)患者单次注射0.375%罗哌卡因25ml;研究组(RD1~4组)单次注射0.375%罗哌卡因复合不同右美托咪啶混合液25ml,右美托咪啶的剂量分别为0.2μg/kg(RD1组)、0.5μg/kg(RD2组)、0.7μg/kg(RD3组)、1μg/kg(RD4组)。在超声引导下行肌间沟臂丛神经阻滞,阻滞后记录给药前(T0)、给药后15min(T1)、30min(T2)、60min(T3)、90min(T4)和120min(T5)心率(HR)、平均动脉压(MAP)、Ramsay镇静评分。观察手术侧臂丛感觉和运动阻滞起效时间及持续时间。根据视觉模拟评分法(VAS)同时评估各组给药后24h内手术侧上肢疼痛程度。分别评估术前晚、术后当晚匹兹堡睡眠质量指数。记录每组患者不良反应发生情况。结果 与R0组比较,RD2组T3~5及RD3~4组给药后T2~5的HR显著下降(P<0.05);RD2组T2~4及RD3~4组T2~5的MAP均明显降低(均P<0.05);RD1~2组T2~5及R3~4组T1~5Ramsay评分均明显高于R0组(均P<0.05);与R0组比较,RD2~4组感觉起效时间和RD3~4组运动阻滞起效时间均显著加快(均P<0.05),而RD2~4感觉和运动阻滞持续时间则明显延长(P<0.05);术后6 h RD4组及术后8、12、24h RD2~4组VAS疼痛评分均低于R0组(均P<0.05);术后当晚匹兹堡睡眠质量指数RD2~4小于R0组(P<0.05);RD1~4组总不良反应发生率分别为0%、3.7%、7.1%、22.2%(P>0.05)。结论 老年手术患者臂丛神经阻滞中辅用右美托咪啶可缩短阻滞起效时间,延长阻滞持续时间,减少术后止痛药的使用,改善术后睡眠质量;0.5~0.7μg/kg是合适复合剂量且安全可靠。
老年患者 臂丛神经阻滞 罗哌卡因 右美托咪啶 睡眠质量
臂丛神经阻滞主要用于肩部和手臂区域的手术麻醉。目前由于超声及神经刺激仪的运用,已极大地提高了神经阻滞的成功率,同时运用肾上腺素、可乐定、阿片类等药物复合局麻药明显地提高了神经阻滞效果。右美托咪啶是一种高选择性α2受体激动药,广泛用于局麻药佐剂[1];臂丛肌间沟阻滞局麻药中加入1~5μg/kg右美托咪啶,可以缩短麻醉起效时间,显著延长麻醉持续时间达到术后10~15h[2]。有研究认为还可以改善老年患者的睡眠质量[3]。但是鉴于老年患者用药的特殊性,国内目前缺乏罗哌卡因复合不同剂量右美托咪啶用于老年患者臂丛阻滞效果的证据,尤其对患者术后睡眠的影响尚未见报道。笔者探讨罗哌卡因复合不同剂量右美托咪啶对老年患者臂丛阻滞效果和术后睡眠质量的影响,为临床应用提供参考。
1 对象和方法
1.1 对象 选择绍兴市人民医院2014年3月至2016年6月择期行上肢前臂桡侧手术老年患者150例,ASAⅠ或Ⅱ级,男76例,女74例,年龄65~80(71.86±4.58)岁;体重45~70(58.5±8.68)kg。采用随机数字表法分为5组,单纯罗哌卡因组(R0组)和罗哌卡因复合不同剂量右美托咪啶组(RD1~4组),每组30例。排除标准:严重呼吸疾病、凝血功能障碍、穿刺部位感染破损、窦性心动过缓、心脏传导阻滞、创伤过重失血过多致意识模糊血流动力学不稳定、有严重睡眠功能障碍者、服用镇静催眠药物及抗抑郁药物患者。本研究经绍兴市人民医院伦理委员会批准,所有患者均签署知情同意。本研究排除术中出现出血多、止血带不适、阻滞效果欠佳或术中使用镇静药等,最终纳入139例患者。5组间性别、年龄、体重、ASA分级、手术时间和手术类型等一般资料的比较差异均无统计学意义(均P>0.05),详见表1。
表1 各组患者一般资料的比较
1.2 方法 患者于术前6h禁食,术前2h禁饮,不予术前用药。入手术室后常规监测生命体征:心电图(ECG)、心率(HR)、收缩压(SBP)、舒张压(DBP)、平均动脉压(MAP)及脉搏血氧饱和度(SpO2)。开放对侧上肢外周静脉通道,患者去枕平卧位,头略偏向健侧。操作者位于患者的头侧,局部皮肤消毒后,选用短轴平面内技术获得肌间沟臂丛神经横切图像。在超声探头的外侧部位皮肤处穿刺,经中斜角肌推进,使针头位于臂丛的深部,回抽无血后注射局部麻醉药10~15ml,后将针退到皮下,调节进针角度,将针尖推进至臂丛的前上方,回抽无血后再注射局部麻醉药10~15ml,超声下可清楚观察到药液在肌间沟里分布。R0组患者单次注射0.375%罗哌卡因25ml,RD1~4组单次注射含右美托咪啶分别为0.2、0.5、0.7、1μg/kg的0.375%罗哌卡因25ml。
1.3 观察指标 记录患者给药前(T0)、给药后15min(T1)、30min(T2)、60min(T3)、90min(T4)、120min(T5)的 HR、 MAP、Ramsay镇静评分。记录患者手术侧臂丛感觉和运动阻滞起效时间、感觉和运动阻滞持续时间。同时记录各组给药后24h内手术侧上肢的镇痛评分和术后止痛药给药次数。采用匹兹堡睡眠质量指数(pittsburgh sleep quality index,PSQI)[4]评估术前晚、术后当晚睡眠情况,记录各组患者不良反应发生情况。
1.3.1 Ramsay镇静评分标准[5]1分为不安静、烦躁;2分为安静合作;3分为嗜睡,能听从指令;4分为睡眠状态,但可唤醒;5分为呼吸反应迟钝;6分为深睡状态,呼唤不醒。其中2~4分镇静满意,5~6分镇静过度。
1.3.2 匹兹堡睡眠质量指数 PSQI是美国匹兹堡大学精神科医生Buysse博士等于1989年编制的。该量表适用于睡眠障碍患者、精神障碍患者评价睡眠质量,同时也适用于一般人睡眠质量的评估,总分21分,总分<7分认为睡眠质量较好,总分≥7分睡眠质量差,总分越高睡眠质量越差。
1.3.3 阻滞起效及持续时间评定 感觉阻滞起效时间是从局麻药注射完毕到阻滞神经支配的中央区痛觉和温觉消失时间;运动阻滞起效的评价标准为不能抬起或移动患肢;感觉阻滞持续时间为阻滞起效至阻滞完全消失的时间;运动阻滞持续时间为从神经阻滞完成到患者手和前臂的运动功能完全恢复的时间。
1.3.4 疼痛评分 采用视觉模拟疼痛评分(visual analog pain scoress,VAS)[6],术前行VAS评分教育(0分为无痛,10分为无法忍受的剧痛)。记录患者术后2、4、6、8、12、24h的VAS评分。VAS评分>4分时,给予氟比洛芬酯注射液25~50mg,记录各组24h内总用药次数。
1.3.5 术中处理 HR<45次/min,给予阿托品0.5 mg; MAP下降超过20%时给予麻黄素6~10mg;发生恶心、呕吐则给予昂丹司琼8mg;SpO2低于90%时给予面罩给氧。若患者术中诉疼痛且不能忍受,给予麻醉辅助用药或者更改麻醉方式并将该患者剔除出本研究。
1.4 统计学处理 应用SPSS 18.0统计软件,计量资料以表示,组间比较采用单因素方差分析,两两比较采用Bonferroni法。计数资料组间比较使用χ2检验。
2 结果
2.1 各组患者血压、心率和Ramsay镇静评分的比较 RD2组给药后T3~5以及RD3~4组给药后T2~5的HR均明显慢于R0组(均P<0.05);RD2组给药后T2~4以及RD3~4组给药后T2~5的MAP均明显低于R0组(均P<0.05)。RD1~2组给药后T2~5以及R3~4组给药后T1~5Ramsay镇静评分均明显高于R0组(均P<0.05),详见表2。
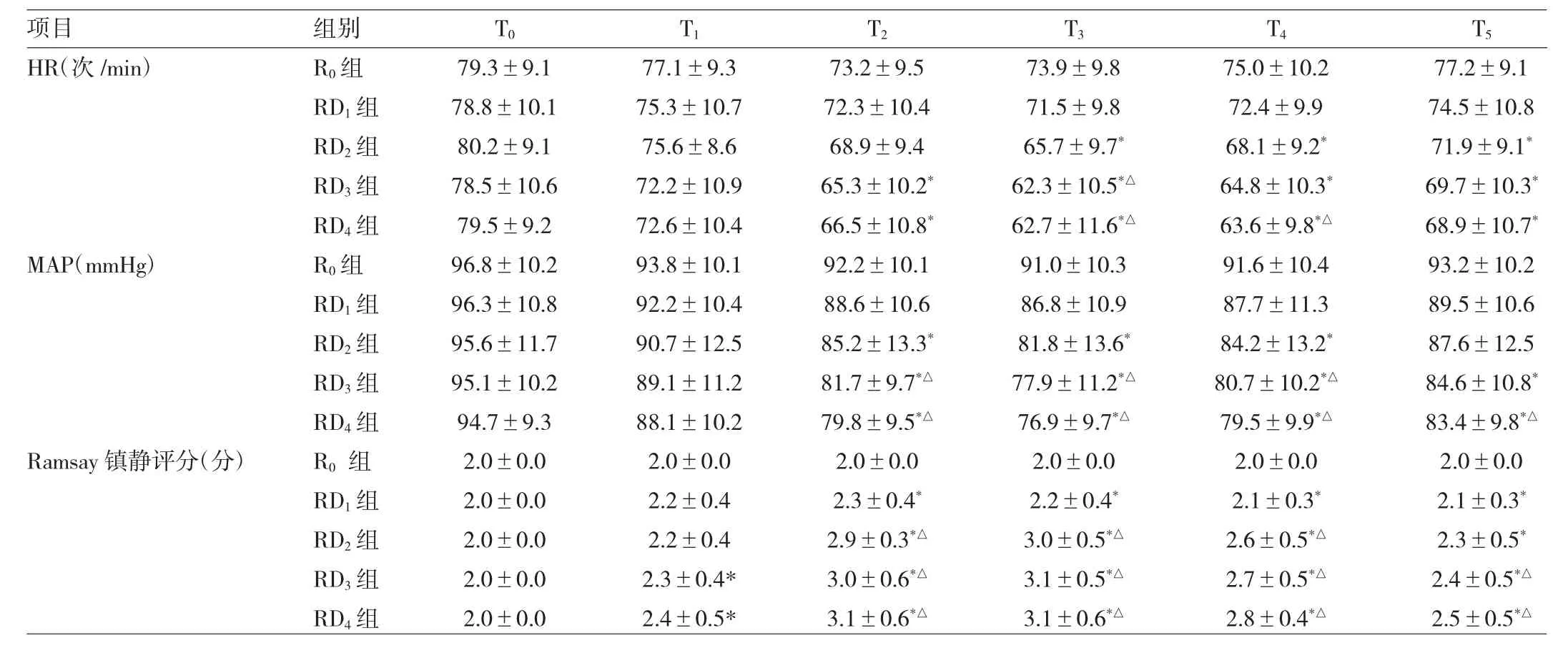
表2 各组患者血压、心率和Ramsay镇静评分的比较
2.2 各组患者臂丛神经阻滞效果的比较 RD2组感觉起效时间以及RD3~4组感觉、运动阻滞起效时间明显短于R0组(P<0.05),RD2~4感觉、运动的阻滞持续时间明显长于R0组(P<0.05)。RD3~4感觉、运动阻滞起效时间明显短于RD1组(P<0.05),同时感觉、运动阻滞持续时间明显长于RD1组。RD3~4组感觉阻滞起效时间明显短于RD2组(P<0.05),详见表3。
2.3 各组患者不同时点VAS评分的比较 术后6h RD4组以及术后8、12、24h RD2~RD4组疼痛VAS评分明显低于R0组(均P<0.05),详见表4;术后24h内RD3~4组患者止痛药使用率明显少于R0组(P<0.05),详见图1。

表3 各组患者臂丛神经阻滞效果的比较
2.4 各组患者PSQI评分比较 RD2~4组患者在术后第1天晚上均小于7分,与R0组比较有差异均有统计学意义(均P<0.05),5组患者术前与出院前相比差异无统计学意义(P>0.05),均在7分以内,详见表5。

表4 各组患者不同时点VAS评分的比较(分)
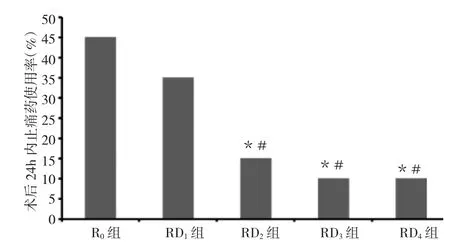
图1 各组患者术后24h内止痛药使用率的比较(与R0组比较,*P<0.05;与RD1组比较,#P<0.05)

表5 各组患者不同时段PSQI评分比较(分)
2.5 各组患者不良反应发生率比较 术中RD2、RD3组各发生1例低血压,RD4组2例;RD3组发生1例心动过缓,而RD4组发生3例;RD4组发生1例嗜睡;RD2~4组总不良反应发生率分别为3.7%、7.1%、22.2%,各组间比较差异无统计学意义(P>0.05)。
3 讨论
通过各组患者臂丛神经阻滞效果的比较,发现罗哌卡因复合0.5、0.7、1μg/kg的右美托咪啶能够缩短感觉和运动神经的阻滞起效时间以及延长持续时间。Kwon等[7]对行手腕关节手术患者在超声引导下行臂丛神经阻滞发现右美托咪啶能够缩短感觉和运动神经的阻滞起效时间分别为38%和31%,及延长感觉和运动神经的持续时间分别为32%和26.7%,表明右美托咪啶对局麻药的感觉和运动阻滞具有协同作用。右美托咪啶的协同作用可能是α2受体介导的缩血管作用,使血管收缩,延缓局麻药的吸收有关,也可能是通过阻断超极化活化阳离子电流产生作用[8]。本研究还发现与单纯罗哌卡因比较,复合0.2μg/kg右美托咪啶虽然起效时间有所缩短,持续时间有所延长,但差异无统计学意义,说明复合剂量过少。0.5~0.7μg/kg剂量之间,随着剂量变化其阻滞时间延长,1μg/kg右美托咪啶则相比0.7μg/kg变化不明显,出现封顶效应,这种变化趋势与李金玉等[9]研究相一致。此外,VAS评分结果显示术后6h内基本无统计学差异。而术后8~24h,复合0.5、0.7、1μg/kg右美托咪啶组评分值均比同时间罗哌卡因组降低,并呈剂量-效应关系。提示右美托咪啶确实与局麻药有协同镇痛作用。
术后睡眠障碍是术后脑功能障碍的表现之一,手术创伤及术后疼痛导致的应激,产生多种激素、细胞因子,这些物质一般对睡眠的时相有所改变,导致睡眠紊乱,从而出现患者血流动力学不平稳,免疫功能降低,患者易烦躁焦虑,甚至引起严重焦虑抑郁,影响患者预后,尤其对于老年患者来说影响更大[10]。本研究中对老年患者术后第1天的睡眠质量发现,随着右美剂量的增加术后第1晚PSQI评分更低,提示使用右美托咪啶可以改善患者的睡眠质量[11-12],这可能具有潜在的益处,也为此类老年手术患者快速康复开展提供了一定的提示。Anand等[13]发现在小儿骶管阻滞中加入2μg/kg右美托咪啶,Ghali等[14]发现在眼球手术患者行眼筋膜下阻滞时加入20μg右美托咪啶,均可以改善患者睡眠。但本研究并不能说明患者睡眠质量提高的原因,可能是阻滞效果的延长,增强了术后镇痛效果。术中患者对手术焦虑恐惧,容易导致不合作和术后心理创伤,影响手术效果,严重可能诱发心脑血管并发症。本研究通过Ramsay评分评估,结果显示加入不同剂量右美托咪啶评分分值均显著增高。说明右美托咪啶有明显的镇静作用,为患者提供更好术中的舒适度,减少手术过程中情绪的波动。
右美托咪啶会出现心动过缓、低血压等轻微的不良反应。Ice等[15]最新研究显示术前血压偏低、高龄等是造成使用右美托咪啶后低血压的高危因素。本研究针对老年患者,结果显示相比R0组,RD2~4组在麻醉后期均降低HR和血压,其总不良反应发生率分别为3.7%、7.1%、22.2%,各组比较并无统计学差异,但有一定的临床意义,说明右美托咪啶对老年患者交感神经活性有一定影响。这可能与右美托咪啶抗交感兴奋有关,同时与其给药的剂量和速度有关[16]。因此,心功能不全、心脏传导阻滞和心动过缓的老年患者应缓慢小剂量开始给药,同时加强术中监测。但是,因老年人心血管、呼吸功能、神经系统功能和肾功能等的衰退,以及一些高血压、糖尿病等并发症的影响,使其对药物的药动力学和药效学反应差异较大,因此需要更大样本量的研究进一步对最佳浓度进行探索,也需对患者进行更全面的术前评估,以提高麻醉安全性。
综上所述,罗哌卡因复合常规小剂量右美托咪啶能够缩短感觉和运动神经的阻滞起效时间及延长持续时间,并且具有术中镇静、长时间的镇痛作用和改善老年患者术后睡眠质量。0.5~0.7μg/kg是老年患者合适复合剂量且安全可靠,值得临床推广。
[1]Kathuria S,Gupta S,Dhawan I.Dexmedetomidine as an adjuvant to ropivacaine in supraclavicular brachial plexus block[J].Saudi J Anaesth,2015,9(2):148-154.
[2]Abdallah F W,Brull R.Facilitatory effects of perineural dexmedetomidine on neuraxial and peripheral nerve block:a systematic review and meta-analysis[J].Br J Anaesth,2013,110(6):915-925.
[3]Alexopoulou C,KondiliE,DiamantakiE,et al.Effects of dexmedetomidine on sleep quality in critically ill patients:a pilot study[J]. Anesthesiology,2014,121(4):801-807.
[4]delaVegaR,Tome-Pires C,Sole E,et al.The Pittsburgh Sleep Quality Index:Validity and factor structure in young people[J]. PsycholAssess,2015,27:e22-27.
[5]Ramsay M A,Savege T M,SimPson B R,et al.AIPhaxalone-alPhadolone[J].Br Med J,1974,22(920):656-659.
[6]JellsenM P,TurnerJ A,Romano J M.Whatis the maximum number of levels needed in Pain intensity measurement[J].Pain,1994,58: 387-392.
[7]Kwon Y,Hwang S M,Lee J J,et al.The effect of dexmedetomidine as an adjuvant to ropivacaine on the bispectral index for supraclavicular brachial plexus block[J].Korean J Anesthesiol, 2015,68(1):32-36.
[8]YabukiA,HiguchiH,YoshitomiT,et al.Locally injected dexmedetomidine induces vasoconstriction via peripheral alpha-2A adrenoceptor subtype in guinea pigs[J].Reg Anesth Pain Med, 2014,39(2):133-136.
[9]李金玉,葛东建,祁宾,等.不同剂量右美托咪定混合罗哌卡因用于臂丛神经阻滞的效果[J].中华麻醉学杂志,2013,33(6):711-713.
[10]Tan W F,Miao E Y,Jin F,et al.Changes in First Postoperative Night Bispectral Index After Daytime Sedation Induced by Dexmedetomidine or Midazolam Under Regional Anesthesia:A Randomized Controlled Trial[J].Reg Anesth Pain Med,2016,41 (3):380-386.
[11]Oto J,Yamamoto K,Koike S,et al.Sleep quality of mechanically ventilated patients sedated with dexmedetomidine[J].Intensive Care Med,2012,38(12):1982-1989.
[12]KanjiS,Mera A,Hutton B,et al.Pharmacologicalinterventions to improve sleep in hospitalised adults:a systematic review[J]. BMJ Open,2016,6(7):e012108.
[13]Anand VG,Kannan M,ThavamaniA,et al.Effects of dexmedetomidine added to caudal ropivacaine in paediatric lower abdominalsurgeries[J].Indian J Anaesth,2011,55(4):340-346.
[14]Ghali A M,Shabana A M,El BAM.The Effect of Low-Dose Dexmedetomidine as an Adjuvant to Levobupivacaine in Patients Undergoing Vitreoretinal Surgery Under Sub-Tenon's Block Anesthesia[J].Anesth Analg,2015,121(5):1378-1382.
[15]Ice C J,Personett H A,Frazee E N,et al.Risk Factors for Dexmedetomidine-Associated Hemodynamic Instabilityin Noncardiac Intensive Care Unit Patients[J].Anesth Analg,2016,122 (2):462-469.
[16]Talke P,Lobo E,Brown R.Systemically administered alpha2-agonist-induced peripheral vasoconstriction in humans[J].Anesthesiology,2003,99(1):65-70.
Application of ropivacaine combined with different dose dexmedetomidine for brachial plexus block and its effect on postoperative sleep quality in elderly patients
YU Dehua,YAN Min.Department of Anesthesiology,Second Affiliated Hospital,Zhejiang University School of Medicine,Hangzhou 310009,China
【 Abstract】 Objective To evaluate the application of ropivacaine combined with different dose dexmedetomidine for brachial plexus block and its effect on postoperative sleep quality in elderly patients. Methods One hundred and fifty patients scheduled for elective upper extremity surgery were recruited and randomly allocated into 5 groups(n=30 in each group).In group R0,patients were given 25 ml(75 mg)of 0.375%ropivacaine,while in groups RD1~4,patients were given 25 ml(75mg)of 0.375%ropivacaine in conjunction with dexmedetomidine 0.2μg/kg (RD1),0.5μg/kg(RD2),0.7μg/kg(RD3)or 1.0μg/kg(RD4), respectively.Heart rate(HR),mean arterial blood pressure(MAP),and Ramsay Sedation Score were observed before anesthesia (T0),15 min(T1),30 min(T2),60 min(T3),90 min(T4),120 min(T5)after anesthesia.The onset time and duration of sensory and motor block were recorded.The pain intensity was assessed by visual analogue score(VAS)during 24h after operation.Sleep quality was evaluated at night before and after operation using Pittsburgh Sleep Quality Index Rating Scale.The side effects and complications were observed and recorded. Results In comparison with group R0,the HR at T3~5in group RD2and at T2~5in groups RD3~4were significantly lower(P<0.05),the levels of MAP at T2~4in group RD2and at T2~5in groups RD3~4were also significantly lower(P<0.05).Ramsay sedation score at T2~5in groups RD1~2and at T1~5in groups RD3~4were significantly higher compared to R0(P<0.05).Onset times of sensory block in groups RD2~4and onset times of motor block in groups RD3~4were significantly shorter than those in group R0(P<0.05),the durations of sensory and motor block in groups RD2~4were significantly longer than that in group R0(P<0.05).Groups RD2~4 at 8,12,24h after operation had better pain control than group R0assessed by VAS score.RD2~4had better sleep quality at postoperative night compared to R0group(P<0.05).The incidence rates of sideeffects in groups R0,RD1~4were 0,0,5%,10%and 30%,respectively(P<0.01).Conclusion Dexmedetomidine combined with ropivacaine can accelerate onset time and prolong duration of brachial plexus block for elderly patients.Furthermore,it reduces the amount of postoperative analgesic use,and improves sleep quality of patients.The study indicates that 0.5~0.7μg/kg dexmedetomidine is a safe and optimal dose for brachial plexus block.
Dexmedetomidine Ropivacaine Brachial plexus block Elderly patients Sleep quality
2016-07-28)
(本文编辑:严玮雯)
310009 杭州,浙江大学医学院附属第二医院麻醉科(余德华为在职研究生,现在在绍兴市人民医院工作)
严敏zryanmin@zju.edu.cn

