临床路径优化应用对DRGs重点病组管理改进的实践
■ 魏俊丽李 阳杜 琨蔡桂兰韩燕飞孙晶晶赵冠宏
临床路径优化应用对DRGs重点病组管理改进的实践
■ 魏俊丽①李 阳①杜 琨②蔡桂兰①韩燕飞①孙晶晶①赵冠宏①
临床路径 DRGs 重点病组 病种分组付费
在试行按病种分组付费以来,医院神经内科脑缺血性疾病病组亏损严重。为了改进现有的问题,医院通过科研基金支持对该病种临床路径目前存在的问题进行详细地分析,制定并细化相应的临床路径并实践应用,与对照组对比,总费用得到了控制,费用结构得到了有效调整,并提出了相关的建议,为医院DRGs和临床路径管理提供了依据。
Author's address:Beijing Friendship Hospital, Capital Medical University, No.95, Yong'an Road, Xicheng District, Beijing, 100050, PRC
为了控制日益增长的医疗费用,美国政府于1983年在全国范围内实行了疾病诊断相关组预付费制度(diagnosis related groups—prospective payment system,DRGs-PPS)的改革方案[1]。DRGs-PPS是根据患者年龄、性别、主要诊断、手术操作、合并症与并发症及转归等因素把患者分入不同的诊断相关组(DRGs),并在分组上进行科学的测算,给予定额预付款[2]。因此,如何在给定费用的情况下保证医疗安全,降低成本、提高效率成为医院亟待解决的问题。在此基础上,临床路径应运而生,其规范化的诊疗模式为DRGs付费制度的实施提供了安全保障[3]。
医院自2011年11月起试行按病种分组付费以来,神经内科脑缺血性疾病相关病组所占比例较大,且亏损严重。针对这种现状,医院科研启动基金对改进实践进行支持,希望通过循证研究并结合医院实际,建立优化相应临床路径,在保证医疗质量的基础上做好DRGs费用管理,为今后医院DRGs精细化管理提供方向。科研小组成员由医务处、医保办、病案科、神经内科医务人员共同参与,对数据进行分析,从临床路径入手,加强过程管理与质量控制,开展了相应的实践对比,取得了一定的效果。
1 DRGs费用情况现状及临床路径存在的问题
1.1 DRGs费用情况现状
医院自2011年11月试行按病种分组付费DRGs以来,既往病例数据研究发现:按DRGs结算前10位科室中仅神经内科亏损,其中BR21(脑缺血性疾病伴重要合并症与伴随病)、BR23(脑缺血性疾病伴一般合并症与伴随病)、BR25(脑缺血性疾病不伴合并症与伴随病)3个病组所覆盖病例数约占该科室医保患者DRGs结算的83.28%,其中BR21所占比例最高,在内科系统乃至全院亏损严重,基本已形成规模亏损状态[4]。
1.2 临床路径制定及执行存在的问题
就神经内科常见出院病种而言,现有8个病种实现临床路径的覆盖和管理,其中脑梗死或多发性脑梗死病种占85.6%。分析神经内科2013年临床路径的管理数据,其覆盖率、入径率、出径率、变异率等4项指标均排在医院29个临床科室的末3位,说明该科室未合理、有效、科学地使用临床路径进行病种管理,临床路径在科室的医疗治疗监控和管理中形同虚设。
分析原因,大致有以下3点。(1)路径陈旧且无依据。医院目前临床路径制定过于陈旧,未和相关疾病的临床诊疗指南相结合,也未参考原卫生部发布的相关病种的标准临床路径。(2)受主观因素影响大。在临床路径的制定过程中缺乏标准化、科学化、合理化,受医院诊疗习惯、医生诊疗习惯等主观因素影响居多。(3)未结合医院实际情况。由于神经内科收治患者病情因素和客观情况,合并各种并发症和合并症的患者居多。但是在临床路径的制定过程中,却忽略了这一重要因素,没有及时制定分支路径,或修改细化临床路径,造成临床路径的实用性和可及性较差,无法合理地管理患者。
2 临床路径改进措施
2.1 数据分析
分析医院既往3年神经内科出院患者的DRGs病组数据,其所有出院患者覆盖了65个病组,其中BR21、BR23、BR25等3个病组的出院人数约占全部出院患者的73.76%。此3个病组几乎包括了神经内科所有脑缺血性疾病,从病案首页的主要诊断分析来看,此3个病组包括了16个病种,其中前3位的病种是脑梗死、后循环缺血、多发性脑梗死。
BR25组患者的前3位其他诊断,其中91.45%属于神经系统疾病。BR23组患者的前3位其他诊断,其中56.87%属于心血管系统疾病,15.54%属于内分泌代谢系统疾病。BR21组患者的前3位其他诊断,病种所属和类别相对复杂,主要有心血管系统疾病、呼吸系统疾病、消化系统疾病、内分泌代谢系统疾病等。
2.2 临床路径建立及优化
无论是出于DRGs付费工作的要求,还是从保证医疗质量、保障医疗安全、提升医疗服务、提高医疗效率、控制医疗费用的角度来讲,加强临床路径管理、再造临床路径标准化、细化并制定分支临床路径尤其重要。就神经内科而言,基于对BR21、BR23、BR25等3个病组的分析和研究,再造脑缺血性疾病、及伴合并症和伴随病的标准临床路径,通过分析合并症和伴随病的病种,按照不同的系统疾病制定分支临床路径。
在原有临床路径的基础上,根据疾病标准的诊疗指南,及原卫生部发布的标准临床路径,咨询专家意见,并结合医院收治患者实际情况,制定并优化如下临床路径:脑缺血性疾病伴心血管系统疾病、脑缺血性疾病伴呼吸系统疾病轻症、脑缺血性疾病伴呼吸系统疾病重症3个临床路径。
3 取得效果
3.1 统计分析方法
为了能够尽量保证实验组和对照组外在环境的一致性,实践在同一主诊组内开展,根据收治患者的情况,2014年8月至2015年8月严格按照临床路径实施16例,均为脑梗死合并心脏病,对照病例54例。由于仅在同一主诊组实践,其他路径收治患者较少,不符合统计学分析要求。
将实践结果数据录入Excel 2010,建立数据库,SPSS 20对病例的总费用、药占比、检查费占比、治疗占比、平均住院日等数据进行分析,符合正态分布的资料进行方差分析,不符合的则采用秩和检验,以P<0.05为差异具有统计学意义。
3.2 总费用得到控制
按照临床路径实施治疗的病例其平均费用为11420.94元,对照组为13887.04元,实验组明显低于对照组,且实验组DRGs结算病例盈余而对照组则亏损,两组数据均具有显著性差异,可以认为实验组较对照组总费用得到了有效控制(表1)。
3.3 有效调整了费用结构
通过对比两组的药占比、材料占比、检查占比情况可见,实验组药占比明显低于对照组、检查占比高于对照组,对患者的诊治大于用药,费用结构得到了有效调整。
3.4 平均住院日有待提高
实验组和对照组平均住院日分别为11.7天和12.4天,差异无统计学意义。经与相关医务人员进行访谈可知,实验临床路径为脑缺血性疾病伴心脏病,对于合并其他系统疾病的临床路径制定中并未涉及如何减少多次会诊流程以及加快检查预约时间,应当有医院其他相应流程予以辅助,受此限制,平均住院日并未有明显差别。
4 讨论及建议
4.1 临床路径的建立及优化对费用控制具有指导作用
从临床路径产生的原因可以看出,临床路径有两大目标:降低成本与规范诊疗,即降低费用与保证质量。两大目标相互制约,相辅相成。临床路径的建立过程是对大量病例的治疗过程进行分析的基础上,采用循证的方法并结合医院实际情况和参考专家意见形成,保证治疗效果的规范、安全、可靠,同时也以最有效、经验性的方法对路径覆盖范围内的病例应用,减少不必要的检查、治疗、用药,进而保证了医疗费用的可控。因此,医务人员如严格把控患者病情,符合条件的按照临床路径进行,对于费用的控制和管理具有积极的作用;同时能够帮助管理者有效分析病情变异的节点及费用增加的内容,以便于对临床路径的更新改进提供依据。
4.2 临床路径可结合实际情况进一步细化,逐步覆盖全病种
临床路径的建设是一个系统工程,其最终的目标是能够在实际中有效应用,因此临床路径的制定应当根据相关疾病的诊疗指南并结合医院收治患者的实际情况进行。在实践应用过程中发现,虽然根据数据分析,医院神经内科脑缺血性疾病合并并发症最多的是心脏病,但是由于医院神经内科收治患者年龄均较大,合并其他系统疾病较多,有一部分患者在合并心脏病的同时会伴有糖尿病、呼吸道感染等其他系统疾病,因此临床路径的建立应当更加细化,制定二级分支路径(图1),增大临床路径的覆盖率以及实际操作中的可应用性。进而在此基础上推进全院临床路径的建设,争取实现全病种临床路径,这是实施DRGs精细化管理的必要条件[5]。

表1 采用新临床路径实验组与对照组住院数据均值比较
4.3 临床路径中新技术、新材料准入对费用管理产生影响
临床路径的制定需要通过循证方法,在保证医疗安全和医疗质量的基础上,不断论证相应检查、治疗、用药的可行性及对疾病治疗效果的经济效益,实施过程中的入径、出径以及变异都需要有一定的依据和相应的记录,以便管理者加强临床路径的管理。随着医疗技术的发展和科学成果转化的应用,为了提高医院医疗水平,新技术、新材料作为重要治疗方法被不断纳入医院科室发展建设的工作重点。但是对于技术和材料引入及应用如何科学管理、以及评判其对费用所产生的影响,需要医院管理者在衡量其医疗价值的基础上,从经济学的角度去全面考察其成本与效益,包括经济效益和社会效益,严格制定相应的准入制度,保证临床路径降低成本和诊疗规范的价值。
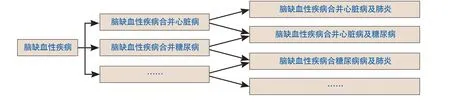
图1 脑缺血性疾病临床路径分支路径
4.4 多部门配合共同完成方可体现路径价值术难度,从而达到医院核心竞争力持续提高的目的。
路径的制定、细化是基础,关键在于医务人员对于临床路径的认同及实践。根据结果可知,在整个医疗过程中,主治医师对于临床路径的实施效果起到重要作用,但是辅助科室及会诊科室对临床路径的使用也对效果产生一定的影响。尤其是实践结果中,平均住院日的变化不甚理想以及主治医师所述问题可以看出,临床路径的制定及实施,需要全院相关科室共同参与。因此,医院各级主管部门应当加强对临床路径作用的理解和认识,从医疗过程的各个环节入手,秉承循证的思想,减化不必要的医疗环节,改进会诊、检验、检查预约等流程,提高医疗效率,充分发挥实现临床路径的作用,实现医院精细化管理的目标。临床路径可以控制医疗成本、提高医疗水平,还有利于医疗资源的合理配置、客观评价医疗服务技
[1] 郭志伟.DRGs的原理与方法及在我国的应用对策[J].中国卫生经济,2010,29(8):37-39.
[2] Beafort B,Longest J.Health policymaking in the United States[M].2nd ed.Chicago:Health Administration Press,1998:145.
[3] 吴昕霞,范雯怡,周洪柱,等.DRGs付费试点与临床路径实施情况初步观察[J].中国医院管理,2013,33(3):31-33.
[4] 魏俊丽,赵冠宏,张乐辉,等.北京某医院试行按病种分组付费重点监测病组的确定与分析[J].中国卫生经济,2013,32(4):56-58.
[5] 陈善豪,郑乐乐,曹卫军,等.建设全病种路径医院在提升学科核心竞争力中的价值实践[J].中国医院,2015,19(1):56-57.
Practice on DRGs key groups' management promotion by optimizing clinical pathway
/ WEI Junli, LI Yang, DU Kun, CAI Guilan, HAN Yanfei, SUN Jingjing, ZHAO Guanhong// Chinese Hospitals. -2016,20(12):16-18
clinical pathway, DRGs, key groups, DGRs payment
Cerebral ischemic diseases in department of neurology got serious loss since the pilot reform of DRGs payment. Supported by hospital research fund, problems of the current clinical pathway were analyzed and optimized. The total cost and cost structure were both promoted after implementation new clinical pathway which gave reference for clinical pathway management and DRGs payment.
2016-09-06](责任编辑 王远美)
首都医科大学附属北京友谊医院科研启动基金资助项目(yyqdkt2013-22)
①首都医科大学附属北京友谊医院,100050 北京市西城区永安路95号
②首都医科大学附属北京妇产医院,100026 北京市朝阳区姚家园路251号
赵冠宏:首都医科大学附属北京友谊医院医疗保险办公室主任,主任医师
E-mail:13911115939@139.com

