左西孟旦治疗顽固性心力衰竭合并肾功能不全的对照研究*
李永梅,郑向清,梅 霞,吴非飞,罗羽慧
(重庆市中山医院心内科 400013)
左西孟旦治疗顽固性心力衰竭合并肾功能不全的对照研究*
李永梅,郑向清,梅 霞,吴非飞,罗羽慧
(重庆市中山医院心内科 400013)
目的 研究左西孟旦治疗顽固性心力衰竭合并肾功能不全的疗效。方法 将重庆市中山医院心内科67例顽固性心力衰竭合并重度肾功能不全患者分为左西孟旦治疗组(L组,n=33),多巴胺治疗组(D组,n=34)。比较、分析治疗后1、3、7、30 d患者N-末端脑钠肽前体(NT-pro-BNP)、左心室射血分数(LVEF)、肾小球滤过率(GFR)的变化。结果 治疗前,两组间基线指标差异无统计学意义(P>0.05)。L组:NT-pro-BNP治疗后1、3、7 d较基线显著下降(P<0.05),LVEF治疗后3、7 d较基线显著上升(P<0.05),GFR治疗后1、3、7、30 d与基线比较显著上升(P<0.05)。D组:NT-pro-BNP治疗后7 d较基线显著下降(P<0.05),LVEF治疗后7 d较基线显著上升(P<0.05),GFR治疗后1、3、7、30 d较基线差异无统计学意义(P>0.05)。治疗后,NT-pro-BNP、LVEF、GFR的显著水平值L组均优于D组。结论 左西孟旦改善顽固性心力衰竭合并重度肾功能不全患者心、肾功能水平优于多巴胺。
顽固性心力衰竭;左西孟旦;肾功能不全;肾小球滤过率
心力衰竭特别是终末期心力衰竭已成为心血管疾病患者死亡的最重要原因,而心力衰竭伴随肾功能损害现象亦很常见。Mcaliser等[1]研究发现在754例门诊心力衰竭患者中,31%的心功能Ⅲ级的患者和39%的心功能Ⅳ级的患者肌酐清除率小于30 mL/mim。肾功能损害会进一步诱发心力衰竭恶化,加大心力衰竭患者死亡风险。左西孟旦作为一种相对新型的正性肌力药物,其改善心力衰竭患者肾功能损害的作用正受到广泛关注和重视。本文旨在研究:与多巴胺对比,左西孟旦治疗顽固性心力衰竭合并重度肾功能不全[2]患者的临床疗效及差异性形成机制。
1 资料与方法
1.1 一般资料 入选2013年7月至2015年3月心内科住院治疗的顽固性心力衰竭合并肾功能不全患者67例(冠状动脉粥样硬化性心脏病25例,心脏瓣膜病21例,高血压心脏病 9例,肺源性心脏病7例,扩张性心肌病5例)。入选标准:NYHA心功能分级Ⅲ~Ⅳ级,左心室射血分数(left ventricular ejection fraction,LVEF)≤40%,均经正规抗心力衰竭药物(洋地黄、呋塞米、螺内酯、β-受体阻滞剂、ACEI或ARB等药物)治疗仍不能控制病情,肾小球滤过率于15~59 mL/(min·1.73m2)。排除标准:(1)收缩压小于90 mm Hg;(2)恶性心律失常(室性心动过速、心室颤动、完全性房室传导阻滞);(3)3个月内无急性血栓事件;(4)严重心脏瓣膜病;(5)肥厚性及限制性心肌病;(6)心包炎或心肌炎;(7)严重肝功能不全;(8)贫血;(9)电解质紊乱;(10)肾病如肾小球肾炎、肾病综合征;(11)3个月内使用肾毒性药物。
1.2 方法
1.2.1 给药方法 左西孟旦注射方法:将左西孟旦注射液以负荷量12 μg/kg缓慢静脉注射 10 min,随即以0.1 μg/(kg·min)缓慢静脉注射50 min,根据血压和心率情况增加到0.15~0.2 μg/(kg·min)再维持23 h。多巴胺的注射方法:多巴胺以3~5 μg/(kg·min),缓慢静脉注射24 h。药物输注期间持续给予利尿(呋噻米6~10 mg/h持续泵入)等抗心力衰竭治疗,静脉补液量不变。停药后两组患者继续给予心力衰竭常规药物治疗。
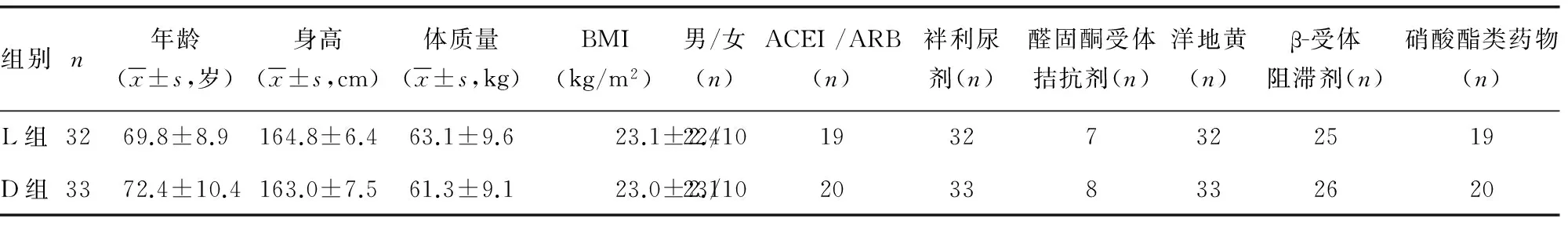
表1 两组患者治疗前一般情况比较

表2 两组患者治疗前临床指标比较±s)

表3 两组顽固性心力衰竭患者治疗24 h后心率/血压变化及治疗期间尿量±s)
a:P<0.05,与治疗前比较;b:P<0.05,与D组比较。
1.2.3 观察指标 输注前记录所有患者身高、体质量等基本情况,测定血压、心率、N-末端脑钠肽前体(N-terminal pro-B-type natriuretic peptide,NT-pro-BNP)、左心室射血分数、血肌酐,计算肾小球滤过率;输注期间记录24 h尿量;输注24 h后测定血压、心率、NT-pro-BNP、血肌酐(左西孟旦推荐使用方法为静脉输注24 h,考虑患者短期复查指标的可接受性,参考其他研究的做法,短期疗效仅观察1次),计算肾小球滤过率(考虑到患者心功能恢复时间长输注后24 h,射血分数未检测);输注后3、7、30 d测定患者左心室射血分数、NT-pro-BNP、血肌酐,计算肾小球滤过率。

2 结 果
2.1 两组患者基线情况 L组有1例患者死亡退出试验,D组有1例患者因肾功能恶化需透析治疗退出试验,最终纳入统计分析的患者为L组32例,D组33例。两组患者基线指标比较,差异无统计学意义(P>0.05),见表1、表2。
2.2 治疗24 h后心率、血压变化及治疗期间尿量 L组用药后心率和血压较基线有所下降,但差异无统计学意义(P>0.05);D组用药后心率较基线有所上升,血压较基线有所下降,但差异无统计学意义(P>0.05)。治疗期间24 h尿量L组明显少于D组(P<0.05),见表3。
2.3 治疗前后临床指标变化 L组:NT-pro-BNP治疗的1、3、7 d较基线明显下降(P<0.05),3 d为最低,30 d与基线水平比较差异无统计学意义(P>0.05);LVEF 3 d和7 d较基线明显上升(P<0.05),3 d为最高,30 d与基线差异无统计学意义(P>0.05);GFR 1、3、7、30 d较基线明显上升(P<0.05),3 d为最高。D组:NT-pro-BNP 7 d较基线明显下降(P<0.05),1、3、30 d与基线比较差异无统计学意义(P>0.05);LVEF 7 d较基线明显下降(P<0.05), 3、30 d与基线比较差异无统计学意义(P>0.05);GFR 1、3、7、30 d与基线比较差异无统计学意义(P>0.05),见表4。
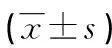
表4 两组顽固性心力衰竭患者治疗前后心肾功能指标的比较
a:P<0.05,与治疗前比较;b:P<0.05,与D组比较。
3 讨 论
左西孟旦治疗心力衰竭作用已得到充分认可[3],2008年ESC指南建议左西孟旦用于收缩功能不全所致、无严重低血压症状性低心输出量的心力衰竭患者(Ⅱa类建议,B级证据)。近年来其亦被发现对肾功能不全有治疗作用[4-5]。
本研究结果显示,左西孟旦组改善心功能的作用时间较多巴胺组更长,改善心功能效果较多巴胺更好。这可能与两种药物在人体内的代谢机制和作用机制差异有关。药代动力学证据显示:左西孟旦消除半衰期约为1 h,其具有强心和扩血管作用的活性代谢产物OR-1896消除半衰期约为80 h,而多巴胺通过单胺氧化酶及COMT的作用,在肝、肾及血浆中降解成无活性的化合物,代谢物无持续药物效应。国外研究发现,左西孟旦输注开始后1~3 d时血流动力学效应达到峰值,并可持续至少1周[6]。从两种药物作用机制看,小剂量多巴胺主要通过扩张肾动脉、利尿改善心力衰竭,因此多巴胺组第一天尿量显著高于左西孟旦组(P<0.05),而左西孟旦更多是通对心肌的正性肌力以及减小左室收缩末期室壁应力作用来改善心力衰竭,其获益可能优于多巴胺。
本研究观察到左西孟旦能够改善肾功能水平,作用时间长,而多巴胺则无显著作用。相关研究亦观察到类似结果:中国学者Hou等[7]观察30 d发现左西孟旦在改善急性失代偿性心力衰竭患者肾功能方面优于安慰剂;其他研究观察到左西孟旦输注后3个月时对患者肾功能有所改善的趋势[6]。据有关资料显示,已有动物实验证明左西孟旦对肾功能有改善作用[8],其具体机制还待进一步研究,但目前研究普遍认为可能有4种实现机制:(1)通过开放血管平滑肌上的ATP敏感型钾通道引起外周血管扩张,从而增加肾脏灌注,减少中心静脉淤血[9];(2)通过其正性肌力作用提高心排出量,从而增加肾脏的血流量[10];(3)阻断血管紧张素介导的肾小球系膜细胞收缩,从而增加肾小球毛细血管表面积和肾小球滤过率[11];(4)改善严重心力衰竭住院患者的炎症状态,减少循环中的促炎细胞因子和可溶性细胞凋亡因子,起到抗炎和抗细胞凋亡的作用[12]。此外,有研究认为左西孟旦能改善右心功能,降低中心静脉压,从而改善肾功能,而中心静脉压现已证实是评估心力衰竭患者肾小球滤过率的独立预测因子。左西孟旦改善肾功能作用时间长,可能与患者肾功能重度下降延长药物代谢持续时间有关[13]。相关研究证实多巴胺受体使肾及肠系膜血管扩张,肾血流量及肾小球滤过率增加,尿量及排钠量增加,从而改善心力衰竭,但尚无临床获取小剂量多巴胺预防及治疗急性肾衰竭的证据。因此本研究观察到多巴胺组尿量增加,而肾功能未显著改善。
总之,左西孟旦因其改善心、肾功能的显著作用而值得临床应用,对失代偿性心力衰竭常规治疗药物而言可视作一种有益的补充[14]。本研究因使用的经济成本和可接受性,研究人群样本量相对较小有所不足,因此可考虑开展样本量更大的研究,同时重复剂量使用效果也值得进一步观察[15]。
[1]Mcalister FA,Ezekowitz J,Tonelli M,et al.Renal insufficiency and heart failure:prognostic and therapeutic implications from a prospective cohort study[J].Circulation,2004,109(8):1004-1009.
[2]陈康寅,李广平.心肾综合征[J].中华老年多器官疾病杂志,2012,11(1):1-5.
[3]Barbici I,Hedman A,Ewaldsson CA.Use of levosimendan in patients with heart failure in different settings case reports and treatment guidance[J].Heart Lung Vessel,2015,7(2):143-150.
[4]Yilmaz MB,Grossini E,Silva Cardoso JC,et al.Renal effects of levosimendan:a consensus report[J].Cardiovasc Drugs Ther,2013,27(6):581-590.
[5]Bragadottir G,Redfors B,Ricksten S-E.Effects of levosimendan on glomerular filtration rate,renal blood flow,and renal oxygenation after cardiac surgery with cardiopulmonary bypass[J].Crit Care Med,2013,41(10):2328-2335.
[6]Lilleberg J,Laine M,Palkama T,et al.Duration of the haemodynamic action of a 24-h infusion oflevosimendan in patients with congestive heart failure[J].Eur J Heart Fail,2007,9(1):75-82.
[7]Hou ZQ,Sun ZX,Su CY,et al.Effect of Levosimendan on estimated glomerular filtration rate in hospitalized patients with decompensated heart failure and renal dysfunction[J].Cardiovascular Therapeutics,2013,31(2):108-114.
[8]Grossini E,Molinari C,Pollesello P,et al.Levosimendan protection against kidney ischemia/reperfusion injuries in anesthetized pigs[J].J Pharmacol Exp Ther,2012,342(2):376-388.
[9]Damman K,Voors AA.Levosimendan improves renal function in acute decompensated heart failure:cause and clinical application[J].Cardiovasc Drugs Ther,2007,21(6):403-404.
[10]Ribeiro RA,Rohde LE,Polanczyk CA.Levosimendan in acute decompensated heart failure:systematic review and meta-analysis[J].Arq Bras Cardiol,2010,95(2):230-237.
[11]Zager RA,Johnson AC,Lund S,et al.Levosimendan protects against experimental endotoxemic acute renal failure[J].Am J Physiol Renal Physiol,2006,290(6):1453-1462.
[12]Adam M,Meyer S,Knors H,et al.Levosimendan displays anti-inflammatory effects and decreases MPO bioavailability in patients with severe heart failure[J].Sci Rep,2015(5):9704.
[13]Jaakko P,Sampo K,Matti K,et al.Effect of Severe Renal Failure and Haemodialysis of Levosimendan and Its Metaolites Clin Pharmacokinet 2007,46(3):235-243.
[14]Nieminen MS,Fruhwald S,Heunks LM,et al.Levosimendan:current data,clinical use and future development[J].Heart Lung Vessel,2013,5(4):227-245.
[15]Silvetti S,Nieminen MS.Repeated or intermittent levosimendan treatment in advanced heart failure:An updated meta-analysis[J].Int J Cardiol,2015,28(202):138-143.
A control study on levosimendan in treatment of refractory heart failure complicating severe renal insufficiency*
LiYongmei,ZhengXiangqing,MeiXia,WuFeifei,LuoYuhui
(DepartmentofCardiology,ChongqingZhongshanHospital,Chongqing400013,China)
Objective To study the efficacy of levosimendan in treating refractory heart failure complicating severe renal insufficiency.Methods Sixty-seven cases of refractory heart failure complicating severe renal insufficiency in the internal medicine department of our hospital were randomly divided into the levosimendan treatment group(L group,n=33)and dopamine treatment group(D group,n=34).The changes of N-terminal pro-B-type natriuretic peptide(NT-pro-BNP),left ventricular ejection fraction(LVEF)and glomerular filtration rate(GFR)before treatment and on 1,3,7,30 d after treatment were compared between the two groups and analyzed.Results Before the treatment,there were no statistically significant differences in the baseline indicators between the two groups(P>0.05).The group L:the NT-pro-BNP level on 1,3,7 d after treatment was decreased significantly(P<0.05),LVEF on 3,7 d was significantly increased compared with th baseline(P<0.05)and GFR on 1,3,7,30 d was significantly increased compared with the baseline(P<0.05).The group D:the NT-pro-BNP level on 7 d of treatment was significantly decreased(P<0.05),LVEF on 7 d of treatment was significantly increased compared with the baseline(P<0.05),and no statistically significant changes were observed in GFR on 1,3,7,30 d(P>0.05).After treatment,NT-pro-BNP,LVEF and GFR significant level values in the group L were better than those in the group D.Conclusion Levosimendan is superior to dopamine in improving heart and renal function for the patients with refractory heart failure complicating severe renal insufficiency.
refractory heart failure;levosimendan;renal insufficiency;glomerular filtration rate
��·临床研究
10.3969/j.issn.1671-8348.2016.33.022
重庆市渝中区科技计划项目(20130146)。 作者简介:李永梅(1982-),硕士,主治医师,主要从事心血管内科临床工作。
R541;R692
A
1671-8348(2016)33-4675-03
2016-03-08
2016-06-22)

