延伸护理干预对人工全髋关节置换术后功能恢复的影响
张 然,李春敏
(北京积水潭医院,北京 西城区 100035)
延伸护理干预对人工全髋关节置换术后功能恢复的影响
张 然,李春敏
(北京积水潭医院,北京 西城区 100035)
目的:探讨延伸护理干预对人工全髋关节置换术(THR)患者术后功能恢复的影响。方法:对2013年3月至2015年7月收治的140例行THR患者进行研究,随机分为观察组与对照组,对照组采用常规护理措施,观察组在对照组基础上进行延伸护理干预;采用彩色多普勒超声于术前、术后2周、术后4周进行下肢静脉血流速度检查,于术后第1、3、6个月采用Harris及ADL髋关节功能评价系统及Barthel指数进行效果评价。结果:两组术后关节引流量比较差异无统计学意义(P>0.05);观察组术后2周、4周血流速度快于对照组,差异具有统计学意义(P<0.05);观察组治疗期间未发生下肢深静脉血栓患者高于对照组,差异具有统计学意义(P<0.05),下肢近端、远端及全静脉血栓发生率均低于对照组,差异具有统计学意义(P<0.05);两组患者随术后时间延长髋关节功能呈逐渐恢复状态,各时间点比较差异均具有统计学意义(P<0.05);观察组患者术后第1、3及6个月髋关节功能恢复程度优于对照组,组间比较差异具有统计学意义(P<0.05);出院时两组Barthel指数评分差异无统计学意义(P>0.05),观察组术后3个月、6个月Barthel指数评分高于对照组,差异具有统计学意义(P<0.05)。结论:延伸护理干预可有效促进THR术后髋关节功能的恢复,防止DVT发生,提高日常生活能力,为改善患者生活质量提供保障。
延伸护理干预; 人工全髋关节置换术; 术 后; 功能恢复
本研究对2015年3月至2016年3月收治的70例行人工全髋关节置换术患者进行研究,在骨科常规护理及康复训练基础上开展延伸护理干预,临床收到满意效果,出报道如下。
1 资料与方法
1.1 一般资料:对2013年3月至2015年7月收治的140例行THR患者进行研究,其中男92例,女68例;年龄55~74岁,平均(64.1±8.9)岁;所患疾病:严重风湿性关节炎44例,股骨头坏死62例,股骨颈骨折34例;单侧116例,双侧24例。采用随机数字表法分为观察组与对照组,每组各70例,两组资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入、排除标准:纳入标准:均无心、肝、肾、肺等重要脏器疾病,术后病情稳定,无严重并发症,患者及家属同意接受延伸护理干预。排除标准:合并重要脏器疾病、恶性肿瘤、其他骨折者,排除严重精神障碍无法配合及无法继续延伸护理干预者。
1.3 方 法
1.3.1 对照组:采用常规护理措施[1]:①术前护理:向患者及家属介绍疾病手术的相关知识,手术目的、方法及重要性,术后功能康复锻炼的实施等,使其更好的接受手术;②术后常规护理:术后密切监测生命体征,观察切口情况,防止感染,制定合理饮食,指导术后早期功能康复训练,增强肌肉锻炼,防止肌肉出现萎缩等;③并发症的预防:术会有时会出现伤口感染、假体脱位、DVT等并发症,因此预防并发症发生是术后康复重要环节;④出院前健康宣教:细致耐心做好出院健康宣教,指导加强功能锻炼和行走练习,避免剧烈运动等;⑤出院随访:进行电话随访,了解患者功能康复及自我护理情况,并解答患者的疑问,定期进行门诊随访。
1.3.2 观察组:观察组在对照组基础上进行延伸护理干预[2]:①制定THR康复训练指南:制作护理技巧及髋关节康复训练光盘,以指导患者进行康复锻炼;②爱心联系卡:制作爱心联系卡,方便患者进行联系咨询,以解答患者疑问;③回访:开始每周两次电话回访,出院第1周进行家庭访视,以后每月2次,第3个月、6个月各家庭访视一次,了解康复训练情况、髋关节功能、心理状况、并发症发生情况、生活自理能力等,并进行指导。
1.4 观察指标:下肢静脉血流速度检查:采用彩色多普勒超声于术前、术后2周、术后4周进行下肢静脉血流速度检查,观察血液循环情况。于术后1、3、6个月,采用Harris髋关节功能评价系统及ADL评价系统[3]进行髋关节功能评价,主要包括关节功能、疼痛、活动、畸形等,总分为100分,得分越高髋关节功能恢复越好,其中<70分为差,70~90分为中,80~89分为良,≥90分为优。采用Barthel指数[4]进行日常生活能力评定,包括穿衣、洗澡、进食、如厕、活动、关节功能等,总分为100分,得分越高患者独立性越好,<20分为完全残疾;20~40分为重度功能障碍,生活依赖明显;40~60分为中度功能障碍,生活需要帮助;>60分为良,生活基本能够自理。
1.5 统计学处理:数据录入SPSS19.0软件分析,计量资料以均数±标准差(±s)表示,组间比较采用两独立样本的t检验、重复测量资料的方差分析;计数资料以例数(率)表示,组间比较采用χ2检验,以P<0.05为差异具有统计学意义。
2 结 果
2.1 两组术后引流量及下肢静脉血流速度比较:两组术后关节引流流量比较差异无统计学意义(P>0.05);两组术前下肢静脉血流速比较差异无统计学意义(P>0.05),术后2、4周时下肢血流速明显加快,差异具有统计学意义(P<0.05);观察组术后2周、4周血流速度快于对照组,差异具有统计学意义(P<0.05)。见表1。
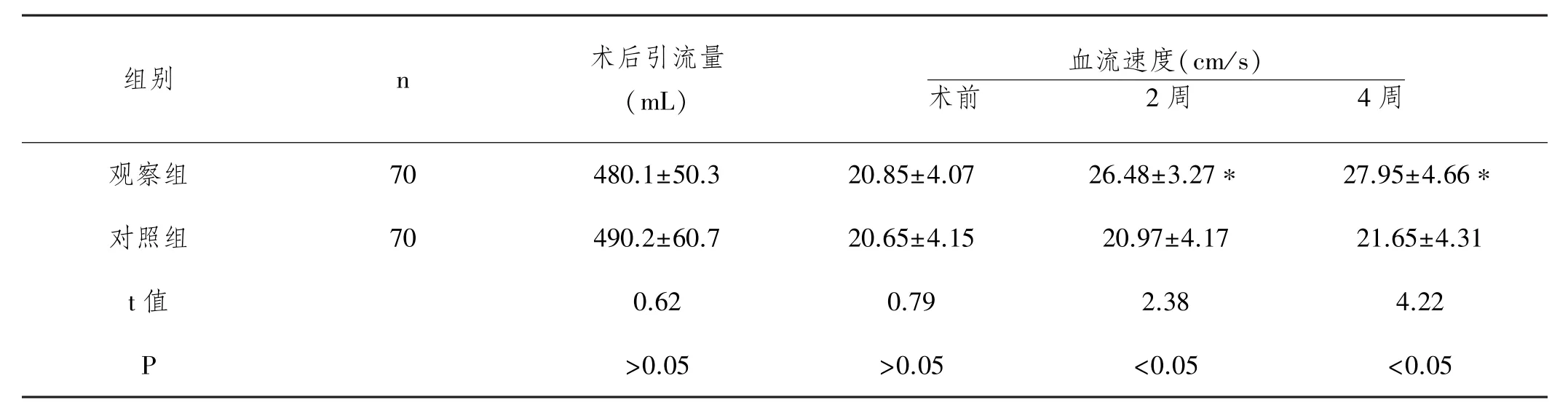
表1 下肢静脉血流速度比较
2.2 两组深静脉血栓发生情况比较:观察组治疗期间未发生下肢深静脉血栓患者高于对照组,差异具有统计学意义(P<0.05),下肢近端、远端及全静脉血栓发生率均低于对照组,差异具有统计学意义(P<0.05),结果见表2。

表2 两组深静脉血栓发生情况比较
2.3 两组髋关节功能比较:两组患者随术后时间延长髋关节功能呈逐渐恢复状态,各时间点比较差异均具有统计学意义(P<0.05);观察组患者术后第1、3及6个月髋关节功能恢复程度优于对照组,组间比较差异具有统计学意义(P<0.05)。结果见表3。
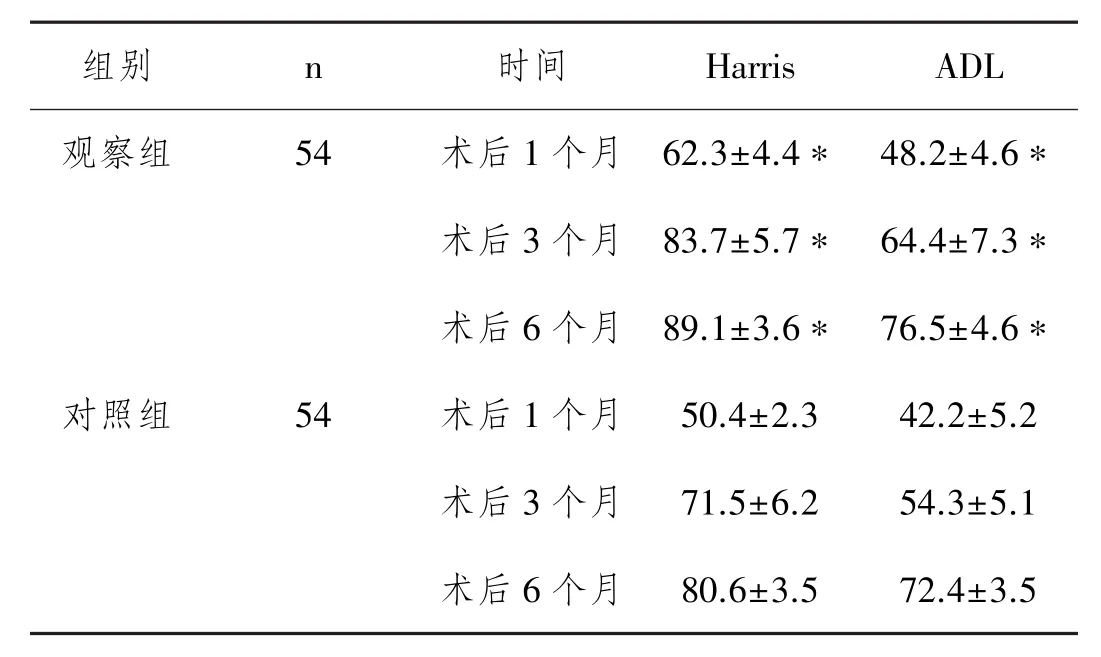
表3 两组术后髋关节功能比较
2.4 Barthel指数比较:观察组出院时Barthel指数为64.78±1.41,对照组为65.37±1.32,两组间比较差异无统计学意义(P>0.05);观察组术后3个月、6个月Barthel指数分别为82.17±1.92、92.71±1.42,对照组分别为74.62±1.83、85.61±1.74;观察组术后3个月、6个月Barthel指数均高于对照组,差异具有统计学意义(P<0.05)。
3 讨 论
传统护理模式局限于患者住院期间,出院后由于时间、场地、人员等因素的限制,导致护理的远期效果不太理想,特别对慢性疾病或长期需康复训练的患者出现护理断层现象,不利于患者功能恢复与疾病的痊愈。延伸护理模式是为了满足患者出院后持续性护理需求,将护理工作从医院延伸到院外的一种护理方式,患者出院后由专业护理人员继续提供护理服务,强化患者自我护理意识,提高护理能力,从而提高患者生存能力及生活质量。
THR不仅可消除疼痛,还可矫正髋关节畸形、恢复关节功能,该术式创伤性较大,术后会引起机体内源性递质、活性物质等释放,导致血流动力学、免疫、代谢等生理功能紊乱。另外THR患者在镇静、麻醉等影响下,患者长时间制动,肌肉暂时丧失收缩功能,以及术后患肢凝血因子处于高凝状态,均导致血流速度缓慢,血液淤滞,因此THR患者术后易发生DVT。本研究显示,观察组术后2周、4周血流速度明显快于对照组,有统计学意义(P<0.05)。提示延伸护理干预在THR术后患者进行早期、循序渐进的康复训练及延伸护理指导,可有效改善患肢血液循环,防止DVT的发生。
THR是髋关节疾病终末治疗最有效的方法,多数在术后2周内出院,而术后康复是一个漫长的过程,一般需6~12个月。THR手术成功的关键在于术后肢体的功能状况,而功能的恢复依赖于术后长期、连续、正确的功能锻炼,功能锻炼又取决于健康教育指导及患者对康复指导的依从性,而患者的依从性又需要医护人员的检查和强化才能不断提高。延伸护理干预作为一种新的护理理念,将治疗和护理服务从医院延伸到家庭,为患者提供个体所需的医疗服务与情感支持,是患者机体康复的重要资源。有研究显示,THR术后应用延伸护理干预,积极进行髋关节功能康复训练,可有效缓解疼痛,改善患者肢体功能状态,改善生活质量。本研究显示,出院时两组Harris髋关节评分无统计学意义(P>0.05),观察组术后3个月、6个月Harris髋关节评分明显高于对照组,有统计学意义(P<0.05);出院时两组Barthel指数评分无统计学意义(P>0.05),观察组术后3个月、6个月Barthel指数评分明显高于对照组,有统计学意义(P<0.05)。说明延伸护理干预可有效促进THR术后髋关节功能的恢复,提高日常生活能力水平。
[1]郭秀花,呼玉红,王爱红,等.系统康复护理干预对47例全髓关节置换术后功能恢复的影响分析[J].中国伤残医学,2013,21(1):109~110.
[2]马平叶.延伸护理对人工全髋关节置换术后患者生活质量及髋关节功能恢复的影响[J].中国医学创新,2014,11(8):106~108.
[3]贺景云,杜芳,刘玉兰.早期护理干预对全髋关节置换术后患者康复效果的影响[J].齐鲁护理杂志,2012,18(20):97~98.
[4]涂少龙,徐火荣,王大成.全髋关节置换术患者围术期血液流变学及甲襞微循环指标的变化[J].海南医学院学报,2015,21(3):409~410,414.
北京市科技计划课题,(编号:D121100004212002)
1006-6233(2016)10-1713-04
A【doi】10.3969/j.issn.1006-6233.2016.10.056

