脉搏轮廓分析连续心排血量在临床的准确性研究
麦 岚,徐家昊,黎毅敏
脉搏轮廓分析连续心排血量在临床的准确性研究
麦 岚,徐家昊,黎毅敏
目的 探讨影响脉搏轮廓分析法连续心排血量(PCCO)准确性的可能因素(容量状态和血管活性药物剂量的影响、不同定标间隔时间)。方法 前瞻性临床观察纳入2013年8月—2014年5月广州医科大学附属第一医院重症医学科(ICU),需脉搏指示连续心排血量(PiCCO)监护仪进行血流动力学监测的病人。在给予治疗干预措施或在不同定标间隔时间后记录采用脉搏轮廓分析法测量的校准前心排血量值(PCCO)、经肺热稀释法测量的心排血量值(COTPTD),组成配对数据。有治疗干预措施分组包括:容量负荷试验组、调整去甲肾上腺素输注速率组、调整多巴胺输注速率组。对无治疗干预措施、不同定标间隔时间进行分组:即0 h~1 h(含1 h)、1 h~3 h(含3 h)、3 h~6 h(含6 h)、6 h~12 h(含12 h)、12 h~24 h(含24 h)、>24 h组。使用线性回归、相关一致性的界限值(bias±2SD)以及百分误差值(2×SD/COTPTD均值)分析COTPTD和PCCO值的一致性及关联性;使用线性回归分析PCCO和COTPTD的变化值的关联性(ΔPCCO和ΔCOTPTD),评价PCCO的变化能否反映COTPTD的变化情况。综合评价脉搏轮廓分析法连续心排血量监测的准确性及影响因素。结果 本临床观察研究共收集34例病人信息,采集411组配对心排血量值。分析数据显示,全部数据中PCCO与COTPTD显著相关(r2=0.56,P<0.000 1),bias±2SD为(0.05±2.12)L/min,百分误差值为42%。容量负荷试验组、调整去甲肾上腺素组(上调及下调)、1 h~3 h组、6 h~12 h组、12 h~24 h组的百分误差值均大于30%。411组数据中PCCO和COTPTD的变化值(ΔPCCO和ΔCOTPTD)行线性回归分析示:ΔPCCO和ΔCOTPTD显著相关(r2=0.18,P<0.000 1)。结论 在给予容量负荷试验、调整去甲肾上腺素等治疗干预措施后,或者随着时间间隔增大, PCCO与COTPTD的一致性下降,持续PCCO监测准确性下降。建议在循环有明显变化或大于6 h间隔后应给予经肺热稀释法测量的重新校准。
休克;心排血量;经肺热稀释法;脉搏轮廓分析法;脉搏指示;连续心排血量监测
持续、准确的血流动力学监测对于指导重症监护室危重病人的病情评估、诊断及治疗都具有极其重要的价值。心排血量(CO)的监测是危重病人最重要血流动力学指标,特别是存在急性循环衰竭的病人,心排血量监测是评价病人心功能状态的重要指标,也是对休克类型行鉴别诊断的重要依据之一。传统的血流动力学监测方法为肺动脉导管,标准的肺动脉导管监测心排血量技术被认为是CO测定的金指标[1]。经肺热稀释脉搏指示连续心排血量监测技术(PiCCO)因其导管放置过程简便,创伤小,无须使用右心导管,具有并发症少,受干扰少,能够重复测量等优势,已基本在临床应用中得到推广。PiCCO测量CO的方法与肺动脉导管的热稀释法原理相似,其测量的准确性与以金标准肺动脉导管、Fick方法测量的心排血量(PCCO)之间具有较好的一致性[2-3]。PiCCO中脉搏轮廓分析法连续心排血量测量的原理基于Wesseling提出的每搏量与动脉压力波形收缩期曲线下的面积成正比[4],再通过每搏量乘以心率即可得到心排血量,从而可以连续测定心排血量的变化,该方法需要经肺热稀释法进行初始校准后,才能得到连续的心排血量监测[5]。有研究显示,对感染性休克的病人给予液体复苏和应用去甲肾上腺素后,对评价脉搏轮廓分析法心排血量监测的可靠性给予肯定,并提出PiCCO比另外一种压力波形分析连续CO监测可靠[6]。更多的相关研究报道了在失血、快速补液、血管张力改变、调整血管活性药物剂量、不同时间间隔校准后,脉搏轮廓分析法与经肺热稀释法测量心排血量缺乏一致性[7-10]。在不同影响因素下,对于PCCO的准确性存在质疑。本研究探讨影响PCCO准确性的可能因素,主要为容量状态改变、血管活性药物输注速率的改变及不同定标间隔时间的影响。
1 资料与方法
1.1 研究对象 前瞻性临床观察研究纳入2013年8月—2014年5月广州医科大学附属第一医院重症医学科(ICU),需脉搏指示连续心排血量监护仪进行血流动力学监测的病人。排除标准:年龄小于18周岁、孕妇、严重心律失常、严重瓣膜反流或心内解剖分流、主动脉瘤、严重气胸、大面积肺栓塞的病人。
本研究符合医学伦理学标准,并经医院伦理委员会批准,获得病人及家属的知情同意。
1.2 研究方法
1.2.1 留置血管通路与心排血量的测量 留置上腔静脉双腔导管(颈内静脉或锁骨下静脉),分别用于监测中心静脉压(CVP)、补液和注射冰盐水测量CO。在股动脉留置直径5F带温度监测和测压功能的动脉导管(PV2015L20型,德国Pulsion公司),留置深度20 cm,接独立PiCCO监测仪(Version 7.1.0,德国Pulsion公司),使用计算机软件(PiCCO-VoLEF Data Acquisition Version 4.0,德国Pulsion 公司)连续记录PiCCO监测数据。使用经肺热稀释法或脉搏轮廓分析法测量CO,得到COTPTD和PCCO。经肺热稀释法测量CO:测量CO前予中心静脉压及有创动脉压力波形进行调零,然后于中心静脉导管连接的温度探头处快速注射(注射时间<7 s)冰盐水(温度<8℃)15 mL,连续测量3次,取平均值,记录PiCCO监测数据(计算机连续记录)。且在进行经肺热稀释测量前,核对动脉压力波形有无人为干预因素,要求病人的血压和心率至少5 min之内是稳定的(血压的变化小于10 mmHg,心率变化小于10次/分)。在给予治疗干预措施之后或对无需要给予相关措施的病人,在每日查房时、需血流动力学指标指导治疗时,及病人病情有变化时给予心排血量的测量。
1.2.2 相关治疗措施 治疗干预主管医师根据病情决定是否需要给予相关治疗措施,包括:容量负荷试验( 300 mL~500 mL 胶体或 500 mL ~1 000 mL 晶体,输注 30 min),调整血管活性药物(去甲肾上腺素、多巴胺)输注速率。
1.2.3 数据收集 取校准前的PCCO值与COTPTD值进行配对统计。校准前的PCCO值为每次经肺热稀释测量定标前1 min的PCCO的均值。经肺热稀释法连续测量3次,记录每次测得的COTPTD值,并取平均值。
1.2.4 数据分组 有治疗干预措施分组包括:容量负荷试验组、调整去甲肾上腺素输注速率组、调整多巴胺输注速率组。对无治疗干预措施、不同定标间隔时间进行分组:即0 h~1 h(含1 h)、1 h~3 h(含3 h)、3 h~6 h(含6 h)、6 h~12 h(含12 h)、12 h~24 h(含24 h)、>24 h组。
2 结 果
2.1 临床资料 试验共入选34例病人,年龄70岁±13岁,男19例,女15例;感染性休克16例,心源性休克3例,失血性休克2例,其他13例;APACHE Ⅱ评分21.1分±6.6分;死亡15例。
收集411组心排血量值。有治疗干预措施的163组中:容量负荷试验有21组,调整去甲肾上腺素输注速率有136组,调整多巴胺有6组。无治疗干预措施的248组中按不同校准时间间隔分组: 0 h~1 h有34组,1 h~3 h有55组,3 h~6 h有54组,6 h~12 h有54组,12 h~24 h有34组,>24 h有17组。
2.2 PCCO与COTPTD的相关性及一致性分析 全部数据组(n=411)中,PCCO与COTPTD显著相关(r2=0.56,P<0.000 1),bias±2SD为 (0.05±2.12)L/min,百分误差值为42%。详见图1、图2。

注:校准前PCCO为脉搏轮廓分析法测量得到的心排血量,COTPTD为经肺热稀释法测量得到的心排血量。
图1 34例病人411组配对数据PCCO与COTPTD的线性回归分析

注:虚线代表偏倚(bias);实线代表界限值(bias±2SD),为(0.05±2.12)L/min
图2 34例病人411组配对数据PCCO与COTPTD的一致性分析
2.3 治疗措施及不同间隔时间对PCCO与COTPTD的一致性的影响 各组的PCCO与COTPTD均显著相关(P<0.000 1)。除调整多巴胺输注速率组、0 h~1 h(含1 h)、3 h~6 h(含6 h)、>24 h组的百分误差值小于30%外,其余各组的百分误差值均大于30%。
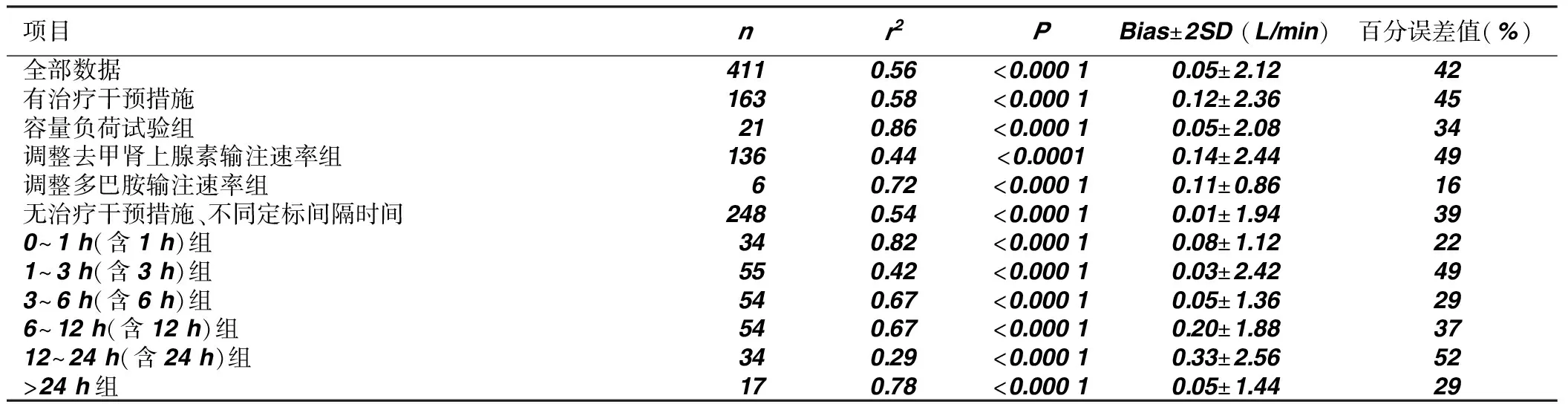
表1 对校正前PCCO与COTPTD的一致性分析
2.4 ΔPCCO和ΔCOTPTD之间的关联性 全部数据组(n=411)中,据线性回归分析示ΔPCCO和ΔCOTPTD显著相关(r2=0.18,P<0.000 1)。分组中1 h~3 h、大于24 h组ΔPCCO和ΔCOTPTD均无明显相关(P>0.05),其余分组ΔPCCO和ΔCOTPTD均明显相关(P<0.05或P<0.01)。
3 讨 论
PiCCO是经肺热稀释法和脉搏轮廓分析法相结合的血流动力学监测仪器,釆用成熟的热稀释法测量单次心排血量,并通过动脉压力波形曲线下面积与心排血量成正比的原理。经肺热稀释法与肺动脉导管的热稀释法原理相似,脉搏轮廓分析法依靠每搏量与动脉压力波形收缩期曲线下的面积相关的原理,通过计算每搏量乘以心率可得出心排血量,从而可以连续测定心排血量的变化。相关研究指出在血流动力学稳定的情况下脉搏轮廓分析法与经肺热稀释法、肺动脉导管法测得的心排血量具有良好的相关性[4-5]。然而在血流动力学状态发生变化(如给予心脏手术、快速补液、调整血管活性药物输注速率等)后[6-8],将影响血管的顺应性和体循环阻力,脉搏轮廓连续心排血量的测定是否仍与经肺热稀释法具有良好的相关性仍存在较大的争议。
本研究共纳入34例病人,其诊断中包括有感染性休克、心源性休克、失血性休克等。全部数据411组心排血量中,PCCO与COTPTD显著相关,bias±2SD为(0.05±2.12)L/min,百分误差值为42%。在有治疗干预措施组(n=163)、容量负荷试验组及调整去甲肾上腺素组中,百分误差值分别为45%、35%、49%,均明显大于30%。在无治疗干预措施、不同定标间隔时间组(n=248)1 h~3 h组、6 h~12 h、12 h~24 h组百分误差值分别为39%、49%、37%、52%,均明显大于30%。提示PCCO在ICU重症病人不同血流动力学情况(经给予容量状态改变、调整血管活性药物后)或在不同定标间隔时间后的准确性下降。
在 Hamzaoui等[9]通过改变外周血管阻力和不同定标间隔时间下,对PCCO的准确性研究中,400组配对数据的百分误差值为35%,bias±2SD为(0.12±1.22)L/(min·m)2。而另一个由Muller等[10]给予不同临床治疗干预措施(包括快速补液、调整血管活性药物、调整呼吸机参数)后,全部数据共352组配对数据的百分误差值为33%,bias±2SD为(0.20±1.09)L/(min/m2)。本研究结果中411组心排血量中,百分误差值为42%,提示整体误差较大,与Hamzaoui等[9]、Muller等[11]的研究结果较为一致。
给予不同临床治疗干预措施后,对PCCO的监测准确性相关研究中[12],Hamzaoui等[9]研究指出经给予调整血管活性药物输注速率的治疗措施后,PCCO与COTPTD仍具有良好的相关性,但仅在校准后1 h 内的百分误差值小于 30%,校准后间隔时间大于1 h的PCCO测量百分误差值均大于30%。在Rodig等[13]进行的一项在心脏手术中,通过人为调整去甲肾上腺素的速率以改变外周血管阻力评估PCCO与COTPTD的相关性研究中,结果显示两者缺乏一致性。在Muller等[11]关于脉搏轮廓分析法的可靠性研究中指出,在给予快速补液、调整血管活性药物后,百分误差值分别为 36%与39%,提示PCCO的准确性下降。在 13只猪的动物实验研究中,Bein等[14]报道了在出血后脉搏轮廓分析法测量的心排血量值明显增加(偏倚从 0.54 L/min到3.49L/min;2 SD从1.46L/min到6.12 L/min),在给予血管活性药物(去甲肾上腺素)后也具有明显的变化(偏倚为-8.01 L/min;2SD 为 9.9 L/min)。这项研究提示改变心脏前负荷能够影响脉搏轮廓分析法测量的心排血量的准确性。本研究中,有治疗干预措施组中bias±2SD为(0.12±2.36)L/min,百分误差值为45%,其中容量负荷试验组中bias±2SD为(0.05±2.08)L/min,百分误差值为35%,调整去甲肾上腺素组中bias±2SD为(0.14±2.44 )L/min,百分误差值为 49%,百分误差值均明显大于 30%,提示PCCO的准确性下降,与Rodig等[13]、Muller等[11]、Bein等[14]研究结果一致。因脉搏轮廓分析法的测量原理依靠每搏量与动脉压力波形收缩期曲线下的面积相关,如改变心脏前负荷(快速补液、出血)或者调整去甲肾上腺素的速率等处理,能够改变体循环阻力和动脉顺应性,影响动脉压力波形,可能致脉搏轮廓分析心排血量监测的准确性下降。但在Monnet等[8]在对脓毒症、感染性休克病人的研究中提出,PCCO在液体复苏和调整去甲肾上腺素的输注用量速率的情况下仍能与COTPTD有良好的相关性,但其未采用百分误差值评价PCCO的准确性。本研究与Monnet等[8]除研究设计有不同之外,纳入的病人诊断也有不同,Monnet等[8]纳入的全部是感染性休克病人,而且严格要求每个病人只收集一次心排血量的值,而本研究纳入的病人包括感染性休克、心源性休克、失血性休克等,且每个病人收集多组心排血量值。另外,在本研究中,有治疗干预措施中调整多巴胺输注速率组(n=6)中,PCCO与COTPTD显著相关(r2=0.72,P<0.000 1),bias±2SD为(0.11±0.86)L/min,百分误差值为16%,ΔPCCO和ΔCOTPTD显著相关(r2=0.94,P=0.001 3)。虽然结果提示调整多巴胺输注速率组百分误差值较低,PCCO的准确性无明显下降,但此组纳入的心排出量数据较少,故可能不能全面评估经调整多巴胺输注速率后是否影响PCCO的准确性,需要进一步研究。
在不同定标间隔时间对PCCO的监测准确性相关研究中,Hamzaoui等[9]研究根据定标间隔时间的不同分组研究,结果认为定标时间间隔在1 h内的PCCO的监测是可信的,定标间隔时间在0.5 h内及0.5 h~1 h的百分误差值分别为27%、26%,但定标时间间隔在1 h以上(最大间隔为6 h)的PCCO测量值百分误差值明显增大,百分误差值在32%~37%。在Muller等[11]研究中,在无给予治疗干预措施的158组心排血量配对数据中,分析后也认为定标间隔时间在1 h以内的PCCO测量值是可信的,百分误差值为18%,而定标间隔时间在1 h以上的PCCO测量值误差明显增大,百分误差值为39%,但对大于1 h以上的81组数据中无再给予具体时间间隔分组,对于最大间隔时间及具体间隔时间的跨度无显示。本研究中,0 h~1 h组中PCCO与COTPTD显著相关(P<0.000 1),bias±2SD为(0.08±1.12)L/(min/m2),百分误差值为22%。与Hamzaoui等[9]、Muller等[11]相一致,本研究中定标间隔时间在小于1 h内,PCCO与COTPTD相关性良好,百分误差值无明显升高,提示PCCO在定标间隔时间1 h内的监测数据是可信的。
虽然较多研究证实,PCCO的监测仅在经肺热稀释法定标后1 h内是准确的,但要求临床医生于每小时给予定标明显增大临床工作量,且频繁的心排测量输注盐水容易加重病人容量负荷、不利于危重病人的液体管理并可能引发相关并发症。临床上一般要求每日查房时、需血流动力学指标指导治疗时及病人病情有变化时给予心排血量的测量。本研究也探讨相对准确的PCCO监测适当的定标间隔时间。在Gruenewald等[15]进行的一项以分析去甲肾上腺素剂量和定标间隔时间对PCCO准确性的前瞻性研究中,共纳入73例危重病人并采集330组配对数据,其结果提示在定标间隔时间2 h内,百分误差值为54%。在本研究结果中可见,在间隔在3 h~6 h内的数据百分误差值仍是小于30%,大于6 h的分组中,间隔在6 h~12 h内的数据百分误差值为37%,间隔在12 h~24 h组的数据百分误差值为52%,大于24 h组中,虽然百分误差值为29%,但此组中ΔPCCO和ΔCOTPTD无明显相关,提示PCCO的变化不能反映COTPTD的变化情况。在本研究中,间隔在1 h至3 h组中PCCO与COTPTD显著相关,bias±2SD为(0.03±2.42)L/min,百分误差值为49%,对此组数据进行回顾分析,部分数据虽没达到治疗干预措施的要求。综合研究结果提示,定标间隔时间在6 h内,脉搏轮廓分析法测量的PCCO值仍相对准确,大于6 h的PCCO值准确性明显下降,需要予经肺热稀释法测量重新定标[16]。
本研究也存在一定不足与限制。第一,在本研究中,同一病人收集多组数据,可能对测量结果有影响。第二,本研究收集不同类型休克病人,因各种不同病因导致的循环功能障碍及心脏功能情况不同可能对测量结果有影响。第三,定标间隔时间在3 h~6 h组的百分误差值非常接近30%,PCCO的准确性在临界范围。因而继续完善研究设计、继续评估不同的治疗干预或不同定标间隔时间对于脉搏轮廓分析心排血量的监测的影响具有重要意义。
本临床试验研究显示,在给予容量负荷试验、调整去甲肾上腺素等治疗干预措施后,或者在无治疗干预措施,随着时间间隔增大,持续PCCO的监测准确性下降。建议在循环有明显变化或大于6 h间隔后应给予经肺热稀释法测量的重新校准。
[1] Felbinger TW, Reuter DA, Eltzschig HK, et al.Comparison of pulmonary arterial thermodilution and arterial pulse contour analysis: evaluation of a new algorithm.[J] Journal of Clinical Anesthesia, 2002, 14(4):296-301.
[2] Goedje O,Hoeke K, Lichtwarck-Aschoff M, et al.Continuous cardiac output by femoral arterial thermodilution calibrated pulse contour analysis:comparison with pulmonary arterial thermodilution.[J] Crit Care Med, 1999, 27(11):2407-2412.
[3] Sakka SG,Reinhart K, Meier-Hellmann A.Comparison of pulmonary artery and arterial thermodilution cardiac output in critically ill patients[J].Intensive Care Med, 1999, 25(8):843-846.
[4] Wesseling KH, Jansen JR, Settels JJ, et al.Computation of aortic flow from pressure in humans using a nonlinear,three-element model[J].Appl Physiol (1985 ),1993,74(5):2566-2573.
[5] Armstrong S,Fernando R, Columbb M.Minimally-and non- invasive assess ment of maternal cardiac output: go with the flow! [J].International Journal of Obstetric Anesthesia, 2011, 20(4):330-340.
[6] Buhre W,Bendyk K,Weyland A,et al.Assessment of intrathoracic blood volume(ITBV).Thermodye dilution technique versus single thermodilution technique[J].Anaesthesist,1998,47(1):51-53.
[7] 凌文通,李建伟,袁勇.脉搏轮廓温度稀释连续心输出量测定与热稀释法心输出量测定的相关性分析[J].河北医学,2009,11:1321-1322.
[8] Monnet X, Anguel N, Naudin B, et al.Arterial pressure-based cardiac output in septic patients: different accuracy of pulse contour and uncalibrated pressure waveform devices [J].Crit Care, 2010, 14(3):R109.
[9] Hamzaoui O,Monnet X, Richard C,et al.Effects of changes in vascular tone on the agreement between pulse contour and transpulmonary thermodilution cardiac output measurements within an up to 6-h calibration-free period [J].Crit Care Med, 2008,36(2):434-440.
[10] Bland JM,Altman DG.Statistical methods for assessing agreement between two methods of clinical measurement [J].Lancet, 1986, 1(8476):307-310.
[11] Muller L,Candela D, Nyonzyma L, et al.Disagreement between pulse contour analysis and transpulmonary thermodilution for cardiac output monitoring after routine therapeutic interventions in ICU patients with acute circulatory failure [J].Eur J Anaesthesiol,2011,28(9):664-669.
[12] Critchley LA,Critchley JA.A meta-analysis of studies using bias and precision statistics to compare cardiac output measurement techniques [J].J Clin Monit Comput, 1999, 15(2):85-91.
[13] Rodig G,Prasser C, Keyl C,et al.Continuous cardiac output measurement: pulse contour analysis vs thermodilution technique in cardiac surgical patients [J].Br J Anaesth, 1999, 82(4):525-530.
[14] Bein B,Meybohm P, Cavus E, et al.The reliability of pulse contour-derived cardiac output during hemorrhage and after vasopressor administration [J].Anesth Analg,2007, 105(1):107-113.
[15] Gruenewald M,Renner J, Meybohm P, et al.Reliability of continuous cardiac output measurement during intra-abdominal hypertension relies on repeated calibrations: an experimental animal study[J].Crit Care,2008,12(5):R132.
[16] Lee CH, Wang JY, Huang KL, et al.Unreliability of pulse contour- derived cardiac output in piglets simulating acute hemorrhagic shock and rapid volume expansion [J].J Trauma, 2010, 68(6):1357-1361.
(本文编辑王雅洁)
广州市医药卫生科技一般引导项目(No.20141A011076)
广州医科大学附属第一医院,广州呼吸疾病研究所(广州 510120)
黎毅敏,E-mail:dryijminli@vip.163.com
R541
B
10.3969/j.issn.1672-1349.2016.15.026
1672-1349(2016)15-1773-05
2015-09-11)

