孕前腹腔镜子宫峡部环扎术治疗宫颈机能不全的临床研究
雷庆华+柯青霞++赖葵凤+李丽琴+龚翠梅
[摘要] 目的 为临床治疗宫颈机能不全及经宫颈环扎术失败致晚期流产患者找到一种更安全、可行、有效的治疗方法。 方法 将我院 2013年12月~2016年6月收治的宫颈机能不全患者共42例,分为两组,孕前腹腔镜子宫峡部环扎术治疗者为研究组,共18例(其中5例曾孕期宫颈环扎失败流产),自愿接受孕期经阴道宫颈内口环扎术治疗者为对照组,共24例,观察两组治疗后的临床效果、再次复发流产情况、并发症等。 结果 研究组孕前腹腔镜子宫峡部环扎术18例,手术均成功,其中15例怀孕分娩,足月分娩率93.3%,明显高于对照组的58.3%,研究组再次复发流产率为0,早产率及并发症均低于对照组。 结论 腹腔镜孕前子宫峡部环扎术微创易行,术后足月分娩率高,可作为有妊娠中期流产病史及经阴道环扎失败的宫颈机能不全患者有效替代治疗方法。
[关键词] 腹腔镜;宫颈机能不全;宫颈环扎;晚期流产
[中图分类号] R713.4 [文献标识码] B [文章编号] 1673-9701(2016)23-0043-03
[Abstract] Objective To research on a safe, feasible, and effective treatment method for late abortion due to cervical incompetence and cervical cerclage failure. Methods A total of 42 patients with cervical incompetence treated in our hospital from December 2013 to June 2016 were selected and divided into two groups: patients with pre-pregnant laparoscopic uterine isthmus cerclage were divided into study group(n=18), of which 5 patients previously experienced aborthion due to cervical cerclage failure during pregnancy, and patients with transvaginal cervical cerclage during pregnancy were divided into control group(n=24). The clinical effects in both groups were observed and rates of recurrent abortion, complications, etc were compared. Results In the study group, pre-pregnant laparoscopic uterine isthmus cerclages in 18 patients were all successfully conducted; 15 patients were pregnant and delivered; the rate of mature delivery was 93.3%, which was significantly higher than the 58.3% in the control group. The recurrent abortion rate of study group was 0, and rates of premature delivery and complications were both lower than those in the control group. Conclusion Laparoscopic uterine isthmus cerclage is micro-invasive and easy to conduct, with high mature delivery rate, which can be used as an effective supplementary therapy for patients with tranvaginal cerclage failure and cervical incompetence.
[Key words] Laparoscope; Cervical incompetence; Cervical cerclage; Late abortion
宫颈机能不全多为宫颈发育不良、手术创伤、苗勒氏管畸形、孕妇本人胎儿期雌激素暴露等因素造成的,主要表现为宫颈内口松弛,宫颈在无痛情况下开大,继而引起流产早产,是流产早产的高危因素之一。早产又是围产儿发病及死亡的主要原因[1]。传统孕期宫颈环扎术能使妊娠成功率提高,但常达不到宫颈内口的高度。因缝扎位置偏低,随孕期增加,胎儿增大,重力加大,缝线脱落或宫颈撕裂最终环扎失败流产或早产。本研究采用孕前腹腔镜子宫峡部环扎术治疗18例,其中5例为孕期宫颈环扎失败流产患者,3例为辅助生殖双胎妊娠孕妇,取得较好的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选择本院2013年12月~2016年6月收治的宫颈机能不全患者共42例,按手术方式不同分为两组,将孕前腹腔镜子宫峡部环扎术治疗者设为研究组,共18例,自愿接受孕期经阴道宫颈内口环扎术治疗者设为对照组,共24例,治疗组患者年龄24~38岁,平均(29.9±4.1)岁,既往晚期流产次数为2~6次,平均(3.6±1.1)次,流产孕周16~27周,其中5例曾行孕期宫颈环扎失败流产,自愿孕前行腹腔镜子宫峡部环扎。手术18例,术后怀孕15例,怀孕终止孕周33+3~40+3周,平均(38.4±2.0)周。对照组患者年龄23~36岁,平均(29.7±4.0)岁,既往晚期流产次数为2~5次,平均(3.4±1.0)次,流产孕周18~26周,对照组于孕12~14周行经阴道宫颈环扎术。怀孕终止孕周18~40+5周,平均(34.2±7.4)周。两组患者治疗前平均年龄及既往流产次数等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
①有明确的多次中期妊娠自然流产史;②流产时常无先兆流产症状,既往无子宫收缩痛而颈管消失,羊膜囊突出;③非孕期时,可将8号宫颈扩张管无阻力置入宫颈内直至宫腔;④非孕期时子宫输卵管造影证实子宫峡部漏斗区管状扩大;⑤非孕期时B超测量宫颈管宽径>0.6 cm。⑥孕期超声发现宫颈管缩短<2 cm,子宫颈管呈圆柱状扩张,子宫颈管内径>1.5 cm,子宫颈内口>1.5 cm。具备上述诊断标准第一条,并符合其他条中任何一条即可确诊[2]。事实上,目前国内外尚无公认的明确的诊断标准。孕前诊断多依据病史、宫腔镜检查、子宫输卵管造影等,宫颈扩张条因受子宫位置及探查者主观性的限制往往不能真实地反映宫颈内口的状态,易导致漏诊,现多已不用[3]。孕期诊断依据病史,结合临床症状、阴道检查、B超检查可确诊。最新诊断为2013年7月 Berghella[4]基于当前的循证医学证据,从理论上将宫颈机能不全归纳为疾病进行描述,诊断主要依靠两个方面:临床发现(宫颈特征性变化及超声检查结果)和前次病史,突出了B 超检查结果[5]。
1.3 方法
1.3.1 孕前腹腔镜子宫峡部环扎术方法 孕前完善相关检查无异常,取4孔法进行腹腔镜操作,第1、2 辅助套管分别位于左下腹侧方,第3辅助套管位于右下腹侧方,放置举宫器。置入环扎带方法为缝合法:将环扎带两端携带的大弯针扳直后,于右侧子宫峡部水平,自宫颈前壁,紧贴宫颈组织进针,穿过阔韧带后叶,拔针时带出环扎带,持针器夹持剪下的针,自套管取出。同法处理左侧,调整位于宫颈前壁的环扎带,使其平顺。取出举宫器,于宫颈后方宫颈内口水平处打结。拉紧环扎带结。术后预防感染治疗。
1.3.2 孕期宫颈环扎术 排空小便,常规消毒,阴道拉钩暴露宫颈,用宫颈钳将宫颈前唇夹持,轻轻向下牵拉,双10号丝线穿大三角针或圆针、近宫颈内口,于宫颈11点处进针,10点处出针,须达宫颈肌层2/3,不穿透黏膜。然后分别于8点、7点处,5点、4点处,2点、1点处反复进针出针,最后于11点及1点处收紧环行缝线,于阴道前穹隆部打结。留线尾3 cm便于以后拆线。术前3 d至术后1~2周行黄体酮安胎治疗。
1.4 观察指标
观察并比较两组治疗后的临床效果、妊娠足月分娩率、早产率、再次复发流产率、并发症。
1.5 统计学方法
采用SPSS 16.0统计学软件进行数据处理,核实数据无误,计量资料以均数±标准差(x±s)表示,行t检验。计数资料以[n(%)]表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 孕前腹腔镜子宫峡部环扎术中术后情况
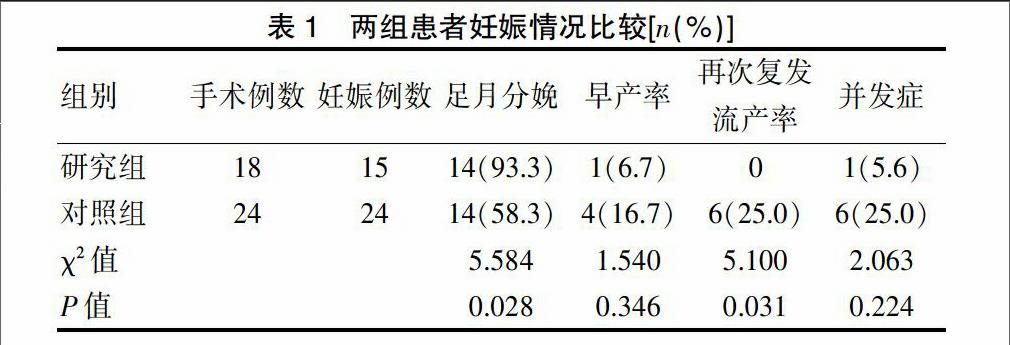
孕前腹腔镜子宫峡部环扎术18例,手术均成功,平均手术时间40 min,其中15例怀孕分娩,平均终止妊娠孕周(38.4±2.0)周。足月分娩率93.3%(14/15),早产1例6.7%(1/15),新生儿均存活,无一例晚期流产,再次复发流产率为0。分娩产妇10例为孕期宫颈环扎失败流产患者,早产1例产妇为辅助生殖受孕双胎孕妇。并发症1例,为高危妊娠史患者,38岁,曾行孕期择期宫颈环扎2次并紧急环扎1次,最终晚期流产共3次,有胎盘前置状态病史,于第3次晚期流产时并发产后出血、宫缩乏力、菌血症。此次选择孕前环扎,术后1个月出现术后并发症,盆腔脓肿破溃入阴道。经治疗好转妊娠。余患者均无术中术后并发症。
2.2 孕期经阴道宫颈内口环扎术治疗者术中术后情况
对照组24例,手术顺利,术中无大出血、流产等术中并发症,平均终止妊娠孕周(34.2±7.4)周。足月分娩率58.3%(14/24),早产4例,占16.7%(4/24),6例自然流产,再次复发流产率25.0%(6/24)。术后并发症包括反复阴道流血2例,阴道炎4例。
2.3两组患者妊娠情况比较
研究组足月分娩率高于对照组,再次复发流产率为0,与对照组比较,差异有统计学意义(P<0.05)。研究组中仅1例出现并发症,与其高危妊娠史有一定相关性。对照组出现并发症6例,两组比较差异无统计学意义(P>0.05)。
3 讨论
宫颈机能不全是指宫颈内口松弛,宫颈管缩短,孕期不能发挥类似括约肌的作用,表现为孕中期或孕晚期宫颈机械性、无痛性扩张,伴妊娠囊膨入阴道,随后不成熟胎儿娩出而发生流产和早产[6]。多数宫颈机能不全的病因不明[7]。先天性宫颈机能不全多伴苗勒管发育异常,或因孕妇胎儿期雌激素暴露所致。后天性宫颈机能不全,多因外科创伤所致,见于分娩或引产时宫颈扩张过快、宫颈裂伤、宫颈锥切术、LEEP术、宫颈活检、微波子宫内膜消除术(MEA)术后等[8]。宫颈机能不全的发生率约为1%,是25%中期妊娠流产的原因,其早产率高出其3.3倍,据统计,近10%的妊娠早产与宫颈机能不全有关,85%的残疾人和75%的新生儿死亡与早产有关,严重影响人口质量[2]。患者在身体伤害的同时精神、心理受到严重打击。
目前最普遍的宫颈能不全治疗方式为孕期经阴道宫颈内口环扎术,即McDonald手术。该手术最大特点是简单易行,不用切开任何组织,容易拆线,且术中出血少、手术时间短、手术成功率高,大部分妊娠结局良好。但孕期宫颈环扎多难达到宫颈内口的高度,且术后可能发生感染、出血及胎膜早破等,存在一定的流产、早产率,还有膀胱撕裂[9]及缝合线侵蚀阴道壁[10]等个例报道。孕期手术风险加大同时,孕期用药对胎儿亦存在影响。部分患者反复多次晚期流产,身体、精神、心灵创伤严重。宫颈机能不全另一种经典的手术方式为Shirodkar手术,亦为孕期经阴道宫颈手术,相对缝合位置高,但手术较复杂,出血多。改良后的Shirodkar手术相对创伤减少,出血减少,但手术仍相对复杂,需要一定的阴式手术功底。且部分患者缝合线容易被黏膜覆盖难以拆线,亦需剖宫产终止妊娠。有学者使用环扎带于孕期经阴道子宫峡部环扎,成功率较高,亦存在膀胱损伤、宫颈撕裂等严重并发症及膀胱血肿、尿潴留、耻骨联合痛等较轻并发症,并发症相对较高[11]。对于反复经阴道环扎术失败及手术截除过部分宫颈、宫颈较短、宫颈瘢痕过硬、宫颈阴道瘘、宫颈深部裂伤等阴道缝合困难不适合经阴道环扎的患者。可行经腹宫颈峡部环扎术。最初于 1965年Benson和Durfee[12]报道了经腹宫颈环扎术,其环扎部位在子宫骶骨韧带和主韧带上方,确保了环扎带位于子宫颈内口水平。因腹腔镜技术迅速发展,经阴道宫颈环扎术和经腹宫颈环扎也随之被腹腔镜宫颈环扎术所替代[13,14]。腹腔镜下环扎带能准确的放置在解剖学宫颈内口,术野清晰、出血少、创伤小、简单易行。可以克服缩短或瘢痕的宫颈上缝合困难的技术问题并可避免阴道异物感。现亦有学者于早孕晚期或中孕期行腹腔镜子宫峡部环扎术,但孕期可使手术难度增加,不能在宫腔内放置操纵器及扩条,并很难控制宫颈缝扎线的紧张度,存在胎儿损伤风险[15]。
本研究将孕前腹腔镜子宫峡部环扎术与当前最普遍的孕期经阴道宫颈环扎术相比较,发现腹腔镜子宫峡部环扎术安全、有效。术后再次复发流产率明显下降,足月分娩率明显提高。但1例患者出现手术并发症,盆腔脓肿破溃入阴道。此患者曾多次孕期环扎失败流产,有一定的高危因素。需要说明的是此手术必须剖宫产终止妊娠,且如果发生晚期流产需腹腔镜取出环扎带后才能排胎,增加了手术率及费用。因此建议孕前腹腔镜子宫峡部环扎术作为有妊娠中期流产病史、经阴道宫颈环扎失败的宫颈机能不全患者的替代治疗方案,并不能完全取代孕期宫颈环扎术。
[参考文献]
[1] 许琳. 宫颈环扎术治疗孕期宫颈内口机能不全的临床价值[J]. 中国妇幼保健,2011,26(9):1419-1421.
[2] 夏恩兰. 孕前腹腔镜子宫颈峡部环扎术[J]. 中华腔镜外科杂志(电子版),2012,5(2):86-89.
[3] 王晓怡,陈敦金. 宫颈机能不全的孕前诊断方法及评价[J].中国实用妇科与产科杂志,2014,30(2):225-227.
[4] Berghella V.Cervical insufficiency[EB/OL]. http://www. up-todate.com/contents/cervical-insufficiency. Literature review current through.Sep 2013. Up To Date-insufficiency.
[5] 张向丽. 宫颈机能不全的孕期诊断及评价[J]. 中国实用妇科与产科杂志,2014,30(2):93-96.
[6] 陈虹霞. 紧急宫颈环扎术联合盐酸利托君治疗妊娠合并宫颈机能不全的效果观察及护理[J]. 解放军护理杂志,2011,28(3):35-37.
[7] Norwitz ER.Cervical Insufficiency[EB /OL]. http://onlineli-brary. Wiley.com/doi/10. 1002/9781444314489. ch35/sum-marye Medicine Health,2012-12-07.
[8] 夏恩兰. 重视宫颈机能不全的防治[J]. 中国实用妇科与产科杂志,2014,30(2):81-84.
[9] Katz M,Abrahams C. Transvaginal placement of cervicoisthmic cerclage:Report on pregnancy outcome[J]. Am J Obstet Gynecol,2005,192(6):1989-1994.
[10] Deffieux X,de Tayrac R,Louafi N,et al. Transvaginal cervico-isthmic cerclage using polypropylene tape:Surgical procedure and pregnancy outcome:Fernandezs procedure[J]. J Gynecol Obstet Biol Reprod(Paris),2006,35(5 pt 1):465-471.
[11] 陈凤林. 经阴宫颈峡部环扎术106例妊娠结局分析[J]. 中国实用妇科与产科杂志,2012,28(4):303-304.
[12] Benson RC,Durfee RB. Transabdominal cervico uterine cerclage during pregnancy for the treatment of cervical incompetency[J]. Obstet Gynecol,1965,25(2):145-155.
[13] Pawowicz P,Ordon W,Malinowski A. Laparoscopic abdominal cervical cerclage before conception-case report[J].Ginekol Pol,2009,80(12):949-952.
[14] Abenhaim HA,Tulandi T. Cervical insufficiency:Re-evaluating the prophylactic cervical cerclage[J]. J Matern Fetal Neonatal Med,2009,22(6):510-516.
[15] 姜红叶,姚书忠. 腹腔镜下宫颈环扎术治疗宫颈机能不全 16 例临床分析[J]. 中国实用妇科与产科杂志,2012, 28(4):300-302.
(收稿日期:2016-07-16)

