哮喘-慢阻肺重叠综合征的诊治进展
胡 红, 韩国敬
哮喘-慢阻肺重叠综合征的诊治进展
胡 红, 韩国敬
支气管哮喘;慢性阻塞性肺疾病;哮喘-慢阻肺重叠综合征;诊断;治疗
支气管哮喘(bronchial asthma,简称哮喘)和慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD, 简称慢阻肺)是两种常见的慢性气道阻塞性疾病,两者共同的病理生理特点是气流受限,但其临床特点和发病机制不同。通常认为哮喘和慢阻肺是两种不同的疾病,但近年发现两者存在一些重叠。2014年全球哮喘防治创议(Global Initiative for Asthma, GINA)和全球慢阻肺防治创议(Global Initiative for Chronic Obstructive Lung Disease, GOLD)科学委员会共同提出“哮喘-慢阻肺重叠综合征(Asthma-COPD Overlap Syndrome, ACOS)”的新名称[1,2]。在2014-01 GOLD中增加一章为ACOS简介[1]。2014-05 GINA正式发布关于ACOS的全文,新增“第5章:哮喘、慢阻肺和ACOS”,并对ACOS的定义进行了描述[2]。2015年GINA和2015年GOLD(简称2015年GINA/ GOLD)联合指南修订版介绍了ACOS的定义、临床特征描述、诊断等[3,4]。ACOS 的定义是在哮喘和慢阻肺各自定义的基础上提出的一种对其临床特征的描述,目前尚无明确共识。关于ACOS的定义:首先,是以持续性气流受限为特征;其次,ACOS同时具备哮喘的特征和慢阻肺的特征,也就是说对于同一患者,有哮喘和慢阻肺同时并存才可以诊断为ACOS[1-4]。然而,由于哮喘和慢阻肺有多种表型,因此,增加了对这两种疾病精准诊断的难度,临床上有时并不能明确区分是哮喘还是慢阻肺?如果患者同时具备哮喘和慢阻肺两种疾病的特点,就应考虑为ACOS。因此,ACOS的诊断基于识别患者具有哮喘和慢阻肺两种的特征[1-4]。
至今,在哮喘或者慢阻肺的临床研究中常常排除有哮喘合并慢阻肺或者慢阻肺合并哮喘两者并存患者,目前尚无针对ACOS患者的多中心、前瞻性、随机对照临床试验研究,因而关于ACOS的定义、诊断标准及治疗等尚无循证医学的证据[1,2]。研究发现,与单纯哮喘或慢阻肺比较,ACOS患者的急性加重和住院次数更多,肺功能及生活质量更差,死亡风险更大,医疗费用及医疗资源消耗更高[1-6]。ACOS 已成为重要的公共卫生问题。笔者结合国内外指南及研究讨论ACOS的诊治进展。
1 流行病学及危险因素
ACOS的患病率在由医生诊断的慢性阻塞性气道疾病患者中为15%~20%[7,8]。Zeki等[9]报道,同时具有哮喘和慢阻肺特征的患病率为15%~55%。ACOS的发病率随着年龄增长而提高,Gibson等[5]报道,对年龄>55岁的稳定期阻塞性气道疾病患者进行研究,发现65%的患者为ACOS,只有16%是单纯哮喘和21%的患者是单纯慢阻肺。
文献[10,11]报道,ACOS的危险因素为高龄、哮喘、气道高反应性、吸烟、反复下呼吸道感染、肺功能快速下降及肺发育不良等。易感人群为儿童早期感染或宫内因素,婴儿肺发育不良,儿童时期频繁急性发作的严重哮喘,长期哮喘导致肺功能明显下降伴持续性气道重构的患者均可导致ACOS发生[10,11]。对于早发型哮喘患者,长期吸烟可导致固定性气流受限,最后可发展为ACOS。
2 ACOS可能的发病机制
ACOS的发病机制尚未明确。ACOS的发病机制可能是气道炎性反应、气道高反应性、气道重塑,以及气道结构破坏等综合因素所致。
2.1 气道炎性反应特征 哮喘通常以嗜酸性粒细胞炎性反应为主,由CD4+T淋巴细胞介导并释放IL-4、IL-5、IL-13等炎性介质引起可逆的气流受限。然而,慢阻肺的气道炎性反应是以中性粒细胞、CD8+T 淋巴细胞和巨噬细胞浸润为主的慢性炎性反应,并释放IL-6、IL-8、IL-1β、TNF-α并导致气道炎性反应和肺结构破坏。因此,ACOS可能是嗜酸性粒细胞和中性粒细胞共同介导的重叠气道炎性反应。
2.2 气道高反应性 气道高反应性(airway hyperresponsiveness,AHR)可能是哮喘和COPD患者临床症状加重和肺功能下降的早期表现。AHR是哮喘的共同特征,而在COPD患者中亦可观察到AHR,但发生率明显低于哮喘。COPD发病与吸烟或生物燃料等有毒烟雾或颗粒有关,已经证实其存在着不可逆性的呼气流速下降,且使用支气管舒张治疗后呼气流速的改善不明显。哮喘发病则主要与变态反应体质、家族遗传及环境因素的相互作用有关,使用支气管舒张药治疗后呼气流速的改善明显。
2.3 气道重塑 气道重塑是哮喘和COPD的重要病理生理特征,也是病情发展和反复发作的重要原因。
2.4 气道结构破坏 哮喘的肺实质结构改变主要为肺泡附着异常和弹性纤维减少,而COPD则是肺泡壁的破坏并直接导致肺气肿。哮喘和COPD气道结构改变的机制存在一定的重叠,ACOS患者胸部HRCT显示支气管壁增厚程度大于COPD患者,且更多的出现气体闭陷、更少的肺气肿,更重的气道壁增厚,即ACOS的气道结构改变中气道壁增厚表现突出。
3 临床特点、肺功能及影像学
3.1 临床特点
3.1.1 发病年龄及易感人群 ACOS患病率与年龄呈正相关,多在40岁以上,50岁以下人群约<10%,80岁及以上者约>50%,但也有部分患者在儿童期或青少年期出现症状[11,12]。ACOS多见于目前或既往有哮喘史、过敏疾病和/(或)生物燃料接触史和吸烟史。ACOS多发生在以下易感人群[13]:(1)在儿童期或青年期有哮喘病史伴有长期吸烟史,或者儿童时期反复出现下呼吸道感染或肺发育不全,以及肺功能下降,中年后逐渐出现肺功能固定性气流受限者;(2)长期吸烟的中老年患者在接触过敏因素后出现反复发作性喘息,肺功能显示固定性气流阻塞伴有可逆性气流受限的情况,对糖皮质激素(简称激素)治疗反应良好。
3.1.2 临床表现 持续性劳力性呼吸困难,慢性咳嗽、咳痰或有喘息、气短、胸闷等症状。体格检查:部分患者可有口唇发绀、桶状胸、听诊可有哮鸣音或湿啰音,可有杵状指,早期患者查体可以正常。
3.1.3 肺功能特点 肺功能为持续性气流受限,即吸入支气管舒张药后第1秒用力呼吸容积(FEV1)/用力肺活量(FVC)<70%,伴FEV1降低,同时伴有可逆性或显著可逆性气流受限,支气管舒张试验阳性或支气管高反应性[1-4]。
3.1.4 实验室检查 ACOS 常见于有特应性特征的气道炎性反应的患者,如诱导痰嗜酸粒细胞增多和呼出气一氧化氮(FeNO)升高,总IgE升高及过敏原检测阳性。ACOS诱导痰中也可见中性粒细胞。
3.1.5 胸部X线表现 部分患者与慢阻肺类似[1-4]。
3.1.6 治疗后临床症状 可部分或显著减轻,疾病进展较为常见,且需要高强度治疗。
3.1.7 急性加重 较慢阻肺患者更多见,但经治疗后可减少,合并症可加重疾病损害。
3.2 肺功能特点 ACOS肺功能特点为:(1)持续性气流受限:吸入支气管舒张药后FEV1/FVC<0.7;(2)伴有气流受限变异性增高:①可逆性气流受限,吸入支气管舒张药后FEV1较基础值改善增加≥12%及FEV1绝对值增加200 ml; ②显著的可逆性气流受限,吸入支气管舒张药后FEV1较基础值改善增加≥12%及FEV1绝对值增加400 ml;(3)气道高反应性[14]。
3.3 影像学特点 在早期ACOS可以正常。胸部X片或CT异常表现:常见可有肺过度充气、气道壁增厚、气体陷闭、肺透亮度增加、肺气肿或肺大泡等特点[1-4,15,16]。
4 诊断流程、诊断标准及鉴别诊断
目前尚缺乏ACOS的诊断标准。ACOS不同于哮喘或慢阻肺,其没有GINA或GOLD这样的全球性国际指南统一的定义及诊断标准。现阶段ACOS的诊断主要参考2015年GINA/GOLD联合指南[3,4]和西班牙慢阻肺专家共识[14]。2014年GINA只是提出了哪一类患者临床需要考虑到ACOS可能,并未提出明确的ACOS的诊断标准[2]。2015年GINA/ GOLD联合则提出了慢性气流受限疾病的综合诊断流程及ACOS的初步诊断方法[3,4]。
4.1 慢性气流受限疾病的综合诊断流程 2015年GINA/ GOLD联合指南对哮喘、慢阻肺和ACOS的诊断和鉴别诊断提出了一个分步骤进行的方法,ACOS的诊断流程包括5个步骤:(1)首先确定患者是否存在慢性气道受限性疾病;(2)确定患者是否符合哮喘、慢阻肺和ACOS的初步诊断; (3)通过肺功能检查有无气流受限及气流变异度增加(支气管舒张试验阳性或AHR)以确定初步临床诊断; (4)开始初始治疗,如果症状评估提示为哮喘或ACOS,或难以鉴别哮喘与慢阻肺时,或不能确诊慢阻肺时,应按哮喘的治疗原则开始初始治疗,并进一步检查以确定或修改诊断;(5)确定有无转诊的需要,对于哮喘或慢阻肺不典型、诊断不确定为ACOS、或出现持续症状或病情加重、需要排除其他疾病或合并其他肺部疾病时需要转诊到呼吸科专科进行进一步检查及诊断[3,4]。
4.2 诊断和鉴别诊断哮喘、慢阻肺和ACOS方法 详述如下[3,4,17,18]。
4.2.1 慢性气道疾病 应根据患者是否是易感人群、病史、体格检查、影像学及其他资料(如呼吸道疾病筛查问卷等),明确患者是否存在慢性气道疾病或相关风险,同时除外其他可能引起呼吸道症状的疾病。(1)慢性气道疾病的病史及临床特点包括:①慢性或反复咳嗽、咳痰、呼吸困难或喘息,或反复发作急性下呼吸道感染;②既往曾被医生诊断为哮喘或慢阻肺;③曾使用吸入性药物治疗;④有吸烟史;⑤有环境污染或职业危害暴露史。(2)有无体格检查及胸部影像学异常?查体异常可有桶状胸、可闻及哮鸣音和(或)湿啰音、杵状指等。胸部影像学的常见异常表现有肺过度充气、气道壁增厚、肺气肿或肺大疱等。
4.2.2 成人哮喘、慢阻肺和ACOS 2015年GINA/GOLD联合指南给出了用于诊断和鉴别诊断哮喘、慢阻肺和ACOS的特征(表1)[2-4]。表1收集了诊断和鉴别诊断成人哮喘、慢阻肺最有用的特征。ACOS的诊断应根据发病年龄、既往病史或家族史、肺功能检查结果、临床症状及治疗反应等进行综合分析以确立诊断。
(1) 收集支持哮喘或支持慢阻肺诊断的特征:在2015年GINA/GOLD联合指南用于诊断和鉴别诊断哮喘、慢阻肺和ACOS的表格中,右侧两个表格支持哮喘或支持慢阻肺的小方框共11项,对于每一位患者按照11个项目逐项数目的小方框数目进行评估,如果患者符合某一项特征就在相应的小方框内划勾并计算每一列符合项的总和数。(2)支持哮喘或支持慢阻肺的诊断:评估患者后比较支持哮喘或慢阻肺诊断特征的小方框内的划勾的数目:如果在支持哮喘或在支持慢阻肺的一列中打勾的小方框达到3个或3个以上,则支持哮喘或支持慢阻肺的诊断。(3)支持ACOS诊断:按照哮喘、慢阻肺临床特征11个小方框表进行评估后,如果某一患者的每一列中的小方框数目相似,即符合哮喘或符合慢阻肺的项目数量相似,说明该患者同时具备哮喘和慢阻肺两种疾病特征,提示该患者应考虑诊断为ACOS。
4.2.3 肺功能检查 通过肺功能检查可以确诊慢性气流受限,但对于鉴别诊断具有固定性气流阻塞的哮喘、慢阻肺和ACOS方面则价值有限(表2)[3,4]。此外,单次肺功能结果可能正常,多次重复肺功能检查是必要的,不仅有助于确定诊断,还可以评估对初始治疗的反应性。
4.2.4 开始初始治疗 (1)如果临床综合症状评估提示为哮喘或ACOS,或难以鉴别哮喘与慢阻肺时,或诊断慢阻肺的可能性不大时,应根据哮喘的治疗策略进行初始治疗,并进一步检查以确定或修正诊断。ACOS治疗药物包括吸入性糖皮质激素(ICS)(根据症状水平选择低剂量或中等剂量),如果已使用长效β2受体激动药(LABA),需继续使用。如果仅使用ICS,可加用LABA,推荐ICS与LABA联合应用,但不能用LABA单药治疗哮喘。(2)如果ACOS显示有慢阻肺临床特征,建议使用支气管舒张药或者支气管舒张药联合ICS,但不能用ICS单药治疗慢阻肺。(3)ACOS的治疗也应包括戒烟、肺康复、疫苗接种、合并症的治疗等。
4.2.5 专科检查或转诊 在出现以下情况时,建议应尽快转诊到呼吸科专科以进一步诊断评估:(1)治疗后患者仍有持续性症状和/或急性加重;(2)因为哮喘或慢阻肺不典型,导致诊断不确定;(3)症状不典型的哮喘或慢阻肺患者,尤其疑似ACOS的患者;(4)需要排除其他疾病(如支气管扩张症、陈旧性肺结核、细支气管炎、肺纤维化、肺动脉 高压和心血管疾病等);(5)存在其他症状和体征(如咯血、体重明显下降、盗汗和发热),提示可能合并其他肺部疾病;(6)存在可影响慢性气道疾病诊断和处理的合并症。
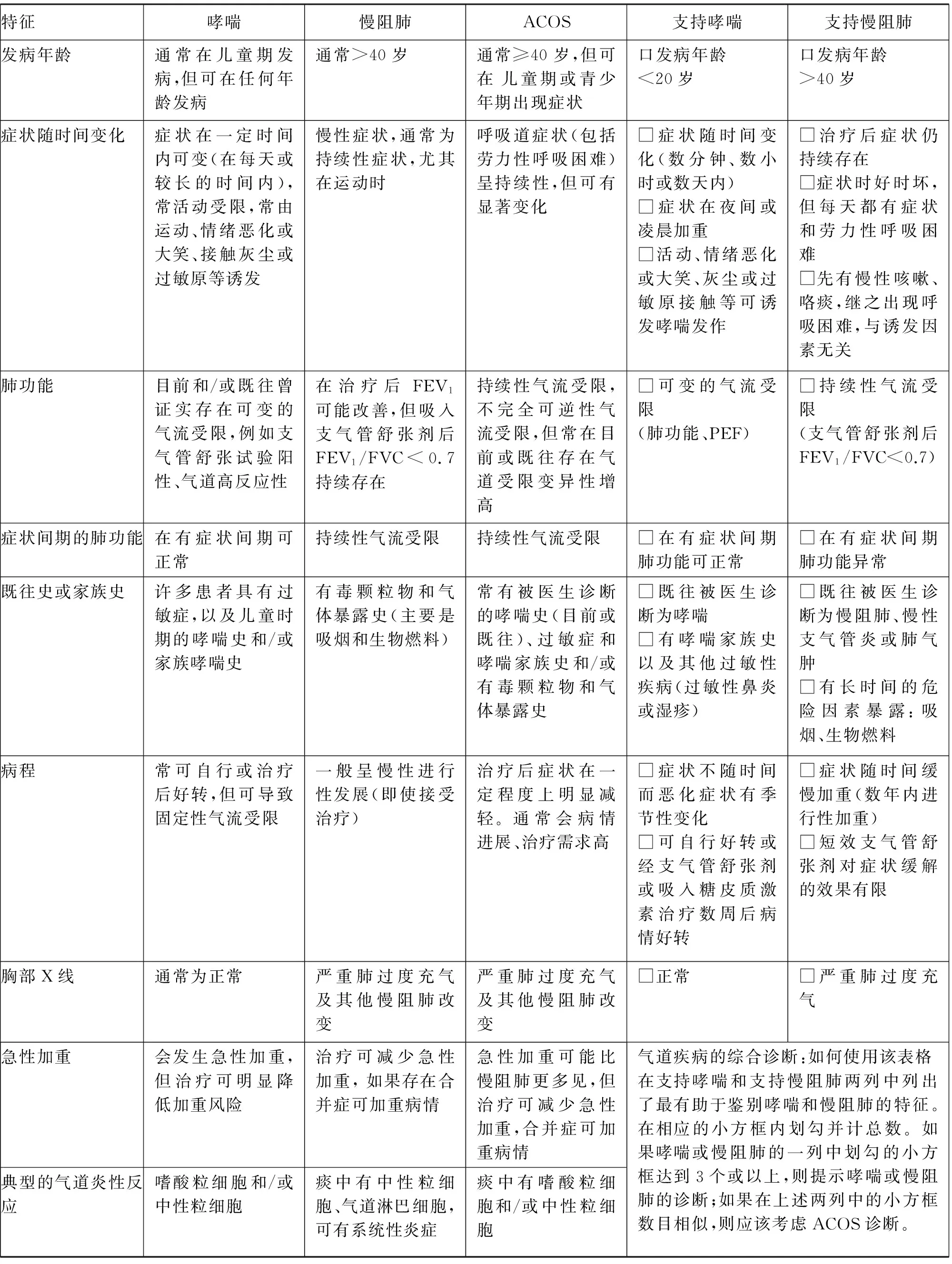
表1 哮喘、慢阻肺和ACOS的特征[2-4]

表2 哮喘、慢阻肺和ACOS的肺功能特点[2-4]
4.3 西班牙慢阻肺专家共识的ACOS的诊断标准 2012年西班牙慢阻肺专家共识提出了ACOS诊断标准[14]:慢阻肺患者如果具有以下2项主要指标,或1项主要指标+2项次要指标,则强烈提示为ACOS。(1)主要标准: ①显著的支气管舒张试验阳性,即吸入支气管舒张剂后FEV1较基础值改善增加率≥15%且FEV1绝对值增加≥400 ml);②痰嗜酸性粒细胞增多;③40岁前有哮喘史。(2)次要标准: ①总IgE升高;②有过敏疾病史;③2次及以上支气管舒张试验阳性(FEV1较基础值改善增加≥12%和FEV1绝对值增加≥200 ml)。
5 ACOS的治疗
迄今有关ACOS的治疗尚缺乏循证医学证据。因而可行的治疗方案为参考现行的哮喘和慢阻肺的指南,再结合患者的情况给予治疗。ACOS的治疗药物包括治疗哮喘和慢阻肺的药物:支气管舒张药( LABA 、LAMA、 SABA)、 ICS、PDE4 抑制药(如罗氟司特等)、 茶碱、白三烯受体拮抗药、奥马珠单抗等。
目前推荐ACOS的治疗原则:(1)当临床难以鉴别哮喘和慢阻肺,或考虑ACOS时,建议按照哮喘进行初始治疗;(2)考虑到ICS在哮喘治疗中治疗地位和LABA在慢阻肺治疗中的重要地位,因此建议ACOS尽早联合使用ICS +LABA,ICS剂量应根据患者症状、肺功能和痰嗜酸性粒细胞的百分比等进行调整;(3)病情严重者,可考虑使用3种药物联合治疗,即ICS+ LABA+LAMA;(4)根据患者病情,可加用茶碱、罗氟司特、白三烯受体拮抗药、奥马珠单抗等;(5)不应该单独应用LABA治疗ACOS;(6)ACOS其他治疗策略,如戒烟、氧疗、肺康复和疫苗接种等;治疗ACOS合并症,包括过敏性鼻炎、鼻窦炎、心力衰竭、心血管病等。
综上所述,ACOS的特征是持续性气流受限,同时具有与哮喘相关的特征和与慢阻肺相关的特征。ACOS的诊断基于识别其与哮喘和慢阻肺共有的特征。ACOS应按哮喘的治疗原则开始初始治疗,原则上应采用ICS+LABA联合治疗。由于ACOS的发病机制、遗传风险因素、定义和规范化诊断标准及病情评估方法等尚不清楚,未来需要开展更多的流行病学、基础研究和多中心临床试验研究。
[1] Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease [EB/OL] . (2014-01-01)[2016-08-22]. http://www.goldcopd.org/.
[2] Global Initiative for Asthma. Global strategy for asthma management and prevention[EB/OL] . (2014-05-01)[2016-08-22]. http://www.ginasthma.org/.
[3] Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease [EB/OL] . (2015-01-01)[2016-08-22]. http://www.goldcopd.org/.
[4] Global Initiative for Asthma. Global strategy for asthma management and prevention [EB/OL] . (2015-05-01)[2016-08-22]. http://www.ginasthma.org/.
[5] Gibson P G,Simpson J L.The overlap syndrome of asthma and COPD: what are its features and how important is it?[J].Thorax,2009,64:728-735.
[6] Kauppi P,Kupiainen H,Lindqvist A,etal. Overlap syndrome of asthma and COPD predicts low quality of life[J].J Asthma,2011,48:279-285.
[7] Marsh S E, Travers J, Weatherall M,etal. Proportional classification of COPD phenotypes[J].Thorax, 2008,63:761-767.
[8] McDonald V M,Simpson J L,Higgins I,etal. Multidimensional assessment of older people with asthma and COPD: clinical management an d health status[J].Age Ageing,2011,40:42-49.
[9] Zeki A A,Schivo M,Chan A,etal. The asthma- COPD Overlap syndrome: a common clinical problem in the elderly[J].J Allergy ( Cairo),2011, 2011:861926.
[10] Postma D S, Rabe K F. The Asthma-COPD Overlap Syndrome[J]. N Engl J Med, 2015,373:1241-1249.
[11] de Marco R, Pesce G, Marcon A,etal. The coexistence of asthma and chronic obstructive pulmonary disease (COPD): prevalence and risk factors in young, middleaged and elderly people from the general population[J]. PLoS One, 2013, 8(5): e62985.
[12] Nakawah M O, Hawkins C, Barbandi F. Asthma, chronic obstructive pulmonary Disease (COPD), and the overlap syndrome[J].J Am Board Fam Med,2013,26:470-477.
[13] 路 明,姚婉贞.支气管哮喘-慢性阻塞性肺疾病重叠综合征研究进展[J].中国实用内科杂志,2015,35(5):379-381.
[15] Hardin M, Silverman E K, Barr R G,etal. The clinical features of the overlap between COPD and asthma[J]. Respir Res, 2011, 12: 127.
[16] Hardin M, Cho M, McDonald M L,etal. The clinical and genetic features of COPD-asthma overlap syndrome[J]. Eur Respir J, 2014,44(2): 341-350.
[17] 张 弘,蔡柏蔷.支气管哮喘慢性阻塞性肺疾病重叠综合征简介[J].中华结核和呼吸杂志,2014,37(9):713-715.
[18] 孙永昌.哮喘-慢阻肺重叠综合征指南解读[J].中国呼吸与危重监护杂志,2014,13(4):325-329.
(2016-05-04收稿 2016-05-20修回)
(责任编辑 梁秋野)

医学期刊常用字词正误对照表
国家自然科学基金(11374370);科技部重大仪器开发项目(2012YQ15009210)
胡 红,主任医师,教授,博导,北京医师协会变态反应专科医师分会副主任委员、副会长。
100853 北京,解放军总医院呼吸科
R562.2

