女性宫颈HPV多重感染与宫颈病变临床分析
夏凌志,彭杰雄,连丽琴,徐萌
(深圳武警医院:1.检验科;2.妇产科,广东深圳518029)
女性宫颈HPV多重感染与宫颈病变临床分析
夏凌志1,彭杰雄1,连丽琴1,徐萌2
(深圳武警医院:1.检验科;2.妇产科,广东深圳518029)
目的分析人乳头瘤病毒(HPV)多重感染与女性宫颈病变的临床关系。方法对2013年1月至2015年1月该院妇科门诊收治的485例宫颈液基细胞学筛查患者进行脱落细胞采集,并对标本进行HPV快速基因诊断和分型,分析HPV多重感染与宫颈病变的相关性。另选取70例液基细胞学筛查无异常者作为对照组。结果485例患者中HPV感染324例(66.80%),其中单一感染236例(48.66%),多重感染88例(18.14%)。485例患者HPV总感染率、多重感染率均高于对照组[分别为21.43%(15/70)、7.14%(5/70)],差异均有统计学意义(P<0.05)。随病理诊断病变级别的增加,HPV总感染率、单一感染率呈上升趋势,多重感染率呈下降趋势,但差异无统计学意义(P>0.05)。结论宫颈病变程度与HPV总感染率上升有关。宫颈癌的发生与HPV亚型感染总数多少无关,可能与高危亚型感染的致病力或协同力有关。
乳头状瘤病毒科;重叠感染;基因型;宫颈疾病
近年来,女性宫颈癌(squamous cell carcinoma,SCC)发生率具有明显上升和年轻化趋势,主要与高危型人乳头瘤病毒(human papilloma virus,HPV)的持续性感染有关。HPV不同亚型编码不同外膜蛋白,不同亚型间无交叉抗体,很容易造成高危型HPV多重感染,而HPV多重感染是否会加速宫颈病变的发生,临床研究结果并不一致。本研究选取在本院就诊的女性患者485例进行液基细胞学检查和HPV基因快速分型检测,分析多重感染在不同宫颈病变中的分布情况,旨在初步探讨二者的关系,现报道如下。
1 资料与方法
1.1研究对象选取2013年1月至2015年1月本院妇科门诊就诊的宫颈液基细胞学筛查患者485例(宫颈病变组),年龄22~60岁,平均(31.13±6.18)岁。另选取70例液基细胞学筛查无异常者作为对照组,年龄20~61岁,平均(30.57±6.72)岁。两组研究对象年龄比较,差异无统计学意义(P>0.05)。
1.2方法
1.2.1检测方法
1.2.1.1宫颈液基细胞学检查对485例患者进行宫颈液基薄层细胞检查,所选标准采用2001年国际癌症协会描述性诊断标准。
1.2.1.2HPV基因分型检查选择亚能生物技术(深圳)有限公司提供的试剂盒,采用聚合酶链反应-反向点杂交法,可快速检测HPV的23个亚型。试剂盒可检测HPV低危亚型6种(HPV6、11、42、43、81、83)和高危亚型17种(HPV16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、73、82)。定义2种及以上亚型感染为多重感染。具体操作按仪器和试剂说明书标准操作程序进行。
1.2.2宫颈组织病理诊断采用阴道内窥镜对485例患者中的异常患者415例进行可疑区组织取样,并送病理科请专家诊断。按世界卫生组织《女性生殖器官和乳腺肿瘤的病理学和遗传学》标准诊断分为5个级别,依次为慢性炎症(negative for intraepithelial lesion ormalignancy,NILM),宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)Ⅰ、Ⅱ、Ⅲ级及SCC。
1.3统计学处理应用SPSS15.0统计软件进行数据分析,计数资料以率或构成比表示,组间比较采用χ2检验;计量资料以±s表示,组间比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1各组患者HPV总感染率比较485例患者HPV感染324例(66.80%)。对照组HPV总感染率为21.43%,宫颈病变组HPV总感染率与对照组比较,差异有统计学意义(χ2=52.98,P<0.05);且随病理诊断病变级别的增加,HPV总感染率呈上升趋势,见表1。
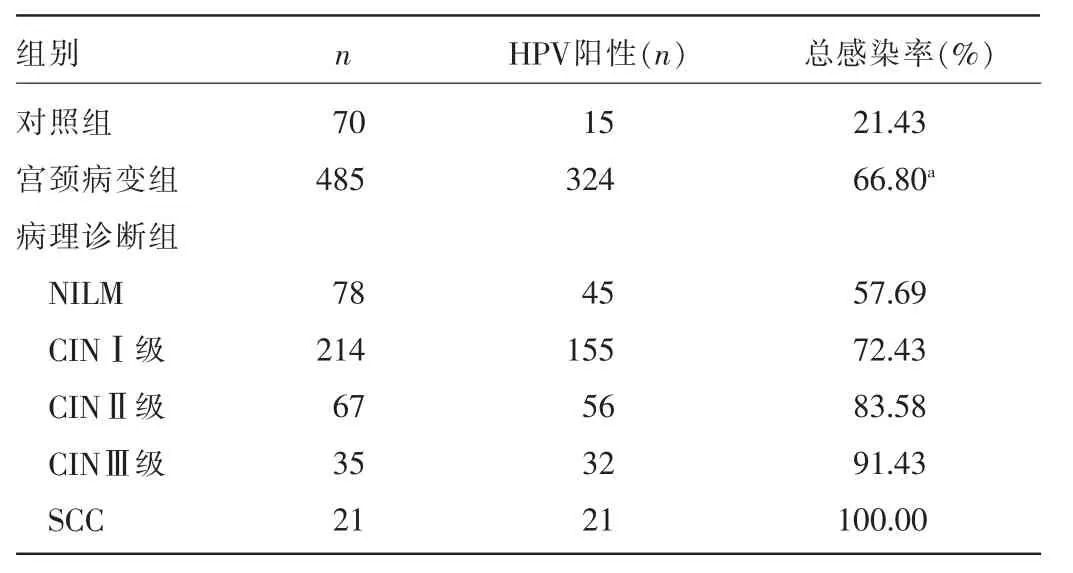
表1 各组患者HPV总感染率比较
2.2HPV单一感染和多重感染与宫颈病变的关系
2.2.1各组HPV阳性患者HPV单一感染率与多重感染比较324例HPV感染患者中宫颈病变组单一感染236例(72.84%),多重感染88例(27.16%)。不同宫颈病变组均以单一感染为主,多重感染所占比例较小,且随病理诊断病变级别的增加,HPV单一感染率呈上升趋势,多重感染率呈下降趋势,但差异无统计学意义(P>0.05),见表2。
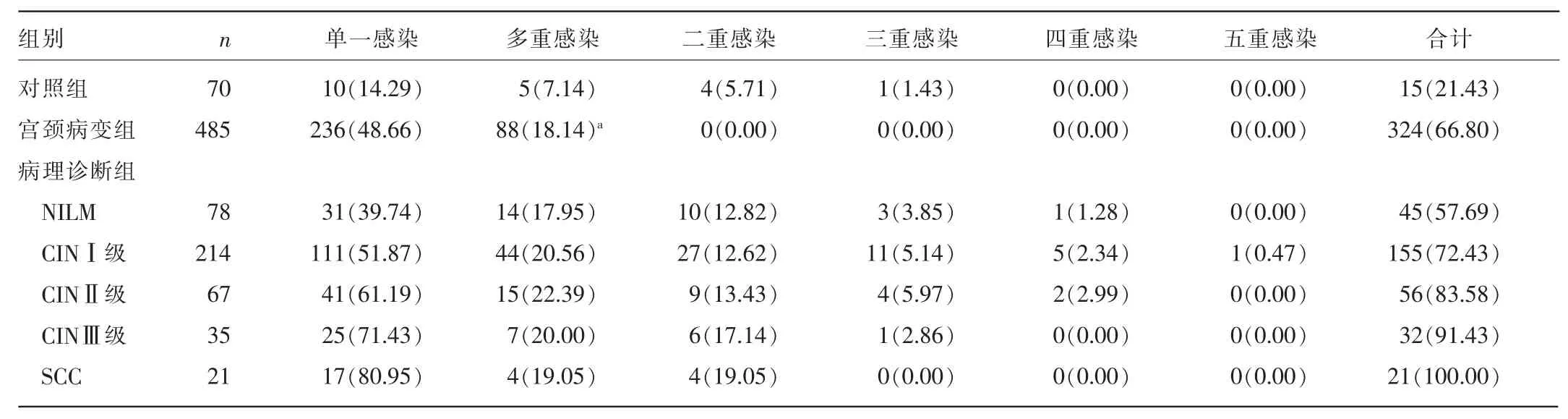
表3 各组患者HPV单一感染率与多重感染率比较[n(%)]
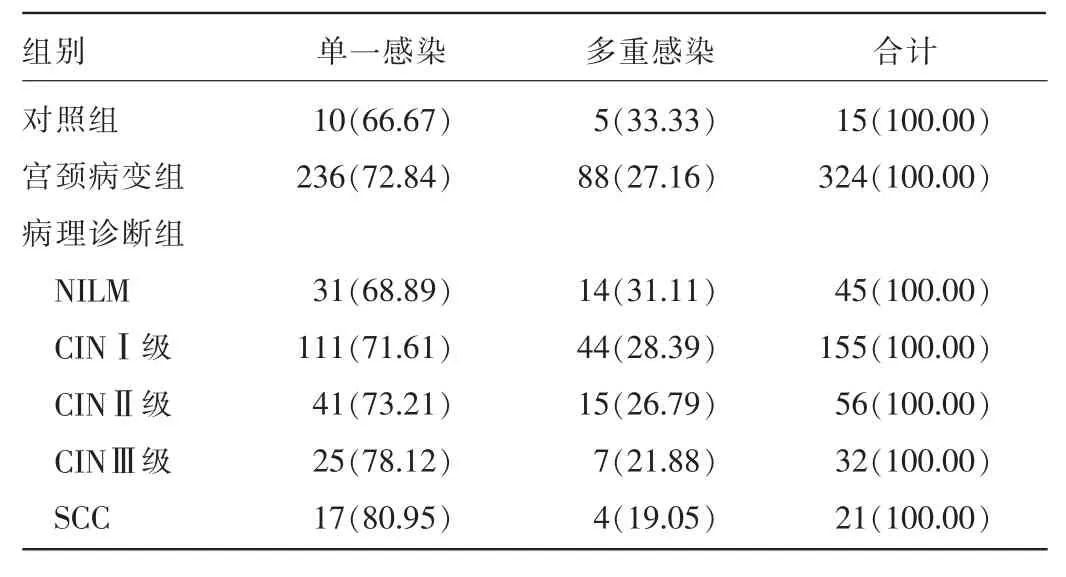
表2 各组HPV阳性患者HPV单一感染率与多重感染率比较[n(%)]
2.2.2各组患者HPV单一感染率与多重感染率比较
485例患者中宫颈病变组HPV单一感染236例(48.66%),多重感染88例(18.14%)。不同病理诊断组HPV单一感染率不同,且随病理诊断病变级别的增加,HPV单一感染率呈上升趋势。宫颈病变组HPV多重感染率与对照组比较,差异有统计学意义(χ2=5.31,P<0.05),但不同病理诊断组HPV多重感染比较,差异均无统计学意义(P>0.05),见表3。
2.3HPV亚型与宫颈病变的关系NILM组及CINⅠ、Ⅱ级组均以HPV6、52、58多见,CINⅢ级组以高危型HPV16、52、58最为常见,SCC组检出11种高危型,HPV16最多,占76.19%(16/21)。单一感染中低危型占21.61%(51/236),高危型占78.39%(185/236)。多重感染中以双重感染为主,占67.05%(59/88),常见亚型为HPV16[17.05%(15/88)]、HPV52[12.50%(11/88)]、HPV6[10.23%(9/88)]。
3 讨论
3.1HPV感染率与宫颈病变的关系HPV有130多种亚型,与女性宫颈感染有关的就有40多种。有研究表明,全球女性HPV感染率为32.10%,发展中国家为42.20%,高于发达国家(22.60%),亚洲特别是亚洲东部(主要包括中国和韩国)HPV感染率最高(57.70%)[1]。且82.40%SCC的癌前病变和92.00%宫颈浸润癌均存在HPV感染[2]。本研究中HPV总感染率为66.80%,宫颈病变组HPV总感染率高于对照组,差异有统计学意义(χ2=
52.98,P<0.05)。本研究还发现,随病理诊断病变级别的增加,HPV总感染率呈上升趋势,SCC组达100.00%,与文献报道相似[3]。说明随HPV感染率上升,女性患SCC的概率相对增大,HPV感染是女性宫颈病变过程中很重要的一环。
3.2HPV单一感染与宫颈病变的关系本研究结果显示,NILM,CINⅠ、Ⅱ、Ⅲ级,SCC组HPV单一感染率分别为39.74%、51.87%、61.19%、71.43%、80.95%,呈逐渐上升趋势。有研究表明,随着宫颈病变级别的上升,HPV单一感染率也会上升,SCC患者HPV感染更倾向于单一感染[4]。本研究中SCC组患者中单一感染17例(80.95%),远高于其他组,表明随着单一高危型感染率的增高宫颈病变程度加重,不需要多种亚型感染,可能一种高危亚型感染就能致癌变。
3.3HPV多重感染与宫颈病变的关系多重感染是否会增加SCC发生率还存在争议。有学者认为,多重感染是宫颈癌变的一个重要危险因子[5-6]。但也有学者认为,HPV多重感染并不增加SCC发生率[7-8]。还有学者认为,女性HPV多重感染和单一感染的病毒清除率一致,某些亚型难被机体完全识别和排除,可能引发持续性感染,从而成为导致宫颈病变及SCC的主要病因[9]。本研究结果显示,宫颈病变组HPV多重感染与对照组比较,差异有统计学意义(χ2=5.31,P<0.05),但不同病理诊断组HPV多重感染率比较,差异均无统计学意义(P>0.05)。从表2可见,NILM,CINⅠ、Ⅱ、Ⅲ级,SCC组HPV多重感染率分别为31.11%、28.39%、26.79%、21.87%、19.05%,多重感染率没有随病变加重而升高,反而越来越小,SCC组最低。Bosch等[10]认为,多重感染不增加SCC及癌前病变的危险性,只会引起病变持续的风险。本研究结果显示,HPV多重感染可导致宫颈病变,是相对于对照组而言,并不增加SCC发生率,但有研究表明,HPV多重感染可降低SCC患者的放疗效果和存活率[11]。
3.4HPV型别与宫颈病变的关系HPV亚型不同致癌力也不同。随着病变程度的增加各亚型分布有所变化。NILM组及CINⅠ、Ⅱ级组均以HPV6、52、58多见,CINⅢ级组以高危型HPV16、52、58最为常见,21例SCC组患者中检出11种高危型。虽然各组亚型存在差异,但高危型HPV16、52检出率占优,尤其在SCC组中HPV16占76.19%,说明HPV16致癌性更强,与陈岳青等[12]研究结果相似。Trottier等[13]认为,混合感染时不同HPV亚型在SCC发生过程中可能存在协同作用。
综上所述,HPV持续感染才是SCC发生过程的首要因素,HPV多重感染并不增加SCC发生率,癌变程度与感染的亚型总数关系不大,而与感染的HPV亚型致病力或协同力有关,但其关系尚有待于进一步研究。
[1]王婷婷,周瑾,黄百灵,等.HPV感染与宫颈癌预防的研究进展[J].现代生物医学进展,2014,14(20):3988-3990.
[2]Fernandes JV,Meissner RV,Carvalho MG,et al.Prevalence of human papillomavirus in archival samples obtained from patients with cervical premalignant and malignant lesions from Northeast Brazil[J].BMC Res Notes,2010,3(1):96.
[3]李燕坤,刘炯,王川来,等.HPV多重感染与宫颈病变关系研究[J].中国现代医药杂志,2011,13(9):41-42.
[4]张佳立,郜红艺,张江宇,等.HPV多重感染与宫颈癌及癌前病变发生、发展的关系研究[J].中国妇幼保健,2010,25(23):3270-3274.
[5]刘金风.宫颈癌及高危型癌前病变HPV型别分布与多重感染[J].中国妇幼保健,2010,25(16):2208-2209.
[6]Das D,Rai AK,Kataki AC,et al.Nested multiplex PCR based detection of human papillomavirus in cervical carcinoma patients of North-East India[J].Asian Pac J Cancer Prev,2013,14(2):785-790.
[7]Mu觡oz N,Bosch FX,de Sanjosé S,et al.Epidemiologic classification of human papillomavirus types associated with cervical cancer[J].N Engl J Med,2003,348(6):518-527.
[8]王晓玫,胡锦涛,单军,等.HPV多重感染在宫颈病变中的流行分布及意义[J].山东医药,2009,49(3):29-30.
[9]毕惠,赵健,陈锐,等.人乳头瘤病毒感染亚型与宫颈上皮内瘤变的相关性[J].中国实用妇科与产科杂志,2005,21(5):362-364.
[10]Bosch FX,Lorincz A,Munoz N,et al.The causal relation between human papillomavirus and cervical cancer[J].J Clin Pathol,2002,55(4):244-246.
[11]赵芹,吴建成,李忠信,等.219例宫颈病变患者HPV分型检测结果分析[J].中国妇幼卫生杂志,2013,4(6):35-36.
[12]陈岳青,王一凤,陈文学.人乳头瘤病毒感染亚型与宫颈病变的关系[J].实用癌症杂志,2014,29(12):1540-1543.
[13]Trottier H,Mahmud S,Costa MC,et al.Human papillomavirus infections with multiple types and risk of cervical neoplasia[J].Cancer Epidemiol Biomarkers Prev,2006,15(7):1274-1280.
10.3969/j.issn.1009-5519.2016.12.052
B
1009-5519(2016)12-1909-03
(2016-01-27)

